Mark B. Abelson, MD, CM FRCSC, Daniel Dewey-Mattia och Aron Shapiro, North Andover, Mass.
Acanthamoeba keratit är en sällsynt synhotande sjukdom som i USA och Europa främst förekommer bland kontaktlinsbärare.1,2 Tillståndet orsakas av infektion av protozoen Acanthamoeba och missidentifieras ofta som en av de vanligare svamp- eller virusformerna av keratit, särskilt okulär herpes.3 Olyckligt hornhinnetrauma, som är vanligare i utvecklingsländer, och kontaktlinsbärande är de primära riskfaktorerna för AK. Behandlingsmetoderna är mest framgångsrika i tidiga stadier, så snabb diagnos är avgörande för att hejda sjukdomsutvecklingen. Patienter i senare stadier står ofta inför en hornhinnetransplantation som deras enda möjlighet att återfå en synskärpa som är mer än bara handrörelser;4 AK bör därför vara ett stort bekymmer bland kontaktlinsbärare och personer som nyligen har genomgått kirurgiska eller oavsiktliga hornhinneslitage. Förebyggande är det bästa vapnet mot AK, eftersom de flesta fall direkt kan tillskrivas dålig hygien av kontaktlinser eller direkt ögonkontakt med förorenat vatten.
Acanthamoebas ekologi
Acanthamoeba är en av de mer rikliga protozoerna på jorden. Medlemmar av släktet Acanthamoeba är nästan allestädes närvarande och har isolerats från jord, damm, luft, behandlat och obehandlat kranvatten, simbassänger, luftkonditioneringsaggregat och många andra hushålls- och utomhusmiljöer5 . Protozoernas livscykel består av en aktiv trophozoitfas och en vilande cystfas, som aktiveras av ogynnsamma förhållanden, t.ex. exponering för extrema temperaturer, högt eller lågt pH-värde, torka eller svält.5 Motståndskraften mot ogynnsamma förhållanden (cystor kan förbli livskraftiga i 24 år eller längre)6 gör att Acanthamoeba har ett brett ekologiskt område och är en fruktansvärd parasit hos människor.
Med tanke på att Acanthamoeba är så utbredd i vår miljö är det förvånande att infektioner är så ovanliga. Man vet inte hur vårt immunförsvar skyddar oss mot infektioner, även om Acanthamoeba-specifika antikroppar har upptäckts hos människor.3 Bevis på Acanthamoeba har hittats i lung- och näsvävnad från både sjuka och friska individer7 och som opportunistisk patogen har Acanthamoeba varit känd för att orsaka dödlig encefalit hos patienter med nedsatt immunförsvar.5 I AK sker dock infektionen vanligtvis hos immunkompetenta individer, även om viss forskning tyder på att vissa AK-patienter kan vara mottagliga för patogenen på grund av brist på antigenspecifika antikroppar.3
Amoebisk keratit
En uppskattning är att 5 000 fall av Acanthamoeba keratit har inträffat i USA från och med 2006, men eftersom AK är så vanligt att den feldiagnostiseras och sjukdomen inte behöver rapporteras till Centers for Disease Control and Prevention, kan det faktiska antalet vara mycket högre.3 Utvecklingsländer i Asien och Afrika, där AK vanligtvis inte förknippas med linsanvändning, har en exceptionellt hög frekvens av infektiös keratit. En studie av patienter som inte bär kontaktlinser i Indien rapporterade ett mycket dåligt visuellt slutresultat jämfört med tidigare forskning bland linsbärare i västerländska länder.8 Detta kan bero på variation mellan geografiskt skilda Acanthamoeba-stammar eller bara på den lägre socioekonomiska statusen och bristen på medicinska resurser som deltagarna i studien hade tillgång till.8
AK dokumenterades för första gången i USA 1973, efter att en lantbrukare skrapat sin hornhinna med ståltråd och hö och sedan sköljt ut såret med bevattningsvatten.5 Diagnostisk och klinisk information om sjukdomen förblev sparsam fram till 1980-talet; forskning började dock dyka upp som implicerade kontaktlinsbärare som den dominerande riskfaktorn. Av 208 fall av AK som rapporterades i USA mellan 1973 och 1988 var 85 procent kontaktlinsbärare.9 Tidiga dokumenterade fall av linsrelaterad AK hittades uteslutande hos personer som förvarade sina kontaktlinser i hemmagjorda saltlösningar gjorda med bordssalt.9 Infektion har sedan dess hittats bland linsbärare som använder butiksköpta flergångslösningar och desinfektionsmedel, varav de flesta effektivt dödar Acanthamoeba trophozoiter men inte cystor.10
Från och med mitten av 1990-talet har USA sett en ökning av antalet linsrelaterade AK-fall, särskilt inom vissa befolkningsgrupper. Mellan juli 1993 och december 1994 ledde ett utbrott till att 43 fall presenterades för University of Iowa Hospitals and Clinics.11 Man trodde att epidemin var förknippad med regionala översvämningar och efterföljande kontaminering av vattenförsörjningen, eftersom 29 av 30 patienter i en studie bodde i län som drabbats av översvämningar.2 På samma sätt har man i Chicago-området sett en betydande ökning av AK-fall sedan juni 2003, med 63 rapporterade fall i slutet av 200611 bland en befolkning som endast skulle förväntas få omkring två fall per år.12 Antalet AK-patienter har också ökat i Portland13 , San Francisco14 , Boston4 och Philadelphia.4 Epidemiologisk forskning visade att ungefär hälften av alla AK-patienter i Chicago-området hade använt ”no-rub”-lösningen Complete Moisture Plus Multi-Purpose (Advanced Medical Optics) för att rengöra och förvara sina kontaktlinser.15 Detta ledde till en utredning av den amerikanska livsmedels- och läkemedelsmyndigheten (Food and Drug Administration) och till ett frivilligt återkallande från AMO. Forskning om kommersiella ”no-rub”-kontaktlösningar har visat att dessa produkter har minimal effektivitet när det gäller att döda Acanthamoeba.16 Både väteperoxidlösningar i ett steg och väteperoxidlösningar i två steg, som innefattar en andra neutraliserande lösning, har visat sig vara ett säkrare alternativ till en ”no-rub”-förvaringslösning.10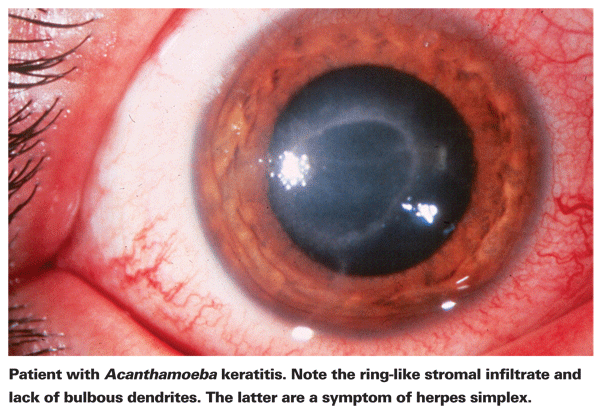
Studier har börjat visa att samhällets vattenförvaring och vattenrening också kan spela en stor roll i AK-utbrotten. I England, där AK-incidensen är 15 gånger högre än i USA, kan sällan utspolade vattentankar på taket fungera som utmärkta medier för tillväxt av Acanthamoeba och kan förklara landets uppblåsta AK-frekvenser.17 Undersökningar efter utbrottet i Chicago-området visade att ökningen av AK inte bara motsvarade en sänkning av kloreringen av stadsvattnet till följd av ett uppdrag från miljöskyddsbyrån om cancerframkallande biprodukter, utan att de exceptionellt långa avstånden för kommunal vattentransport i området kan ha gett tid för ytterligare avkloreringsarbete och kolonisering av Acanthamoeba.12 Även om många vattenbehandlingsförfaranden inte är effektiva när det gäller att förstöra cystor, förstör desinfektionsmedel som klor effektivt de fria trophozoiterna och hämmar protozoernas tillväxt och reproduktion.12
Kontaktslitage och hornhinnetår
Kornealt trauma, ögonkirurgi och kontaktlinsanvändning är alla riskfaktorer för utveckling av infektiös keratit.17 När hornhinnans epitelskikt skadas blir det känsligt för infektion av svampar, bakterier eller protozoer.18 Före den utbredda användningen av kontaktlinser var hornhinnans skrubbsår och exponering för förorenat vatten eller jord de mest utmärkande riskfaktorerna för AK.
Kontaktlinser kan hjälpa Acanthamoeba att nå hornhinnan och förvärra sjukdomsutvecklingen. Linserna fungerar som en fysisk passageväg från en kontaminerad källa (dvs. linsförvaringsfodral eller kranvatten) direkt till hornhinnan. Linser, särskilt om de bärs på ett felaktigt sätt eller under längre tid än vad som rekommenderas, eroderar hornhinnans epitel, vilket gör det möjligt för mikroberna att ta sig in.19
Linsanvändning är också förknippad med en uppreglering av mannosylerade receptorproteiner på epitelytan, som förstärker Acanthamoebas förmåga att äta upp hornhinnans vävnad.19 Biofilmer och avlagringar av mannosylerade proteiner som byggs upp på linsytan gör att trophozoiterna producerar ökade mängder epiteliala apoptosmediatorer och proteaser som bryter ner det korneala stromas matris.19
Mottagbarheten för Acanthamoeba-infektion beror också på vilken typ av kontaktlins en individ använder. Nattlinser ger användarna en drastiskt ökad risk att utveckla AK, eftersom en granskning fann en 30-procentig prevalens av sjukdomen bland användarna.20 Även om dagslinser är den typ av lins som är minst benägen att leda till infektion,21 är personer som bär styva linser mindre benägna att drabbas av AK än användare av mjuka linser.22 Ungefär 88 procent av de kontaktlinsrelaterade AK-fallen inträffar hos bärare av mjuka kontaktlinser och 12 procent hos bärare av styva linser.23 De allt populärare kontinuerligt bärbara linserna av kiselhydrogellinjer som är ett alltmer populärt mål för Acanthamoeba-fästning är också ett lättare mål för Acanthamoeba-fästning än konventionella hydrogeller.21
Kliniska tecken och symtom
Personer som drabbas av AK klagar vanligen över rodnad, smärta, försämrad synskärpa och ljuskänslighet.5 Det mest utmärkande kliniska kännetecknet för AK är ett utpräglat ringliknande stromalt infiltrat, som tros bestå av inflammatoriska celler.5 Tecken på sklerit, hornhinneinflammation och konjunktival hyperemi börjar uppträda i takt med att sjukdomen fortskrider.5 Om Acanthamoeba inte behandlas kan den sprida sig tillbaka till näthinnan och orsaka allvarlig chorioretinit,5 och patienterna är ofta reducerade till en synskärpa som motsvarar handrörelser eller blindhet i dessa senare stadier. Sen diagnos, ett uttalat ringinfiltrat och djup stromal infektion är alla förknippade med ett sämre visuellt slutresultat.24 Patienter som utvecklar stromal keratit löper också större risk att få ett dåligt visuellt resultat efter behandling än de med en mer ytlig epitelinfektion.4
Diagnostik
Den korrekta diagnosen i ett tidigt skede är viktig innan Acanthamoeba invaderar djupare in i hornhinnan och orsakar permanent vävnadsskada. Tyvärr diagnostiseras sjukdomen vid det första besöket oftare som herpes simplex keratit än AK. Denna felidentifiering kan leda till användning av antivirala läkemedel, vilket bara gör symptomen värre för patienten. Vid diagnosen betraktas ofta Acanthamoeba som en infektionsorsak när hornhinnesåren inte reagerar på antibiotika. Denna fördröjning av en korrekt diagnos ger parasiten gott om tid att utvecklas vidare i ögat.
Det första steget mot en korrekt diagnos är en noggrann spaltlampsundersökning. Spaltlampan kan visa tecken på Acanthamoeba antingen genom dess direkta närvaro eller genom det associerade immunsvaret.24 Avsaknaden av bulbösa dendriter som är typiska för herpespatienter är en bra indikator på att en patient kan ha AK. En tidig och noggrann spaltlampsundersökning är viktig hos patienter med hornhinnesår, eftersom sjukdomsstadiet vid tidpunkten för AK-diagnosen är en stark prediktor för det slutliga visuella utfallet.24
När det finns tillgängligt kan en direkt in-vivo-diagnostik utföras med hjälp av ett avancerat tandemscanning-konfokalmikroskop och Heidelberg retina tomograph II (HRT-II) med hornhinnemodul.7 Polymerasekedjereaktion kan också användas som ett diagnostiskt verktyg när det finns för få celler tillgängliga för att kunna göra en exakt visuell bestämning.5 Om in vivo-undersökning och PCR inte är genomförbara kan odling av hornhinneskrap vara ett ovärderligt verktyg för att diagnostisera Acanthamoeba och skilja det från okulär herpes.
Hornhinneskrap med ett våtmountpreparat av kaliumhydroxid bör användas om mikroskopisk undersökning är möjlig.25 Ytterligare skrap bör utföras med steril utrustning tills det finns tillräckligt med material för odlingsplattor. Proverna bör inkuberas vid cirka 37 C på en agarplatta utan näringsämnen belagd med Escherichia coli.24 Inom några dagar kommer en positiv kultur att täckas av Acanthamoeba som livnär sig på den bakteriella överlagringen.3
Behandling
Acanthamoeba är svårt att behandla, men en effektiv behandling kan hindra en patient från att bli blind på (minst) ett öga. Topiska anti-infektionsmedel fungerar vanligtvis endast hos patienter i tidiga stadier, medan kirurgiskt ingrepp är nödvändigt i senare stadier. År 1985 rapporterades den första framgångsrika behandlingen av AK med användning av propamidin 0,1 % och neomycin 1 %.26 Sedan dess har kombinationsbehandling förblivit den viktigaste behandlingen, med applicering av två eller flera topiska antiamöbiska medel under hela dagen.
Effektiva katjoniska antiseptika, framför allt polyhexametylenbiguanid (PHMB, 0,02 %) och klorhexidin (0,02 %), har visat sig vara effektiva både i monoterapi och i kombinationsbehandling med ett diamidin26 , t.ex. Brolene (propamidinisetionat och dibromopropamidinisetionat).8 Kationiska antiseptika är starka baser vars antiamöbiska potential beror på deras förmåga att lysera celler genom att binda till fosfolipidbilagret och orsaka dödliga membranskador27 . Användning av dessa antiseptika har medfört stora förbättringar hos både AK-patienter som inte bär kontaktlinser och AK-patienter som bär kontaktlinser.8 Diamidiner verkar antingen genom att störa metylgruppöverföringen eller genom att direkt störa amöbiska nukleinsyror.28 Timvis applicering av 0,1 % propamidinisettionat och 0,15 % dibromopropamidin har uppvisat framgång endast i de tidiga stadierna av sjukdomen. Kortikosteroider ordineras också ibland för att minska inflammation och smärta, men kan samtidigt öka amöbornas patogenicitet genom att undertrycka patientens immunförsvar.29
Kirurgisk behandling förblir ett nödvändigt alternativ när infektionen har fortskridit bortom den punkt där antiinfektiva livsdugliga medel finns. Penetrerande keratoplastik används för att avlägsna och ersätta infekterad vävnad, och en antiseptisk/diamidinregim fortsätter.
Acanthamoeba keratit är en sällsynt sjukdom som, om den inte upptäcks, kan skada hornhinnan och de främre vävnaderna permanent och göra patienten blind på ett eller båda ögonen. Hotet om AK bör beaktas när man fattar beslut om man ska använda kontaktlinser eller inte samt vilken typ av linser man ska använda. Vikten av korrekt linsvård kan inte nog betonas, eftersom det är ett säkert sätt att förebygga inte bara Acanthamoeba-infektion, utan även en mängd andra obehagliga och mer vanliga infektioner. Samhällets medvetenhet om de faror som är förknippade med avklorering och lagring av stillastående vatten, ett mer utbrett införande av korrekta kontaktlinsvanor och kunnig diagnostik är de enda sätten att effektivt behandla Acanthamoeba och stoppa dess ökande utbredning.
Dr. Abelson, som är biträdande klinisk professor i oftalmologi vid Harvard Medical School och ledande klinisk forskare vid Schepens Eye Research Institute, är konsult inom oftalmiska läkemedel. Dewey-Mattia är medicinsk skribent på ORA Clinical Research and Development i North Andover, och Mr. Shapiro är chef för antiinfektiva och antiinflammatoriska läkemedel vid ORA.
1. Moore MB, McCulley JP, Luckenbach M, Gelender H, Newton C, McDonald MB, Visvesvara GS. Acanthamoeba keratit i samband med mjuka kontaktlinser. Am J Ophthalmol 1985;100:3:396.
2. Meier PA, Mathers WD, Sutphin JE, Folberg R, Hwang T, Wenzel RP. En epidemi av förmodad Acanthamoeba keratit som följde på regionala översvämningar. Arch Ophthalmol 1998;116:8:1090-4.
3. Visvesvara GS, Moura H, Schuster FL. Patogena och opportunistiska fritt levande amöbor: Acanthamoeba spp, Balamuthia mandrillaris, Naegleria fowleri och Sappinia diploidea. FEMS Immunol Med Microbiol 2007;50:1-26.
4. Thebpatiphat N, Hammersmith KM, Rocha FN, Rapuano CJ, Ayres BD, Laibson PR, Eagle RC, Cohen EJ. Acanthamoeba keratit: En parasit på frammarsch. Cornea 2007;26:6:701-6.
5. Marciano-Cabral F, Cabral G. Acanthamoeba spp. som sjukdomsalstrare hos människor. Clin Microbiol Rev 2003;16:2:273-307.
6. Mazur T, Hadás E, Iwanicka I. Varaktigheten av cyststadiet och livsdugligheten och virulensen hos Acanthamoeba isolat. Trop Med and Parasitol 1995;46:2:106-8.
7. Schuster FL, Visvesvara GS. Frilevande amöbor som opportunistiska och icke-opportnistiska patogener hos människor och djur. Int J Parasitology 2004;34:9:1001-27.
8. Sharma S, Garg P, Rao GN. Patientkarakteristik, diagnos och behandling av Acanthamoeba keratit orsakad av kontaktlinser. Br J Ophthalmol 2000;84:1103-8.
9. Stehr-Green JK, Bailey TM, Brandt FH, Carr JH, Bond WW, Visvesvara GS. Acanthamoeba keratit hos bärare av mjuka kontaktlinser. En fall-kontrollstudie. JAMA 1987;258:1:57-60.
10. Hiti K, Walochnik J, Haller-Schober EM, Faschinger C, Aspöck H. Viability of Acanthamoeba after exposure to a multipurpose desinfecting contact lens solution and two hydrogen peroxide systems. Br J Ophthalmol 2002;86:2:144-6.
11. Shoff ME, Joslin CE, Tu EY, Kubatko L, Fuerst PA. Efficacy of contact lens systems against recent clinical and tap water Acanthamoeba isolates. Cornea 2008;27:6:713-9.
12. Joslin CE, Tu EY, McMahon TT, Passaro DJ, Stayner LT, Sugar J. Epidemiologiska egenskaper hos ett utbrott av Acanthamoeba keratitis i Chicago-området. Am J Ophthalmol 2006;142:2:212-217.
13. Mathers W. Användning av högre läkemedelskoncentrationer vid behandling av Acanthamoeba keratit. Arch Ophthalmol 2006;124:6:923.
14. Sansanayudh W, Cevallos V, Porco TC, Margolis TP, Lietman TM, Acharya NR. Fusarium och Acanthamoeba keratit: Kan ett enda center upptäcka utbrott? Br J Ophthalmol 2008;95:5:720-1.
15. Joslin CE, Tu EY, Shoff ME, Booton GC, Fuerst PA, Mchahon TT, Anderson RJ, Dworkin MS, Sugar J, Davis FG, Stayner LT. Sambandet mellan användning av kontaktlinslösningar och Acanthamoeba keratit. Am J Ophthalmol 2007;144:2:169-180.
16. Butcko V, McMahon TT, Joslin CE, Jones L. Microbial keratitis and the role of rub and rinsing. Eye Contact Lens 2007;33:6:421-3.
17. Kilvington S, Gray T, Dart J, Morlet N, Beeching JR, Frazer DG, Matheson M. Acanthamoeba keratitis: Hushållsvattenets roll i Förenade kungariket. IOVS 2004;45:1:165-169.
18.Thomas PA, Geraldine P. Infektiös keratit. Curr Opin Infect Dis 2007;20:2:129-41.
19.Alizadeth H, Neelam S, Hurt M, Niederkorn JY. Rollen av kontaktlinsanvändning, bakterieflora och mannosinducerat patogent proteas i patogenesen för amöbisk keratit. Infect Immun 2005;73:2:1061-8.
20.Watt K, Swarbrick HA. Mikrobiell keratit vid ortokeratologi över natten: Genomgång av de första 50 fallen. Eye Contact Lens 2005;31:5:201-8.
21. Hammersmith KM. Diagnostik och behandling av Acanthamoeba keratit. Curr Opin Ophthalmol 2006;17:4:327-31.
22. Lam DS, Houang E, Fan DS, Lyon D, Seal D, Wong E; Hong Kong Microbial Keratitis Study Group. Incidens och riskfaktorer för mikrobiell keratit i Hongkong: Jämförelse med Europa och Nordamerika. Eye 2002;16:5:608-18.
23. Seal DV. Acanthamoeba keratitis update – incidens, molekylär epidemiologi och nya läkemedel för behandling. Eye 2003;17:8:893-905.
24. Tu EY, Joslin CE, Sugar J, Booton GC, Shoff ME, Fuerst PA. Det relativa värdet av konfokal mikroskopi och ytliga kornealskrap vid diagnos av Acanthamoeba keratit. Cornea 2008;27:7:764-72.
25. Gupta N, Tandom R. Utredningsmetoder vid infektiös keratit. Indian Journal of Ophthalmology 2008;56:3:209-1.3
26. Wright P, Warhurst D, Jones BR. Acanthamoeba keratit som framgångsrikt behandlats medicinskt. Br J Ophthalmol 1985;69:778-782.
27. Lim N, Goh D, Bunce C, Xing W, Fraenkel G, Poole TRG, Ficker L. Comparison of polyhexamethylene biguanide and chlorhexidine as monotherapy agents in the treatment of Acanthamoeba keratitis. Amer J Ophthalmol 2008;145:130.
28. Wysenbeek YS, Blank-Porat D, Harizman N, Wygnanski-Jaffe T, Keller N, Avni I. Återodlingstekniken: Individualisering av behandlingen av acanthamoeba keratit. Cornea 2000;19:4:464-7.
29. Berger ST, Mondino BJ, Hoft RH, Donzis PB, Holland GN, Farley MK, Levenson JE, Successful medical management of Acanthamoeba keratitis. Amer J Ophthalmol 1990;110:4:395-403.