
Hilary Costello, ND
Es war ein schöner Frühlingstag in Portland. Mein Tag in der Praxis war gefüllt mit verschiedenen und einzigartigen dermatologischen Fällen. Eine Patientin, Frau A (61 Jahre alt), kam in Begleitung ihres freundlichen Ehemannes und klagte über einen Knoten auf ihrem Rücken, der von ihrem Hausarzt zuvor als Lipom diagnostiziert worden war. Sie wurde angewiesen, den Knoten in Ruhe zu lassen und sich keine Sorgen zu machen, solange er sie nicht zu stören begann. Sie erklärte, dass das Schlafen auf dem Rücken und das Zurücklehnen in Stühlen immer unangenehmer geworden sei. Sie wollte eine zweite Meinung einholen und „was auch immer es war“ entfernen lassen.
Ich nahm den Fall an und erfuhr alles über die Vorgeschichte. Die Geschwulst war seit zwei Jahren stetig gewachsen und hatte sich stärker bemerkbar gemacht, als sie langsam 25 Pfund abnahm. Vor zwei Jahren hatte sie eine Brustverkleinerung, und nach der Operation trat eine Zellulitis auf. Sie wurde wegen einer gutartigen Hämaturie, Bluthochdruck und Depressionen mit Medikamenten behandelt. In ihrer Familie gab es keine Lipome oder andere Hautanomalien. Insgesamt war die Patientin bei guter Gesundheit und hatte eine positive Lebenseinstellung. Wir drei verbrachten einige Zeit damit, uns gegenseitig kennenzulernen, während ich mich auf die körperliche Untersuchung vorbereitete.
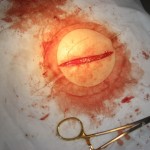
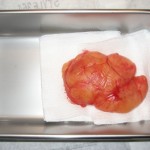
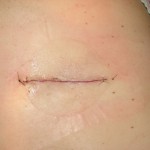

Riesenlipom
Ich bat sie, mir die besorgniserregende Stelle zu zeigen. Sie drehte sich um und hob ihre Bluse an, um ihren Rücken freizulegen. Ich konnte es nicht sehen. Ich schaute genau hin und hob ihre Bluse höher, um die Stelle zu finden, auf die sie sich bezog. Ich bat sie, auf die Stelle zu zeigen, und sie sagte: „Es ist genau in der Mitte“. Ich legte meine Hand auf ihre Haut, um die Stelle zu ertasten, und plötzlich veränderte sich mein Blickfeld. Es war nicht das kleine Lipom, nach dem ich gesucht hatte. Endlich konnte ich den riesigen Klumpen auf ihrem Rücken sehen und fühlen. Es war erstaunlich für mich, denn in meiner Erfahrung als Arzt und Student hatte ich noch nie ein so großes Lipom gesehen. Meine ganze Hand umfasste den Bereich der Geschwulst. Die Größe erinnerte mich an die Ausbuchtung des Kopfes eines Neugeborenen, der vor der Geburt gegen den Damm drückt.
Das Lipom befand sich etwas rechts von der Wirbelsäule auf dem hinteren Rumpf, ungefähr zwischen T7 und T12, am oberen Rand nach links ausgerichtet, und war etwas mehr als 4 Zoll lang und 3,7 Zoll breit. Das Lipom wurde tief im Gewebe ertastet. In der Mitte befand es sich 2 Zoll über der Hautoberfläche. Hautfarbe, -feuchtigkeit, -textur und -turgor lagen alle im normalen Bereich. Wir entdeckten noch einige andere oberflächliche Hautwucherungen an ihrem Oberkörper und im Gesicht (Naevus, Hautanhängsel und ein kleines Lipom in der Nähe der größeren Läsion), die nach unserem Dafürhalten aufgrund der taktilen Reizung und der chronischen Sonneneinstrahlung entfernt werden sollten. Ihre Vitalwerte lagen im normalen Bereich.
Wir besprachen den Eingriff sowie die damit verbundenen Alternativen und Risiken. Ich erklärte ihr das Verfahren der Exzision, die Anästhesie, das Nahtmaterial und die Art der Nähte sowie die Erholungsphase. Ich erzählte ihr, dass ich während des Eingriffs pflanzliche Arzneimittel verwende und eine Kombination aus Homöopathika und pflanzlichen Mitteln für die Nachbehandlung und Nachsorge, die sie zu Hause durchführen kann. Sie stellte Fragen, und wir besprachen die Tatsache, dass viele Versicherungen die Kosten für NDs nicht übernehmen, obwohl wir in Oregon in der Lage und lizenziert sind, dermatologische Eingriffe dieser Art und Komplexität in der Praxis durchzuführen.
Sie war daran interessiert, den Prozess voranzutreiben, und wir planten den Eingriff ein paar Wochen vorher. Wir bauten eine Beziehung zueinander auf, die es ihr ermöglichte, mein Honorar aus eigener Tasche zu zahlen, anstatt zu ihrem Dermatologen im Krankenhaus zu gehen, der den gleichen Eingriff durchführen konnte. Sie fühlte sich in der Obhut eines ND aufgrund unserer Art, Medizin zu praktizieren, und der angenehmen Praxisumgebung wohler. Diese Art von Szenario spielt sich in meiner Praxis häufig ab. Viele meiner Patienten suchen nicht nur einen sympathischen Arzt, sondern auch die Gewissheit, dass sie qualitativ hochwertig behandelt werden, vor allem in der Zeit der Operation. Dies ist eine treibende Kraft in meiner Praxis für dermatologische Chirurgie.
In den nächsten Wochen bereitete ich mich auf diese massive Exzision vor. Ich wollte sicherstellen, dass ich das Lipom in einem Stück entfernen konnte. Die vollständige Entfernung eines Lipoms ist von entscheidender Bedeutung, denn wenn ein Stück zurückbleibt oder es sich dabei auflöst, steigt die Wahrscheinlichkeit, dass es wieder nachwächst, dramatisch an. Ich war auch besorgt über die Nähe des Lipoms zur Wirbelsäule und seine Tiefe. Ich wandte mich an meine engsten chirurgischen Mentoren, um das Verfahren zu besprechen und mögliche Komplikationen zu erörtern. Als der Termin näher rückte, war ich zuversichtlich, die Operation erfolgreich durchführen zu können.
Lipom-Entfernung
Ich wies Frau A. an, ihre tägliche Aspirin-Dosis ein paar Tage vor der Operation abzusetzen. Sie und ihr Mann trafen um 9 Uhr morgens ein. Wir besprachen die weiteren Anweisungen und gingen die Einverständniserklärung durch. Meine Assistentin nahm ihre Werte auf: Blutdruck 138/88 RAS, 130/86 LAS, HR 74, RR 14, Temperatur 98,5 F. Ich bereitete die Anästhesie in einer sterilen 10cc-Spritze vor (5cc Lidocain 2% mit Epinephrin 1:100.000, 5cc Bupivacain 0,25%) und verwendete eine 25er 1,5-in-Nadel für die Injektion. Während des Eingriffs bereiteten wir eine zusätzliche 10-ccm-Spritze mit der gleichen Formel vor.
Als wir uns auf den Eingriff vorbereiteten, verbrachte ich viel Zeit damit, das Lipom abzutasten, um die optimale Schnittlinie zu finden. Im Geiste sah ich mir die Langer’schen Linien an, zog und schob ihre Haut sanft hin und her, um ihre einzigartigen Spannungslinien zu finden. Wie ich bei unserem ersten Besuch ertastet hatte, war die Wucherung fest mit dem darunter liegenden Gewebe verbunden und die Haut bewegte sich frei über die Oberfläche. Ich half Frau A., es sich in Bauchlage auf dem Tisch mit Kissen und Nackenrollen bequem zu machen. Ich reinigte ihre Haut mit Alkohol, um jegliches Öl zu entfernen, und legte ein steriles, gefenstertes Tuch (mit einer kreisförmigen Öffnung von 3 Zoll) über die Läsion, um ein steriles Feld zu schaffen. Ich reinigte den Bereich dreimal mit sterilen Jodtupfern. Meine anfängliche Tintenlinie für den Einschnitt betrug 2,4 Zoll. Ich injizierte das Anästhetikum entlang der Inzisionslinie, wartete einige Minuten und testete den Bereich mit der Spitze der Nadel auf Empfindlichkeit. Ich teilte Frau A. mit, dass ein Druckgefühl normal sei, sie mich aber über jedes scharfe Gefühl während des Eingriffs informieren solle. Sie gab mir grünes Licht und ich begann.
Ich benutzte ein steriles Einwegskalpell Nr. 10, um die erste Öffnung vorzunehmen. Die gelbe Fettschicht war sofort sichtbar, und ich dachte, ich befände mich aufgrund der Farbe und der Beschaffenheit an der Oberfläche des Lipoms. Es ließ sich leicht von der darüber liegenden Epidermis ablösen, indem ich gebogene Hämostaten mit der üblichen Unterminierungstechnik verwendete. Ich tat dies in der Annahme, dass es bald aus der Haut herauskommen würde. Nach etwa 20 Minuten stellte ich fest, dass das Lipom viel tiefer in den Rücken hineinreichte und dass ich diesen Bereich wegen der vielen Verwachsungen nicht erreichen konnte. Zu diesem Zeitpunkt versuchte ich mit dem Zeigefinger, die Basis des Lipoms zu ertasten, was aber wenig Erfolg hatte. Ich beschloss, den Schnitt zu verlängern, in der Hoffnung, so an den Grund des Lipoms zu gelangen.
Ich erklärte Frau A. und ihrem Mann, der den gesamten Eingriff vom Fußende des Tisches aus aufmerksam verfolgte, dass ich mir nicht sicher war, ob ich das Lipom aufgrund der vielen Verwachsungen und der Tiefe entfernen könnte. Während ich das sagte, fand mein Zeigefinger auf unglaubliche Weise den Weg zum Boden des Lipoms. Es befand sich sauber in seiner Kapsel unter der Fettschicht, die ich mühsam bearbeitet hatte. Schnell schnitt ich das Bindegewebe weg, das meine Werkzeuge vom Lipom trennte. Das dauerte nur Sekunden. Plötzlich brach das Lipom hervor, vollständig eingekapselt und mit einem intakten Gefäßsystem an der Oberfläche. Das Lipom wölbte sich aus der Haut heraus, während sich die Haut unter ihm an der Basis fest zusammenzog. Aufgrund der Verwachsungen an der Basis sah es wie ein gestielter Pilz aus. Der Ehemann von Frau A., ich selbst und meine Assistentin waren über die Größe und das Aussehen des Lipoms erstaunt.
Ich wusste, dass ich sehr schnell arbeiten musste, da das Risiko einer Infektion mit jeder Minute zunahm. Ich hob das Lipom schnell an und begann, es mit dem Skalpell vom darunter liegenden Gewebe zu lösen. Während ich das Lipom manövrierte, stellte ich fest, dass es an den paraspinalen Muskeln angeheftet war. Ich machte vorsichtige Schnitte, löste das Lipom ab und legte es in einen Edelstahlbehälter, um es für eine Biopsieprobe vorzubereiten.
Nach der Entfernung des Lipoms war im Rücken von Frau A. eine große offene Stelle zu sehen. Ich benutzte sterile Kochsalzlösung, um das Gewebe zu spülen, und setzte zwei interne absorbierbare vertikale Matratzennähte, um den Raum zu schließen (Vicryl 4.0). Um die Narbenbildung zu minimieren, entschied ich mich für eine subkutikuläre Naht (Nylon 4.0) anstelle von einfachen unterbrochenen Nähten. An jedem Ende der subkutikulären Naht platzierte ich eine einfache unterbrochene Naht zur zusätzlichen Unterstützung (Nylon 6.0). Ich behandelte die Exzisionslinie mit einer pflanzlichen Formel für kleine Eingriffe, die aus Tinkturen von Calendula officinalis succus, Hypericum canadensis, Centella asiatica und Echinacea spp. besteht. Ich verwende diese Rezeptur routinemäßig für alle Operationen. Sie ist antimikrobiell, unterstützt die Heilung und reduziert die Narbenbildung. Die Benzoeintinktur wurde parallel zur Exzisionslinie auf jeder Seite platziert und fünf sterile Klebestreifen wurden verwendet. Drei sterile Klebepads schützten den Bereich.
Ich wies Frau A. an, die pflanzliche Tinktur 3 bis 5 Mal pro Tag topisch anzuwenden, und zwar 14 Tage lang, wenn die Nähte entfernt werden würden. Ich machte ihr klar, dass unsere Kommunikation in Bezug auf Schmerzen oder mögliche Infektionen in den nächsten 2 Wochen von entscheidender Bedeutung war. Ich sagte ihr, sie solle mich sofort anrufen, wenn irgendwelche Anzeichen oder Symptome aufträten. Einer meiner Mentoren empfahl aufgrund der Größe und Lage des Lipoms, der Dauer des Eingriffs und ihres Alters eine prophylaktische 10-tägige Behandlung mit Cephalexin 500 mg BID. Frau A. und ich besprachen die möglichen Risiken und entschieden uns aufgrund des erfolgreichen Verlaufs der Operation gegen die Antibiotika.
Ich gab ihr Arnica 200C, 3 Kügelchen qd x 3d, um die Blutergüsse und Blutungen zu lindern. Sie ertrug die „tiefen“ Schmerzen nach der Operation mit Hilfe von Paracetamol mit Codein (Hydrocodon kam für sie nicht in Frage, da ihre Apotheke eine frühere Arzneimittelreaktion verzeichnete). Sie hatte eine hohe Schmerztoleranz und war nicht daran interessiert, starke Medikamente gegen Schmerzen oder Unwohlsein einzunehmen.
Als sie das Büro verließ, hatte ich das riesige Präparat mit den Maßen 4,7 x 3,5 x 2,0 Zoll. Ich betrachtete spielerisch meine winzigen Biopsiegefäße und fragte mich, wie ich es schaffen würde, dass es hineinpasst. Ich beschloss, ein Stück herauszuschneiden und es ins Labor zu schicken. Nach der Laboranalyse stellte der Pathologe fest, dass es sich um eine Läsion handelte, die aus reifen Adipozyten bestand und wie erwartet keine Anzeichen von Bösartigkeit aufwies.
Nachuntersuchung
Nach zwei Wochen freute ich mich, die Patientin zu sehen. Die Heilung von Frau A. verlief schnell, ohne Anzeichen von Infektionen, Schwellungen oder darunter liegenden Gewebeschäden. Ihre Haut war glatt und sicher verschlossen. Bei dem Termin berichtete Frau A., dass sie mit der Operation sehr zufrieden war. Sie sagte, dass sie zum ersten Mal seit Jahren wieder auf dem Rücken geschlafen habe. Die Operation hatte sich positiv auf ihre Lebensqualität ausgewirkt. Als ich ihren Rücken sah, war es erstaunlich. Ihr Körper war so schnell verheilt, und die Nahtlinie nach der Entfernung der subkutanen Naht wies nur minimale Narben auf.
Ich fühlte mich triumphierend für unsere Medizin, dass wir als NDs unseren Patienten auf neue Weise dienen können, indem wir unsere spezialisierten Fähigkeiten erweitern, unsere Philosophie der Medizin anwenden und darauf drängen, unsere Zulassungen in den USA zu erweitern. Diese Momente des gemeinsamen Enthusiasmus und Erfolgs sind die führenden Kräfte, die die Zukunft der naturheilkundlichen Medizin lenken werden.
 Hilary Costello, ND machte ihren Abschluss am NCNM, nachdem sie ihren BA in Biologie und Kunstmalerei am Sarah Lawrence College in New York gemacht hatte. Sie praktiziert in der Innenstadt von Portland in der Nature Cures Clinic (NatureCuresClinic.com) und im Pearl MedSpa mit den Schwerpunkten Dermatologie, kleine Chirurgie und Pädiatrie. Die Radiochirurgie ist eine ihrer Haupttätigkeiten, und sie ist eine Expertin auf diesem Gebiet geworden. Zu ihren Leidenschaften gehören medizinische und botanische Illustrationen/Malerei, Mentorenprogramme für Jugendliche (MaidenSpirit.com) und humanitäre Arbeit für Äthiopien. Dr. Costello ist Mutter von drei Töchtern, und sie und ihr Ehemann sind begeisterte Bio-Gärtner.
Hilary Costello, ND machte ihren Abschluss am NCNM, nachdem sie ihren BA in Biologie und Kunstmalerei am Sarah Lawrence College in New York gemacht hatte. Sie praktiziert in der Innenstadt von Portland in der Nature Cures Clinic (NatureCuresClinic.com) und im Pearl MedSpa mit den Schwerpunkten Dermatologie, kleine Chirurgie und Pädiatrie. Die Radiochirurgie ist eine ihrer Haupttätigkeiten, und sie ist eine Expertin auf diesem Gebiet geworden. Zu ihren Leidenschaften gehören medizinische und botanische Illustrationen/Malerei, Mentorenprogramme für Jugendliche (MaidenSpirit.com) und humanitäre Arbeit für Äthiopien. Dr. Costello ist Mutter von drei Töchtern, und sie und ihr Ehemann sind begeisterte Bio-Gärtner.