
Hilary Costello, ND
Era una bella giornata di primavera a Portland. La mia giornata in ufficio era piena di casi dermatologici diversi e unici. Una paziente, la signora A (61 anni), accompagnata dal suo simpatico marito, si è presentata con lamentele per un nodulo sulla schiena, precedentemente diagnosticato dal suo medico di base come un lipoma. Le fu detto di lasciar perdere e di non preoccuparsene, a meno che non cominciasse a darle fastidio. Ha spiegato che dormire sulla schiena e appoggiarsi alle sedie era diventato progressivamente più scomodo. Stava cercando un secondo parere e voleva che “qualunque cosa fosse” fosse rimossa.
Prendo il caso e ottengo tutta l’anamnesi pertinente. Il nodulo era cresciuto costantemente per due anni ed era diventato più evidente mentre lei perdeva lentamente 25 libbre. Ha avuto una riduzione del seno due anni fa e una storia di cellulite dopo l’operazione. Era in trattamento per ematuria benigna, ipertensione e depressione con farmaci. Non c’era una storia familiare di lipomi o altre anomalie della pelle. Nel complesso, la paziente era in buona salute e aveva una visione positiva della vita. Noi tre passammo un po’ di tempo a conoscerci mentre mi preparavo per l’esame fisico.
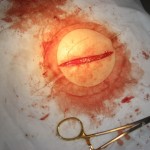
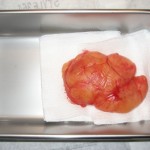

Lipoma gigante
Le chiesi di mostrarmi l’area di interesse. Si è girata e si è alzata la camicetta per esporre la schiena. Non l’ho visto. Ho guardato attentamente e le ho sollevato la camicetta più in alto per localizzare la zona a cui si riferiva. Le chiesi di indicare la zona e lei disse: “è proprio nel mezzo”. Appoggiai la mano sulla sua pelle per palpare l’area e improvvisamente il mio campo di consapevolezza si spostò. Non era il piccolo lipoma che stavo cercando. Finalmente potevo vedere e sentire il nodulo gigante nella sua schiena. Fu sorprendente per me perché nella mia esperienza di medico e studente, non avevo mai visto un lipoma così grande. Tutta la mia mano si strinse sull’area della crescita. Le dimensioni mi ricordavano il rigonfiamento della testa di un neonato che preme contro il perineo prima della nascita.
La posizione del lipoma era leggermente a destra della colonna vertebrale sul tronco posteriore, approssimativamente tra T7 e T12, orientato verso sinistra al bordo superiore, misurava poco più di 4 pollici di lunghezza e 3,7 pollici di larghezza. Il lipoma si palpava in profondità nel tessuto. Al centro, misurava 2 pollici sopra la superficie della pelle. Il colore della pelle, l’umidità, la consistenza e il turgore erano tutti entro i limiti normali. Abbiamo individuato alcune altre escrescenze cutanee superficiali sul torso e sul viso (nevo, etichette cutanee e un piccolo lipoma vicino alla lesione più grande) che abbiamo deciso di rimuovere a causa dell’irritazione tattile e dell’esposizione cronica al sole. I suoi segni vitali erano entro i limiti normali.
Discutemmo la procedura, insieme alle alternative e ai rischi coinvolti. Ho spiegato la procedura di escissione, l’anestesia, il materiale e i tipi di sutura e il periodo di recupero. Le ho detto che ho usato la medicina botanica durante l’intervento e una combinazione di omeopatici e botanici per il trattamento post-operatorio e la cura post operatoria da completare a casa. Fece delle domande e discutemmo del fatto che molte compagnie di assicurazione non coprono i ND, nonostante la nostra capacità e licenza di eseguire interventi dermatologici di questa natura e complessità in Oregon.
Era interessata ad andare avanti con il processo e programmammo l’intervento qualche settimana prima. Io e lei abbiamo stabilito un rapporto e una relazione che le ha permesso di decidere di pagare il mio onorario di tasca sua invece di andare dal suo dermatologo in ospedale, che avrebbe potuto eseguire la stessa procedura. Si è sentita più a suo agio nelle cure di un ND a causa del nostro modo di praticare la medicina e dell’ambiente confortevole dell’ufficio. Questo tipo di scenario si svolge spesso nel mio ufficio. Molti dei miei pazienti sono alla ricerca di un medico personalizzabile, oltre alla garanzia di un’assistenza di qualità, soprattutto nel momento della chirurgia. Questa è una forza trainante della mia pratica nella chirurgia dermatologica.
Nelle settimane successive mi sono preparato per questa massiccia escissione. Volevo assicurarmi di poter rimuovere il lipoma tutto intero. L’escissione completa di un lipoma è cruciale perché se rimane un pezzo o se si disintegra nel processo, la probabilità che ricresca aumenta drammaticamente. Ero anche preoccupato per la vicinanza del lipoma alla colonna vertebrale e per la sua profondità. Ho chiamato i miei mentori di chirurgia più vicini per rivedere la procedura e discutere le potenziali complicazioni. Man mano che la data si avvicinava, mi sentivo sicuro di poter eseguire l’intervento con successo.
Rimozione del lipoma
Dissi alla signora A di interrompere la sua dose quotidiana di aspirina alcuni giorni prima dell’intervento. Lei e suo marito sono arrivati alle 9 del mattino. Abbiamo discusso le istruzioni di follow-up e rivisto i documenti del consenso informato. La mia assistente ha preso i suoi segni vitali: Pressione 138/88 RAS, 130/86 LAS, FC 74, RR 14, temperatura 98.5F. Ho preparato l’anestesia in una siringa sterile da 10 cc (5 cc di lidocaina 2% con epinefrina 1:100.000, 5 cc di bupivacaina 0,25%) e ho usato un ago da 25 gauge 1,5 pollici per l’iniezione. Durante la procedura abbiamo preparato un’ulteriore siringa da 10cc della stessa formula.
Quando ci siamo preparati per l’intervento, ho passato molto tempo a palpare il lipoma per identificare la linea di incisione ottimale. Nella mia mente stavo rivedendo le linee di Langer, tirando e spingendo delicatamente la sua pelle per trovare le sue uniche linee di tensione. Come avevo palpato alla nostra prima visita, la crescita era saldamente attaccata al tessuto sottostante e la pelle si muoveva liberamente sulla superficie. Aiutai la signora A a mettersi comoda in posizione prona sul tavolo con cuscini e sostegni. Ho pulito la sua pelle con alcool per rimuovere qualsiasi olio, e ho posizionato un telo fenestrato sterile aderente (apertura circolare di 3 pollici) sulla lesione e ho stabilito un campo sterile. Ho pulito l’area tre volte con tamponi sterili di iodio. La mia linea iniziale di inchiostro per l’incisione era di 2,4 pollici. Ho iniettato l’anestesia lungo la linea di incisione, ho aspettato diversi minuti e ho testato l’area con la punta dell’ago per la sensibilità. Ho detto alla signora A. che sentire la pressione è normale, ma di informarmi di qualsiasi sensazione acuta durante la procedura. Mi ha dato il via libera e ho iniziato.
Ho usato un bisturi sterile monouso numero 10 per fare l’apertura iniziale. Lo strato di grasso giallo era immediatamente visibile e pensavo di essere alla superficie del lipoma a causa del colore e della consistenza. Si è separato facilmente dall’epidermide sovrastante con l’uso di mosquitos curvi usando la tecnica standard di minatura. Ho fatto questo pensando che presto sarebbe uscito dalla pelle. Dopo circa 20 minuti mi resi conto che il lipoma si estendeva molto più in profondità nella sua schiena e che non ero in grado di raggiungere questa zona a causa di tutte le aderenze. A questo punto ho usato il mio dito indice per tentare di palpare la base del lipoma con poco successo. Decisi di fare un’incisione più lunga, sperando di arrivare alla base del lipoma.
Espressi alla signora A e a suo marito, che assisteva intensamente all’intera procedura dai piedi del tavolo, che non ero sicuro che sarei stato in grado di rimuovere il lipoma a causa della quantità di aderenze e della profondità. Incredibilmente, mentre dicevo che il mio dito indice ha trovato la sua strada fino al fondo del lipoma. Si trovava ordinatamente nella sua capsula sotto lo strato di grasso che avevo tediosamente lavorato. Ho rapidamente tagliato via il tessuto connettivo che separava i miei strumenti dal lipoma. Ci vollero solo pochi secondi. Improvvisamente, il lipoma scoppiò, completamente incapsulato con un sistema vascolare intatto sulla sua superficie. Il lipoma spuntava dalla pelle mentre la pelle si stringeva sotto di esso alla sua base. Sembrava un fungo peduncolato a causa di tutte le aderenze alla base. Il marito della signora A, io e la mia assistente eravamo stupiti delle sue dimensioni e del suo aspetto.
Sapevo di dover lavorare molto velocemente, perché il rischio di infezione aumenta ogni minuto. Ho sollevato rapidamente il lipoma e ho iniziato a usare il bisturi per liberarlo dal tessuto sottostante. Mentre manovravo il lipoma, mi resi conto che era aderente ai muscoli paraspinali. Con attenzione ho fatto dei tagli, ho staccato il lipoma e l’ho messo in un contenitore di acciaio inossidabile per prepararlo per un campione di biopsia.
C’era un immenso spazio aperto nella schiena della signora A dopo la rimozione del lipoma. Ho usato una soluzione fisiologica sterile per irrigare i tessuti e ho messo due suture verticali assorbibili interne per chiudere lo spazio (vicryl 4.0). Ho deciso di mettere una sutura sottocutanea (nylon 4.0) invece di semplici suture interrotte per ridurre al minimo le cicatrici. Ad ogni estremità della sutura sottocutanea, ho messo una semplice sutura interrotta per un supporto extra (nylon 6.0). Ho trattato la linea di escissione con una formula botanica di chirurgia minore composta da tinture di Calendula officinalis succus, Hypericum canadensis, Centella asiatica ed Echinacea spp. Uso abitualmente questa formula per tutti gli interventi chirurgici. È antimicrobica, supporta la guarigione e riduce le cicatrici. La tintura di benzoino è stata posta parallelamente alla linea di escissione su ogni lato e sono state usate cinque strisce adesive sterili. Tre cuscinetti sterili aderenti hanno protetto l’area.
Ho dato istruzioni alla signora A di usare la tintura botanica per via topica 3-5 volte al giorno per 14 giorni, quando le suture sarebbero state rimosse. Fui chiaro con lei che la nostra comunicazione riguardo al dolore o alla potenziale infezione nelle prossime 2 settimane era cruciale. Le dissi di chiamarmi immediatamente se si fosse presentato qualche segno o sintomo. Uno dei miei mentori raccomandò un ciclo profilattico di 10 giorni di cefalexina 500 mg BID a causa delle dimensioni e della posizione del lipoma, della durata della procedura e della sua età. Io e la signora A abbiamo discusso i potenziali rischi e abbiamo deciso di non somministrare gli antibiotici a causa del successo dell’intervento.
Le ho dato Arnica 200C, 3 pastiglie qd x 3d per aiutarla con i lividi e il sanguinamento. Ha tollerato il dolore “profondo” post-operatorio con l’aiuto di acetaminofene con codeina (l’idrocodone non era un’opzione per lei a causa di una passata reazione ai farmaci in archivio presso la sua farmacia). Aveva un’alta tolleranza al dolore e non era interessata ad essere pesantemente medicata per il dolore o il disagio.
Quando ha lasciato l’ufficio, avevo il campione enorme, che misurava 4,7 x 3,5 x 2,0 pollici. Guardai giocosamente i miei minuscoli vasi da biopsia e mi chiesi come avrei fatto a farcelo stare. Decisi di sezionarne un pezzo e presentarlo al laboratorio. Dopo le analisi di laboratorio, il patologo riportò una lesione composta da fogli di adipociti maturi senza evidenza di malignità, come ci aspettavamo.
Follow-Up
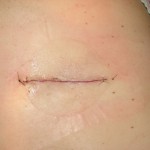
Dopo due settimane ero entusiasta di vedere la paziente. La guarigione della signora A è stata rapida, senza segni di infezione, gonfiore o danni ai tessuti sottostanti. La sua pelle era liscia e ben chiusa. All’appuntamento, la signora A ha riferito di essere molto soddisfatta dell’intervento. Disse che aveva dormito sulla schiena per la prima volta dopo anni. L’intervento aveva influenzato positivamente la qualità della sua vita. Quando ho visto la sua schiena, era incredibile. Il suo corpo era guarito così rapidamente e la linea di sutura dopo la rimozione del punto sottocuticolare rivelava una cicatrice minima.
Mi sentivo trionfante per la nostra medicina, che noi come ND possiamo servire i nostri pazienti in nuovi modi, espandendo le nostre competenze specialistiche, applicando la nostra filosofia della medicina e spingendo per espandere le nostre licenze negli Stati Uniti. Questi momenti di entusiasmo condiviso e di successo sono le forze guida che dirigeranno il futuro della medicina naturopatica.
 Hilary Costello, ND si è laureata alla NCNM dopo aver ricevuto la sua laurea in biologia e pittura di belle arti dal Sarah Lawrence College di New York. Esercita nel centro di Portland alla Nature Cures Clinic (NatureCuresClinic.com) e alla Pearl MedSpa specializzandosi in dermatologia, chirurgia minore e pediatria. La radiochirurgia è una delle sue modalità principali ed è diventata un’esperta in questo campo. Le sue passioni includono illustrazioni/dipinti medici e botanici, programmi di mentoring per i giovani (MaidenSpirit.com) e lavoro umanitario per l’Etiopia. La dottoressa Costello è madre di tre figlie, e lei e suo marito sono avidi giardinieri biologici.
Hilary Costello, ND si è laureata alla NCNM dopo aver ricevuto la sua laurea in biologia e pittura di belle arti dal Sarah Lawrence College di New York. Esercita nel centro di Portland alla Nature Cures Clinic (NatureCuresClinic.com) e alla Pearl MedSpa specializzandosi in dermatologia, chirurgia minore e pediatria. La radiochirurgia è una delle sue modalità principali ed è diventata un’esperta in questo campo. Le sue passioni includono illustrazioni/dipinti medici e botanici, programmi di mentoring per i giovani (MaidenSpirit.com) e lavoro umanitario per l’Etiopia. La dottoressa Costello è madre di tre figlie, e lei e suo marito sono avidi giardinieri biologici.