Silmänpinnan vierasesineet ovat usein esiintyvä silmävamman muoto, joka aiheuttaa noin 40 % kaikista silmävammoista ja lähes 2 % kaikista päivystyskäynneistä.1 Potilaat saapuvat yleensä klinikalle, ja heillä on hyvin selkeä anamneesi siitä, että he ovat saaneet silmäänsä vierasesineen, mutta toisinaan heillä ei ole muuta anamnestista tietoa kuin hiljattain alkanut ärsytys. Materiaali voi olla metallia, lasia, kiveä tai orgaanista, ja sen tyypin pitäisi jossain määrin auttaa määrittämään hoidon kulku. Vaikka potilaat kokevat usein voimakasta epämukavuutta, vierasesinevamman aiheuttama sairastuvuus on yleensä lievää.
Vaikka sarveiskalvon vierasesineen varsinainen diagnoosi on yleensä helppo tehdä, näiden vammojen hoito vaatii muutakin kuin pelkän polvitaipumuksen. Kuten minkä tahansa silmävamman kohdalla, sarveiskalvon vierasesineisiin liittyviin diagnostisiin ja terapeuttisiin näkökohtiin olisi kuuluttava vamman tarkan luonteen diagnosoiminen, sen arvioiminen, pystytäänkö vammaa hoitamaan akuutissa vaiheessa ilman, että sen kulku pahenee, ja vierasesineen luonteen huomioon ottaen mahdollisten pitkäaikaisten jälkiseurausten ennakoiminen ja hoitaminen.
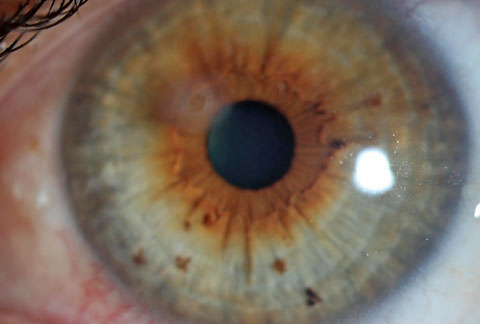
Tämä potilas ohjattiin arvioimaan vierasesineen aiheuttamaa arpea ja poistamaan ruosterengas. Klikkaa kuvaa suuremmaksi.
Syyllisen (syyllisten) tunnistaminen
Ennen kuin pelkkä haitta-aineen poistaminen, on tärkeää arvioida huolellisesti silmän yleinen tila, vierasesineen luonne ja vamman syvyys. Potilas- ja materiaalikohtaiset erityispiirteet voivat lisätä komplikaatioriskiä, ja niiden tulisi muokata lyhyen ja pitkän aikavälin hoidon kulkua.
On helppo innostua ongelman tunnistamisen ja hoidon tarjoamisen aiheuttamista tunteista; ennen vierasesineen poistamista ja tapauksen sulkemista asianomainen silmä on kuitenkin arvioitava huolellisesti, jotta voidaan varmistaa, ettei sekundaarisia silmänpinnan vierasesineitä ole olemassa eikä merkkejä silmänsisäisestä vieraasta aineesta ole jäljellä. Lääkäreiden on arvioitava huolellisesti etusegmentti ja tutkittava sarveiskalvo sekä bulbaarinen ja palpebraalinen sidekalvo fluoreseiiniväriaineella ja ilman sitä, jolloin epiteelihäiriöalueet tulevat esiin. Sarveiskalvon arvioinnissa pitäisi sulkea pois kaikki hienovaraiset täyspaksuiset repeämät (jotka voivat pienten vierasesineiden tapauksessa olla itsestään sulkeutuvia läpäisevän vamman kuumuuden vuoksi). Silmän iiriksen ja pupillien poikkeavuudet, jopa lievästi piikkimäinen iiris, viittaavat myös mahdolliseen silmänsisäiseen vierasesineeseen, ja ne on syytä tutkia gonioskopialla (sen jälkeen, kun vierasesineet on poistettu ja silmänpallo on suhteellisen avoin, etukammio on muodostunut ja silmänpaine on normaali).
Vaikka etukammiossa on usein hienovarainen traumaattinen iriitti, jos tämä iriitti pysyy kroonisena sen jälkeen, kun materiaali on poistettu, tämä on vahva indikaattori silmänsisäisen materiaalin jäämisestä, mikä edellyttää tarkempaa tutkimusta. Kaikki linssin tai kapselin häiriöt johtavat lähes välittömään ja merkittävään harmaakaihin kehittymiseen, mikä viittaa myös silmänsisäiseen tunkeutumiseen ja ohjaa arviointiin. Jos nämä silmänsisäisen materiaalin indikaattorit ovat olemassa, potilas on laajennettava ensimmäisellä käynnillä.
Klinikkalääkärin on myös oltava tietoinen potilaan aiemmasta silmälääketieteellisestä anamneesista. Aiemmat sarveiskalvoleikkaukset, erityisesti LASIK-leikkaukset, voivat vaikuttaa ennusteeseen, kun kyseessä on vierasesine, joka on tunkeutunut läpän rajapintaan. Epiteelin sisäänkasvuun liittyvät ongelmat voivat kehittyä tässä tilanteessa. Keratoplastiapotilaat on myös merkittävä, koska rajapinnan repeäminen voi tapahtua aggressiivisen poiston yhteydessä, erityisesti suhteellisen tuoreissa siirroissa. Näillä potilailla on suurempi riski saada lääkkeille vastustuskykyisiä superinfektioita.
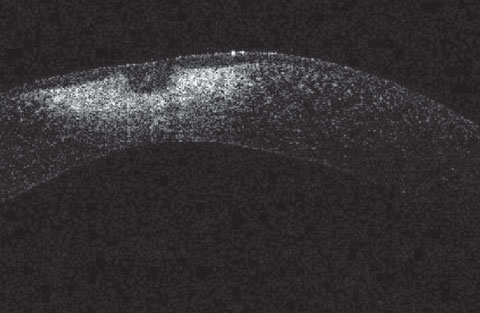
Tässä sarveiskalvon OCT-kuvauksessa potilaan ensimmäisestä kuvasta näkyy merkittävää sarveiskalvon arpeutumista, joka on liian syvällä PTK:lle. Tämä tapaus korostaa, miten Alger-harjan aggressiivinen käyttö ruosteen poistoon voi johtaa merkittävään sarveiskalvon arpeutumiseen.
Vierasesineen luonne
Vierasesineen koostumus liittyy tyypillisimmin erityiseen anamneesiin vamman tapahtumahetkellä. Hitsaus- ja hiontahistoriat tuottavat metallisia vierasesineitä, lyöntityökalut tuottavat kivi-/keraamisia tai metallisia esineitä ja maisemointivammat (usein narutrimmerien aiheuttamat) sisältävät orgaanista tai kivimateriaalia (vaikka kivimateriaalia olisi näissä tapauksissa kohdeltava samalla tavalla kuin orgaanista materiaalia infektioriskin osalta).
Lopuksi lemmikkieläiminä pidetyt tarantulat, vaikka niitä tavataankin harvoin, ovat hyvin kuvattu silmänpinnan vierasesineiden lähde, sillä niiden jalkakarvoja saattaa ajoittain päätyä silmänpinnalle, kun lemmikkieläintä hiljattain käsitellyt potilas hieroo silmiään. Nämä kuidut ovat piikikkäitä, ja ne voivat uppoutua helposti sarveiskalvoon ja sidekalvoon.
Kuten minkä tahansa vierasesineen kohdalla, ensisijaisia materiaaliin liittyviä näkökohtia ovat sarveiskalvon ruosteen muodostuminen metallisen rautapitoisen materiaalin kanssa, infektioriski orgaanisen materiaalin kanssa tai kontaminaatioriski sienimateriaalilla tai epätyypillisillä bakteerilajeilla, kun materiaali on peräisin epäselvästä ympäristölähteestä.
Lääkäreiden on arvioitava huolellisesti vierasesineen syvyys ennen sen poistamista, sillä syvällä olevaa lasia, keramiikkaa tai kiveä ei tarvitse poistaa, jos se ei vaikuta näkökykyyn, ja hyvin syvällä oleva metallinen tai orgaaninen materiaali on todennäköisesti ohjattava erikoislääkärille tunkeutumisriskin ja pitkälle edenneen arpeutumisen vuoksi.
Vaikka syvyyden arviointi saattaa vaikuttaa yksinkertaiselta, monissa tapauksissa tunkeutumistason selkeä rajaaminen voi olla vaikeaa; näin ollen on perusteltua tehdä läheinen tutkimus ohuella näköleikkauksella. Epäselvissä tapauksissa sarveiskalvon OCT:llä voidaan selvästi osoittaa tunkeutumisvyöhykkeet.
Vamman syvyys olisi myös otettava huomioon ennen Alger-harjalla tehdyn purseen käyttöä sarveiskalvon ruosterenkaisiin. Alger-harjapurseilla on laajalti raportoitu olevan paineherkkä kytkin, joka estää mekanismia tunkeutumasta Bowmanin kalvoon; jos vierasesine kuitenkin itse tunkeutuu Bowmanin kalvoon, ei ole enää tehokasta vastusta pysäytyksen käynnistämiseksi, mikä voi johtaa laajaan arpeutumiseen, jos sitä käytetään aggressiivisesti.
Läpäisevien vammojen tapauksessa pallopallo on stabiloitava ja sen jälkeen ohjattava erikoislääkärin arvioitavaksi.
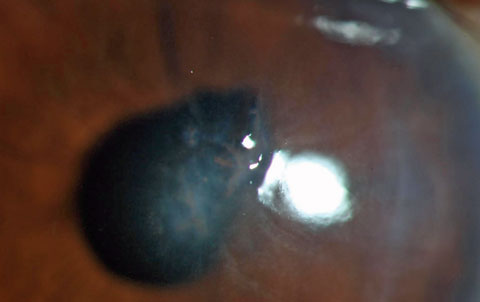
Syvään stroomaan jäänyt vierasesine jousiruohotrimmeristä. Huomaa pupillin vääristymä, joka osoittaa, että vamma oli läpäisevä ja korostaa silmänsisäisen vierasesineen mahdollisuutta. Vamman luonteen vuoksi on olemassa merkittävä mikrobiperäisen keratiitin tai endoftalmiitin riski.
Akuutti vamma
Jos kyseessä ei ole läpäisevä tai inertti/syvä vierasesine, materiaali on poistettava potilaan ollessa paikallispuudutuksessa klinikalla. Hyvällä potilaan yhteistyöllä tämä on mahdollista ilman luomispekulumia, mutta kun blefarospasmi on voimakas, kliinikon on käytettävä spekulumia. Hyvin pinnallisissa tapauksissa materiaali voidaan usein vain pyyhkiä pois pumpulipuikolla. Syvemmissä tapauksissa tarvitaan invasiivisempia keinoja.
Klinikkahoitajan mieltymyksestä riippuen sarveiskalvon vierasesineen poistamiseen on olemassa useita hyväksyttäviä välineitä: golfspud, jalokivipinsetit, magneettisondi tai pienikokoiset neulat. Kaikkien välineiden on oltava steriilejä. Tavoitteena on materiaalin ja mahdollisten pienhiukkasten täydellinen poistaminen, jotka ovat jääneet jäljelle ensisijaisen vierasesineen poistamisen jälkeen. Strooman rikkoutuminen johtaa kuitenkin arpeutumiseen, ja laajoja rikkoutumisia olisi rajoitettava, jos se ei ole välttämätöntä.
Mikä tahansa rautaa sisältävä vierasesine aiheuttaa ruostekertymän viereiseen sarveiskalvoon pian sen jälkeen, kun se on joutunut kosketuksiin silmän pinnan kanssa. Mekanismiin liittyy todennäköisesti immuunivaste rautapitoiseen vierasesineeseen toisin kuin pelkkään inokulaatioon ja diffuusioon, eikä se liity vierasesineen termiseen tilaan.2
Riippumatta sarveiskalvon ruosterenkaiden täsmällisestä fysiologisesta alkuperästä, niiden läsnäolo aiheuttaa usein tulehduksen ja hidastaa paranemista ja johtaa paikalliseen stroomanekroosiin toisin kuin lukuisat muut sarveiskalvolla esiintyvät raudan kerrostumismuodot, kuten Hudson-Stahli-viivat, Stocker-viivat ja Fleicherin renkaat. Nämä olisi yleensä poistettava mahdollisimman perusteellisesti, kun ne havaitaan.3,4 Kuten itse vierasesineen poisto, ruosterenkaiden poisto voidaan suorittaa useilla eri välineillä, joista suosituimpia ovat pienikokoinen neula ja silmänympäryspuikko. Kliiniset tutkimukset osoittavat, että ruosteen poisto on tasaisempaa ja täydellisempää poralla kuin manuaalinen poisto neulalla, ja se helpottaa myös nopeampaa paranemista; eräässä eläinmallissa ruosterenkaan poiston yhteydessä havaittiin kuitenkin taipumus syvempään arpeutumiseen, kun käytettiin poraa.1,5 Vaikka sarveiskalvon ruosteen poisto helpottaakin nopeaa paranemisreaktiota, poran laajalle levinnyt levitys sarveiskalvon stroomaan voi johtaa merkittävään arpeutumiseen. Kaiken ruostemateriaalin poistaminen usean käyntikerran aikana, koska perifeerisempi ruostemateriaali voi siirtyä pinnallisesti, voi olla parempi vaihtoehto, kun rengas on suuri ja syvä ja osa materiaalista ei ole helposti poistettavissa. Tänä aikana ruoste, joka ei haittaa sarveiskalvon paranemista, voidaan jättää paikalleen.6
Kun vierasesine ja mahdollinen ruosterengas on poistettu, potilasta on hoidettava samalla tavalla kuin potilaita, joilla on sarveiskalvon hiertymä. Kaikissa tapauksissa on käytettävä paikallisia antibiootteja. Vaikka geneeriset silmämikrobilääkkeet ovat hyväksyttäviä tapauksissa, joissa ei ole aiempaa huolestuttavaa tautihistoriaa, tapauksissa, joissa on aiempaa huolestuttavaa tautihistoriaa, olisi määrättävä uudemman sukupolven fluorokinolonia. Näissä tapauksissa suosin yleensä Vigamoxia (moksifloksasiini 0,5 %, Alcon), koska siinä ei ole säilöntäainetta. Vaikka lääkäreiden tulisi olla tietoisia sieni-infektioriskistä ja pidentää seurantavälejä ja kokonaisseurantajaksoa suuririskisten vierasesineiden yhteydessä, profylaktinen sienilääkehoito ei ole useimmissa tapauksissa perusteltua.
Mukavuuden kannalta sykloplegiasta voi olla apua, ja rajoitettu annostelu paikallisesti annosteltavilla silmänsalpaajalääkkeillä (NSAID) voi myös vähentää kipua, vaikka nämä tipat voivat toisinaan johtaa sarveiskalvon paranemisongelmiin. Myös sidekontaktilinssiä voidaan käyttää, kunnes epiteelivika sulkeutuu. Edistyneempää hoitoa lapsivesikudoksella voidaan käyttää, mutta se ei ole useimmissa tapauksissa tarpeen. Kortikosteroidia (yksinään tai yhdistelmänä antibioottisena paikallisena steroidina) ei yleensä pitäisi käyttää orgaanisen sarveiskalvon vierasesineen tapauksessa (edes traumaattisen iriitin yhteydessä), ennen kuin epiteeli on parantunut, koska se saattaa voimistaa vakavaa infektiota. Tapauksissa, joissa näköä rajoittava arpeutuminen on huolenaihe, voidaan käyttää lapsivesikudosta, koska se voi jossain määrin lieventää pinnallisen arpeutumisen riskiä. Jälkitarkastuksen tulisi tapahtua pian sen jälkeen, jotta varmistetaan asianmukainen paraneminen ja mahdollistetaan mahdollisesti käytettävän pehmeän piilolinssin poistaminen.
Trauman jälkeiset näkökohdat
Sarveiskalvon vierasesineitä koskeviin jatkoharkintoihin tulisi kuulua myös mahdollisten jälkioireiden hoito. Komplikaatioiden oikea-aikaisen diagnosoinnin mahdollistamiseksi lääkäreiden olisi seurannan lisäksi yhden tai kahden päivän kuluttua vammasta seurattava noin viikkoa myöhemmin, vaikka nämä suositukset voivat vaihdella tapauskohtaisesti. Ongelmat, jotka kehittyvät päiviä ja kuukausia alkuperäisen vamman jälkeen, voivat olla niinkin arkipäiväisiä kuin huonosti paraneva silmä tai niinkin merkittäviä kuin mikrobiperäinen keratiitti. Toisinaan vierasesineestä ja sen poistosta voi jäädä visuaalisesti merkittävä arpi, jonka poistettavuus on arvioitava.
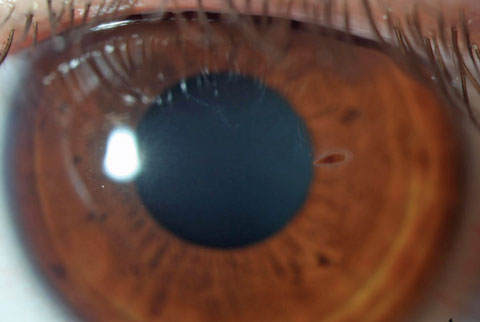
Kasvinsiemenistä peräisin olevaan sarveiskalvon vierasesineeseen liittyy suurentunut mikrobiperäisen sienikeraatiitin riski. Klikkaa kuvaa suuremmaksi.
Mitä voi mennä pieleen?
Joskus potilaat, joilta on poistettu vierasesine, esittävät seurannassa komplikaatioita, kuten:
Ei parane haava. Lähes kaikissa tapauksissa sarveiskalvon vierasesineistä johtuvat epiteelivauriot paranevat nopeasti ja ilman komplikaatioita, kun vierasesine ja mahdollinen ruosterengas on poistettu. Parantumattomuus ilmenee tyypillisimmin silloin, kun sarveiskalvon ruostekertymää ei poisteta riittävästi, ja seurauksena on nekroosin alue. Tässä vaiheessa Alger-harjalla tai pienikokoisella neulalla on usein helpompi poistaa sarveiskalvon jäännösruoste kuin ensimmäisellä käynnillä. Mahdollinen nekroottinen kudos, joka myös hidastaa epitelisaatiota, olisi myös puhdistettava. Jos et ole varma, onko kyseessä nekroottinen kudos vai infiltraatti, jotka voivat näyttää samankaltaisilta (mutta käyttäytyä mekaanisesti puhdistettaessa aivan eri tavalla – nekroottinen kudos on yleensä pehmeämpää ja helpommin puhdistettavissa kuin infiltraatti), materiaalin viljeleminen valmiiksi pakatulla pyyhkäisypyyhkeellä olisi asianmukaista. Tapauksissa, joissa ei ole nekroosia tai jäljellä olevaa sarveiskalvon ruostetta, syynä voi olla neurotrofia, altistuminen tai vakava silmänpinnan sairaus, sillä jokainen näistä voi hidastaa paranemista, ja ne olisi arvioitava ja hoidettava huolellisesti. Vaikka ne eivät ole välttämättömiä useimmissa sarveiskalvon vierasesineitä koskevissa tapauksissa, missä tahansa parantumattomassa sarveiskalvovirheessä ompelematon lapsivesikalvo on erinomainen vaihtoehto nopeuttamaan asioita. Antibioottihoidon jatkaminen tehokkailla annoksilla on tarpeen niin kauan kuin epiteelivika jatkuu.
Infektio. Silmänpinnan ei-kirurginen trauma on suurin riskitekijä infektiiviselle keratiitille kehitysmaissa, ja se aiheuttaa myös merkittävän osan tapauksista Yhdysvalloissa. Sieni-infektiolla on tunnetusti yhteys sarveiskalvon sarveiskalvotraumaan, joka johtuu kasviaineksesta, mutta muut infektioperäiset etiologiat, kuten ei-tuberkuloottiset mykobakteerit, Nocardia ja Acanthameoba, ovat kaikki laajalti levinneet ympäristöön ja liittyvät ulkoiseen traumaan. Epäilyttävistä lähteistä peräisin olevia vierasesinevammoja on seurattava tarkoin pidempään, ja niitä on todennäköisesti hoidettava voimakkaammilla antibiooteilla kuin puhtaammasta materiaalista peräisin olevia vammoja. Ulkoisten traumojen kohdista kehittyneet infiltraatiot on viljeltävä ja hoidettava aggressiivisesti tai ohjattava erikoislääkärille, sillä monissa näistä tapauksista on kyse epätyypillisestä organismista.
Takaisin toistuva sarveiskalvon eroosio (RCE). Tämä on usein esiintyvä kliininen yksikkö, joka liittyy usein traumaan, useimmiten sarveiskalvon epiteelin ja Bowmanin kalvon pinnalliseen repeämään, jonka kynsi on aiheuttanut. Kun otetaan huomioon yhteinen traumaattinen etiologia, sarveiskalvon vierasesinevamma voi vaikuttaa todennäköiseltä lähteeltä, josta RCE voi kehittyä. Todellisuudessa vierasesineet aiheuttavat kuitenkin harvoin tämän tilan. Tämä ero johtuu vamman syvyydestä ja RCE:n patofysiologiasta. Mikä tahansa vamma, joka poistaa epiteeliä, mutta ei vaikuta Bowmanin kalvoon, paranee ongelmitta. Mikä tahansa vamma, joka poistaa epiteeliä ja rikkoo epäsäännöllisesti Bowmanin kalvoa mutta ei rikko stroomaa, johtaa todennäköisemmin RCE:hen, koska epiteelin ankkurointikompleksit rikkoutuvat näissä tapauksissa. Kaikissa vammoissa, joissa epiteeli, Bowmanin kalvo ja strooma rikkoutuvat epäsäännöllisesti, RCE:n todennäköisyys on kuitenkin pieni, koska keratosyyttien aktivoitumiseen liittyy arpeutumista (jota esiintyy stroomavammoissa). Tämä johtaa epiteelin ja strooman välisen adheesion vahvistumiseen ja pieneen RCE:n riskiin. Useimmissa tapauksissa sarveiskalvon vierasesineet tunkeutuvat sarveiskalvon stroomaan, joten yhteys RCE:hen on hyvin vähäinen.

Keskimmäisessä stroomassa on pieni pala retinoitunutta lasia. Materiaali on näköakselin ulkopuolella ja inertti, joten se voidaan jättää rauhaan.
Posttraumaattiset arvet
Arpia esiintyy kaikissa stroomavammoissa, ja jonkinasteista arpeutumista on odotettavissa vierasesineen poiston jälkeen. Monissa tapauksissa, joissa on kyse pienestä fokaalisesta vammasta, tämä arpeutuminen ei vaikuta merkittävästi näkökykyyn, vaikka näköakseli olisikin osallisena. Joskus kuitenkin suurissa, laajalle levinneissä (kuten lasinsirpaleen aiheuttamissa) tai syvissä vierasesinevammoissa strooman arpeutuminen voi olla merkittävää ja siitä voi aiheutua näköhäiriöitä. Näissä tapauksissa voidaan harkita kirurgisia vaihtoehtoja. Minkä tahansa leikkauksen yhteydessä on parasta, että potilas odottaa vähintään kuusi kuukautta vamman jälkeen, jotta silmä ehtii parantua täysin. Jos näkökyky tai keratometriset mittaukset muuttuvat merkittävästi tänä aikana, potilaan on odotettava toiset kuusi kuukautta; minkä tahansa kirurgisen korjauksen kannalta on tärkeää, että sarveiskalvo on suhteellisen vakaa. Kun sarveiskalvo on vakiintunut, voidaan harkita seuraavia leikkausvaihtoehtoja: sarveiskalvon siirto, läpäisevä keratoplastia (PK) tai syvä anteriorinen lamellaarinen keratoplastia (DALK) sarveiskalvon syvässä keskiosassa olevien arpien osalta tai valoterapeuttinen keratektomia (PTK) silmän etupuolella olevien stroomaarpien osalta.
Vaikka siirto vierasesinearven vuoksi on harvinaista, PTK:ta käytetään usein tähän tarkoitukseen. PTK:ssa käytetään excimer-laseria sarveiskalvokudoksen poistamiseen, ja sillä voidaan varsin tehokkaasti hoitaa pinnallista sameutta tai jopa sarveiskalvon epäsäännöllisen astigmatismin vyöhykkeitä, jotka molemmat ovat usein esiintyviä sarveiskalvon arpien aiheuttaman näön heikkenemisen lähteitä. Useimmissa tapauksissa, kuten perinteisessä PRK:ssa, leikkauskeskus ei poista kudosta 300-350 µm:n strooman jäännöspohjan yläpuolelta, joten arpien on oltava etupuolella. Lisäksi, koska toimenpiteessä poistetaan sarveiskalvokudosta, syntyy litistävä vaikutus, joka vähentää likinäköisyyttä tai lisää likinäköisyyttä, ominaisuus, joka voi olla hyödyllinen joissakin tapauksissa ja haitallinen toisissa. Antihyperopiahoitoja voidaan käyttää silloin, kun tämä siirtymä ei ole toivottavaa, mutta hyperooppiset laserhoidot eivät ole yhtä tarkkoja tai tehokkaita pitkällä aikavälillä kuin myopiahoidot.
On myös huomattava, että arpiin sekundaarisesti liittyvän epäsäännöllisen astigmatismin excimer-sovelluksella on epätarkemmat tulokset, ja asianmukainen potilasneuvonta toimenpiteen tavoitteesta (epäsäännöllisyyden vähentäminen, mutta ei ehkä sen poistaminen) on ratkaisevan tärkeää. Osana näiden potilaiden tutkimuksia voidaan käyttää diagnostista jäykän kaasun läpäisevän (RGP) sfäärisylinterin ylirefraktiota, jotta voidaan määrittää sarveiskalvon epäsäännöllisyydestä (jota RGP korjaa) tai sameudesta (jota RGP ei korjaa) johtuvan heikentyneen näön määrä, ja se voi auttaa ohjaamaan kirurgista päätöksentekoa.
Syvien tai täyspaksuisten arpien kohdalla PK ja DALK voivat olla harkittavia vaihtoehtoja. Kun otetaan huomioon leikkauksen kustannukset, toipumisajan pituus, komplikaatioriski ja epävarma taittovoiman lopputulos, PK ja DALK olisi varattava visuaalisesti merkittäviin arpiin, joita ei voida korjata RGP:llä.
Koska sarveiskalvon vierasesinevammojen esiintymistiheys on suuri, useimmat silmälääkärit ovat hyvin perehtyneitä niiden hoitoon, vaikka jos et ole tottunut suorittamaan manuaalisia manipulaatioita silmään tai et ole käsitellyt yhtä näistä tapauksista aikanaan, joitakin hienovaraisempia näkökohtia niiden hoidossa voi jäädä huomaamatta. Kuten minkä tahansa akuutin silmävamman hoidossa, on tärkeää ottaa huomioon sekä akuutit seikat (materiaali, syvyys, silmäkudoksen vaurioitumisaste) että krooniset seikat (mahdollinen arpeutuminen, infektio ja huono paraneminen) ennen hoidon aloittamista, jotta voidaan varmistaa paras mahdollinen lopputulos ja asianmukaiset potilasodotukset.
Tohtori Bronner on päivystävä optometristi Kennewickissä, Washingon osavaltiossa sijaitsevassa Tyynenmeren kataraktaalilaser-instituutissa.
1. Bowes Hamill M. Mekaaninen vammautuminen. In: Krachmer JH, Mannis MJ, Holland EJ. eds. Cornea. 2nd ed. St. Louis: Mosby;2004:749-76.
2. Dilly N. What is a Rust Ring. Cornea. 2012;31:1355-7
3. Jauamanne DGR, Bell RWD. Ei-läpäisevät sarveiskalvon vierasesinevammat: potilaiden kuntoutuksen viivästymiseen vaikuttavat tekijät. Journal of Accident and Emergency Medicine. 1994;11:195-7.
4. Brown N, Clemett R, Grey R. Sarveiskalvon ruosteen poisto sähköporalla. Br J Ophthalmol. 1975;59: 586-9.
5. Sigurdsson H, Hanna I, Lockwood AJ, Longstaff S. Ruosteisten renkaiden poisto, sähköporan ja hypodermisen neulan vertailu. Eye. 1987;1:430-2.
6. Liston RL, Olson RJ, Mamalis N. A comparison of rust-ring removal methods in a rabbit model: small-gauge hypodermic needle versus electric drill. Annals of Ophthalmology. 1991;23:24-7.
7. Rapuano C, Luchs JI, Kim T. Anterior Segment Trauma. In: Anterior Segment; The Requisites in Ophthalmology. Mosby;2000:115-118.