Hyvä uutinen on, että valtaosa näistä perifeerisistä kolmoishermon vammoista regeneroituu spontaanisti. Jotkin vammat voivat kuitenkin olla pysyviä, ja niiden aiheuttamat eriasteiset aistihäiriöt vaihtelevat lievästä tunnottomuudesta (hypoestesia) täydelliseen anestesiaan. Joillekin potilaille voi aistivajeiden lisäksi kehittyä jopa polttavaa kipua, jota kutsutaan dysestesiaksi.
Kolmannoishermon mikrokirurgian tavoitteena on palauttaa hermon jatkuvuus poistamalla mahdolliset esteet, kuten arpeutuminen tai vieraat roskat, ja luomalla hermon jatkuvuus. Tässä artikkelissa tarkastellaan kolmoishermon vaurioitumisen mekanismeja hammaslääketieteessä, kliinistä neurosensorista testausta, leikkausindikaatioita ja mikrokirurgille lähettämistä sekä kirurgisia toimenpiteitä, jotka sisältävät lisämateriaaleja regeneraation tehostamiseksi ja potilaidemme päivittäisten elintoimintojen parantamiseksi.
Hermon kolmoishermon vammojen mekanismit hammaslääketieteessä
Hermon kolmoishermon vammoihin liittyviä yleisimpiä toimenpiteitä hammaslääketieteen harjoittamisessa ovat iskeytyneiden kolmansien poskihampaiden poisto ja endosseaalisten hammasimplanttien asettaminen (kuva 1). Muita syitä voivat olla endodonttiset toimenpiteet ja jopa paikallispuudutuksen antaminen. Muita harvinaisempia kirurgisia toimenpiteitä ovat ortognaattinen kirurgia osteotomioineen, kasvojen traumat ja leukojen ja kasvojen patologian hoito.
Käytännössämme kolme yleisimmin havaittua kolmoishermon vammojen etiologiaa ovat hampaiden poisto, implanttien asettaminen ja endodonttiset toimenpiteet, joissa endodonttisia materiaaleja pursuaa inferior alveolaarihermokanavaan (kuva 2).
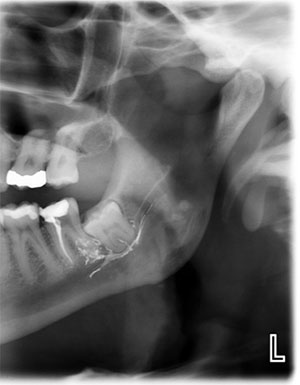
Kuva 2. Endodonttiset materiaalit, jotka ovat pursuuntuneet IAN-kanavaan, kuten tämä tahna, edustavat yhtä kolmesta yleisimmin havaitusta kolmoishermon vammojen etiologiasta.
 |
 |
|
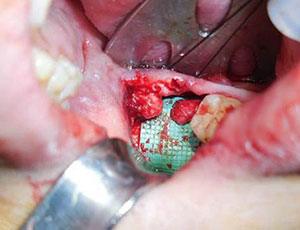
Kuva 3. Endodonttiset materiaalit pursuuntuvat IAN-kanavaan. Hermon valmistelu neurorafiaa varten aloitetaan valmistelemalla proksimaalinen ja distaalinen hermosegmentti takaisin terveeseen hermokudokseen, joka on havaittavissa aksoplasmisen pullistuman, pistemäisen verenvuodon ja fibroosin puuttumisen perusteella. |
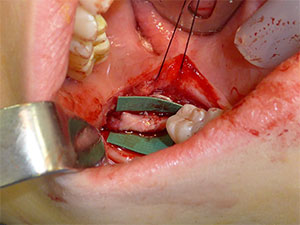
Kuva 4. Hermon valmistelu neurorafiaa varten. Allogeenista hermosiirrettä voidaan käyttää defektien rekonstruktioon, kun jännitteettömän korjauksen toteuttaminen on mahdotonta. |
Tilapäiset tai pysyvät sensoriset hermohäiriöt, jotka liittyvät iskeytyneiden ulkopuolisten poskihampaiden poistoon, mukaan lukien kirurginen eksodontia, ovat seurausta linguaali- ja/tai inferior alveolaarihermon vaurioista. Joissakin tapauksissa allogeenisia luusiirrännäisiä käytettäessä käytetyt socket preservation -tekniikat johtavat luun siirtymiseen hermokanavaan, mikä voi myös aiheuttaa hermovammoja.
Hammaslääkäreiden on keskusteltava tämäntyyppisten vammojen mahdollisuudesta tietoon perustuvan suostumuksen antamisen yhteydessä ja dokumentoitava keskustelu asianmukaisesti. Kun tällaiset vammat on tunnistettu, niitä on seurattava säännöllisesti sarjahermotesteillä aistimusmuutosten dokumentoimiseksi. Neurosensorisia testejä ja kolmoishermon mikrokirurgian indikaatioita käsitellään myöhemmin tässä artikkelissa.
Kolmannen molaarihampaan poiston aiheuttama alveolihermon (inferior alveolar nerv, IAN) vammautuminen on korreloinut negatiivisesti useiden tekijöiden kanssa, mukaan lukien potilaan vanhempi ikä, impactionin syvyys, juurirakenteen kehittyneisyys, impaktoituneen hampaan kulmaus ja juuren kärjen sijainti suhteessa IAN:iin. Myös hoitajan kokemuksella on merkitystä hermovammojen esiintyvyyteen. Liian innokas pyörivien instrumenttien käyttö luun poistoon ja hampaiden leikkaamiseen voi johtaa suoriin hermovammoihin.
Ei ole harvinaista, että jotkut lääkärit harkitsevat tarkoituksellisen osittaisen odontektomian (jossa kruunu poistetaan ja juuret säilytetään) käyttöä niissä tapauksissa, joissa IAN:n loukkaantumisriski on suuri. Tähän toimenpiteeseen liittyy rajoituksia, sillä hammasrakennetta ei pitäisi säilyttää, jos kyseessä on infektio tai patologia. Lisäksi potilaille voi kehittyä sekundaarinen infektio tai juurifragmenttien migraatio, mikä edellyttää sekundaarista leikkausta, josta on keskusteltava potilaan kanssa preoperatiivisesti.
Sentähden varaan tarkoituksellisen osittaisen odontektomian vain hyvin valikoiduille potilaille ja päätän usein poistaa monimutkaiset kolmannet poskihampaat pitkälle kehitetyn kuvantamisen jälkeen leikkaussalissa, jossa samanaikainen mikrokirurgia voidaan suorittaa intraoperatiivisesti, jos se on tarpeen.
Kolmannen poskihampaan leikkaukseen liittyviä kielihermon vammoja voi esiintyä, mikä johtaa kielen puremiseen, puheessa tapahtuviin muutoksiin, kuten lispingiin, ja heikentyneeseen makuaistimukseen. Potilaat saattavat myös kuvata makuaistin muutoksia, joissa kitkerä tai metallinen maku on lisääntynyt, koska glossofaryngeaalinen hermo jakautuu pääasiassa kielen takimmaiseen kolmannekseen, ja suolaisen, happaman ja makean maun voimakkuus on heikentynyt, sillä suolaisen, happaman ja makean makuaistin voimakkuus on heikentynyt, kun sitä välittävät kielen kaksi etummaista kolmannesta.
Muistetaan, että chorda tympani -nervi (hermo chorda tympani), joka välittää makuaistimusta kielen kahdessa etummaisessa kolmanneksessa kielen kahta kolmannesta, kulkee kielen kielijänteen hermoston kanssa, ja hermo voi vahingoittua yhtä aikaa. Kielihermoa ei yleensä visualisoida kolmannen molaarin leikkauksen aikana, ja sen anatominen sijainti voi vaihdella. Anatomiset tutkimukset ovat osoittaneet hermon sijainnin vaihtelevuuden, sillä jopa 10 % potilaista jopa 25 %:lla hermo sijaitsee kieliluun harjanteen yläpuolella ja on suorassa kosketuksessa kielilevyyn. Tämä asettaa kielihermon vaaraan riippuen siitä, sijoitetaanko viilto liian pitkälle linguaalisesti tai murtuuko tai rikkoutuuko kielilevy kirurgisen poran tai käsityökalujen avulla.
Olen havainnut tapauksia, joissa impaktoitunut kolmas poskihammas on suuntautunut linguaalisesti, jolloin osa kielilevystä on hävinnyt ja hermo on vaarallisessa sijainnissa louhinnan aikana, vaikka hermo sijaitsisikin normaaleissa anatomisissa vaihtoehdoissa. On korostettava, että on oltava tietoinen viillon suunnittelusta bukkaalisesti tai lateraalisesti suuntautuneena ja ettei luun linguaalilevyä saa rikkoa pyörivällä instrumentoinnilla. Linguaalisen läpän retraktion käyttöön kolmannen poskihammasleikkauksen aikana saattaa liittyä vetovamman aiheuttaman tilapäisen hermovaurion lisääntynyt esiintyvyys.
Paikallispuudutusinjektiot voivat joissakin tapauksissa aiheuttaa kolmoishermon vaurioita. Onneksi useimmat näistä vammoista paranevat spontaanisti, mutta jotkut voivat olla pysyviä. On arvioitu, että noin yksi sadastatuhannesta injektiosta johtaa neurosensoriseen vajeeseen. Tämä tarkoittaa yhtä tai kahta paikallispuudutusinjektiovammaa aktiivisen hammaslääkärin uran aikana. Tämän vamman tarkka etiologia on epäselvä, ja useita mekanismeja on esitetty.
Suora trauma, joka aiheutuu neulan tunkeutumisesta hermoon, saa potilaan reagoimaan kivuliaasti ja saa hammaslääkärin vetämään neulan pois ja suuntaamaan sen uudelleen. Olisi sietämättömän kivuliasta ja epätodennäköistä pistää paikallispuudutetta hermotuppeen hereillä olevalle potilaalle. Lisäksi neulan rei’ityksen pinta-ala on hyvin pieni suhteessa hermon halkaisijaan ja usein epäsuhtainen kliinisesti havaittavaan aistivajeen tasoon nähden.
Varmempi syy on se, että neulaan kehittyy piikki, joka johtuu kosketuksesta luuhun toistuvien injektioiden aikana. Jos neula tällöin tunkeutuu hermon läpi, se voi teoreettisesti aiheuttaa intraneuraalisen hematooman, joka voi johtaa paineen aiheuttamaan iskemiaan, fibroosiin ja lopulta pysyvään aistivajeeseen. Selitys injektion aiheuttamista vammoista johtuvalle eriasteiselle aistivajeelle voi liittyä siihen, että hermon sisällä on vähemmän faskikkeleita lingulaarisen injektiokohdan kohdalla verrattuna faskikkelien määrään kolmannen molaarin alueella.
Mekaanisten vammojen lisäksi kaikki paikallispuudutusaineet ovat neurotoksisia, ja niillä on mahdollisuus aiheuttaa hermovammoja. Paikallispuudutteen pitoisuus, verisuonia supistavan aineen läsnäolo ja paikallispuudutteen läpäisevyys voivat kaikki mahdollisesti vaikuttaa vammariskiin. Jotkut kliinikot päättävät välttää väkevämpien paikallispuudutteiden käyttöä inferior alveolaarihermon salpauksissa ja varaavat ne alueille, joilla voidaan suorittaa infiltraatio.
Riippumatta siitä, mikä on paikallispuudutteen injektion aiheuttamien hermovammojen syy, ei ole luotettavaa keinoa ehkäistä näiden vammojen syntymistä. Hyvään tekniikkaan kuuluu, että potilaat pistetään hitaasti ja luotetaan aspiraatioon ennen injektiota. Kaikki paikallispuudutusinjektioista johtuvat vammat on dokumentoitava ja niitä on seurattava sarjatutkimuksin.
Potilaita voidaan rauhoittaa sillä, että useimmat näistä vammoista paranevat spontaanisti. Siinä harvinaisessa tapauksessa, että potilaille kehittyy neuropaattista kipua ja dysestesiaa, jotka keskittyvät, farmakologinen hoito ja lähettäminen kivunhoitoasiantuntijan vastaanotolle on aiheellista. Trigeminaalihermon mikrokirurgia ei ole osoittautunut menestyksekkääksi näissä tapauksissa, eikä sitä yleensä suositella potilaille, joilla on paikallispuudutuksen aiheuttamia vammoja.
Hammasimplantin asettaminen voi johtaa IAN:n vammaan mentaalihermon alueelta, jossa on anteriorinen silmukka, mihin tahansa kohtaan hermon kulkureitillä. Implantin vammat voivat johtua useista eri mekanismeista, kuten implantin aiheuttamasta suorasta mekaanisesta puristuksesta, kortikaalisen luun murtumasta ja sen siirtymisestä kanavaan tai osteotomian poraamisesta ja verenvuodosta kanavassa, mikä johtaa lähinnä lokero-oireyhtymään kanavassa puristamalla hermoa.
Tämä vammojen määrä voidaan minimoida, jos leikkausta edeltävä suunnittelu tehdään asianmukaisten kuvantamismenetelmien avulla, jos käytetään tietokoneella tuotettuja oppaita ja jos osteotomiapaikat sonditetaan luun rakenteen koskemattomuuden varmistamiseksi. Postoperatiivisten röntgenkuvien tulisi olla vakiokäytäntö implantin asettamisen jälkeen. Jos näyttää siltä, että implantti osuu hermokanavaan, se on joko poistettava ja korvattava lyhyemmällä implantilla tai sitä on peruutettava asianmukaisesti. Aikaisemmin on käytetty hermon lateralisointitekniikoita, jotka mahdollistavat pidempien implanttien asettamisen. Toimenpide itsessään on kuitenkin aiheuttanut joitakin pysyviä aistivajeita.
Endodonttinen hoito voi johtaa kolmoishermon vammoihin, jotka voivat olla tuhoisia. Kanavajärjestelmän liiallinen instrumentointi voi tarjota suoran väylän viilojen tai guttaperkamateriaalien aiheuttamille mekaanisille vammoille. Kemiallisia vammoja voivat aiheuttaa sterilointiliuokset, kuten natriumhypokloriitti, ja sementit, jotka sisältävät usein eugenolia, jotka molemmat ovat neurotoksisia.
Suoraa vammaa voi aiheutua myös endodonttisesta kirurgiasta, kuten takimmaisten hampaiden apikoektomioista, joissa juuret ovat IAN:n läheisyydessä. Endodonttisen materiaalin siirtymistä IAN-kanavaan on aina pidettävä hätätilanteena.
Aistivajeiden lisäksi monille potilaille voi kehittyä neuropaattista kipua, joka on rajoittanut kolmoishermon mikrokirurgian hyötyä. Nämä potilaat on ohjattava mikrokirurgiaan perehtyneen kirurgin vastaanotolle mahdollisten vieraiden materiaalien poistamiseksi mahdollisimman pian ennen neuropaattisen kivun puhkeamista.
Kliininen neurosensorinen testaaminen
Kun neurosensorinen vaje on diagnosoitu, neurosensorinen testaaminen on indikoitu, jotta voidaan kvantifioida aistihäiriön laajuus, seurata mahdollisen spontaanin aistihäiriön toipumisen etenemistä ja määritellä, onko kolmoishermon mikrokirurgia aiheellinen. Vaurioitunut alue kartoitetaan potilaan kasvoista ja kirjataan sopivaan kaavioon, jotta sarjatutkimukset voidaan tallentaa toistettavasti.
Vaurioituneen alueen rajaamiseen voidaan käyttää kevyttä harjaa tai steriiliä neulaa. Kontralateraalista tai vahingoittumatonta puolta käytetään kontrollina, ja kaikki mittaukset kirjataan. Kahdenvälisissä vammoissa kontrollina käytetään viereistä, vahingoittumatonta kasvojen aluetta. Painetta käytetään riittävästi vasteen aikaansaamiseksi. Ihon läpäisy ei anna hyödyllistä lisätietoa. Potilaille, joilla on hypoestesia tai tunnottomuus, tehdään kolme testitasoa.
Taso A sisältää kahden pisteen erottelukyvyn ja suuntavaiston. Kahden pisteen erottelu voidaan suorittaa kaliiperi- tai boley-mittarilla. Normaaliarvot ovat noin 3-4 mm. Yli 20 mm:n arvoja ei yleensä kirjata, koska kontralateraalisen puolen innervaatio alkaa vaikuttaa tällä etäisyydellä. Suuntatuntemus saavutetaan käyttämällä kevyttä harjaa tai ohutta nailonmonofilamenttia ja arvioimalla, pystyykö potilas määrittämään iskun ja suunnan.
Tason B testausta käytetään arvioimaan ei-toksisia ärsykkeitä, kuten tärinää ja staattista kevyttä kosketusta. Värähtely on helppo mitata äänihaarukalla, ja staattinen kevyt kosketus mitataan von Freyn monofilamenteilla. Nylonmonofilamentti asetetaan kohtisuoraan ihoa vasten, ja sitä painetaan, kunnes filamentti taipuu. Halkaisijaltaan paksumpi filamentti vaatii enemmän voimaa taipuakseen. Säikeet kalibroidaan taivuttamiseen tarvittavan paineen perusteella, ja määrällinen arvo voidaan kirjata.
Tason C-testiä käytetään mittaamaan haitallisia ärsykkeitä, kuten kipua ja lämpötilaa. Kipua arvioidaan käyttämällä steriiliä neulaa, jolla ihoa kosketetaan varovasti sen määrittämiseksi, havaitaanko terävä tai kivulias tunne. Kuuman ja kylmän tuntemusta voidaan arvioida käyttämällä puuvillakärkistä applikaattoria, jossa on kuumaa vettä ja etyylikloridisuihketta. Painealgesiometriä voidaan käyttää myös vakioidun painemäärän antamiseksi kutakin mittausta varten. Eri testit vastaavat tiettyjä hermosäikeitä, jotka välittävät kutakin aistimusta.
Virta-aistimuskynnys on tutkimuksessa yleisemmin käytetty tekniikka, jossa asianomaisia alueita stimuloidaan sähköärsykkeellä. Stimulaation taajuus korreloi tiettyjen hermosäikeiden kanssa, ja potilaat pystyvät kirjaamaan kvantitatiivisesti kynnysvasteensa kasvavaan virran voimakkuuteen. Tämän tekniikan avulla tutkija voi kvantitatiivisesti arvioida hermovammoja, vaikka tämän on osoitettu korreloivan hyvin perinteisen kliinisen neurosensorisen testauksen kanssa.
Samoja testausmenetelmiä voidaan käyttää neuropaattista kipua sairastavilla potilailla, jolloin tavoitteena on luonnehtia vastetta erilaisiin ärsykkeisiin. A-tason testausta, jossa ihon hellävarainen silittäminen aiheuttaa kipua, kutsutaan allodyniaksi. Tason B testauksessa määritetään, onko potilaalla hyperpatiaa, joka määritellään epänormaaliksi kipuvasteeksi, joka alkaa viiveellä, jonka voimakkuus lisääntyy toistuvilla ärsykkeillä ja jonka tuntemus säilyy ärsykkeen poistamisen jälkeen. C-tason testauksessa määritetään, esiintyykö hyperalgesiaa eli lisääntynyttä herkkyyttä, joka ei ole suhteessa stimulaatioon. Potilaille, joilla on kipua, voidaan käyttää paikallispuudutusblokkeja sen määrittämiseksi, onko vamma perifeerinen, määrittelemällä, vähentävätkö tai poistavatko ne tehokkaasti kipua.
Kolmannoishermon mikrokirurgian indikaatiot
Kolmannoishermon mikrokirurgian yleisesti hyväksytty indikaatio on neurosensorinen häiriö, joka jatkuu yli kolme kuukautta. Tämä käsite kuitenkin todennäköisesti muuttuu tulevaisuudessa, kun käytettävissä on korkean resoluution magneettikuvaustutkimuksia, mukaan lukien magneettiresonanssineurografia, jossa hermovammat voidaan suoraan visualisoida, jolloin vakavien tai täydellisten vammojen kohdalla ei tarvitse odottaa.
Kolmannoishermon mikrokirurgian indikaatioita ovat mm. seuraavat:
- Havaittu hermon läpileikkaus
- Ei subjektiivista aistituntemuksen paranemista pidempään kuin 3 kuukauden ajan
- Uuden alkavan kivun kehittyminen kyseisellä alueella
- Vierasesineen läsnäolo
- Progressiivisesti pahenevaa hypoestesiaa tai dysestesiaa
- Potilaalle sietämätön hypoestesia.
Se, että hermokanavassa on vierasesine, kuten endodonttisten täyttömateriaalien tapauksessa, on indikaatio välittömään eksploratiiviseen mikrokirurgiaan ennen neuropaattisen kivun alkamista.
Kontraindikaatioita kolmoishermon mikrokirurgialle olisivat mm. seuraavat:
- näyttö aistitoimintojen paranemisesta
- Potilaalle hyväksyttävä hypoestesia
- Potilas, jolla on vakava lääketieteellinen vajaatoiminta
- keskushermon neuropaattinen kipu
- liian pitkä aika vammasta
Tutkimukset ovat osoittaneet, että aistitoiminnot ovat parantuneet merkittävästi kolmoishermon mikrokirurgian jälkeen kuudesta yhdeksään kuukauteen vammasta. Ennuste kuitenkin yleensä heikkenee ajan myötä.
Trigeminaalihermon mikrokirurgia
PERIFEERISEN TRIGEMINAALIHERMON MIKROKIRURGIAAN LIITTYVÄT PERUSKIRURGISET LÄHTÖKOHDAT Trigeminaalihermon perifeerisen mikrokirurgian perusperiaatteisiin kuuluvat hermon dekompressio ja altistaminen, hemostaasi, hermossa tai sen ympärillä olevan vieraan materiaalin poistaminen, resektio takaisin terveeseen hermokudokseen ja jännitteettömät neurorafiat.
IAN voidaan lähestyä joko intraoraalisesti tai transskervikaalisesti submandibulaarisen viillon kautta. Transoraalista lähestymistapaa käytetään yleisimmin, jolloin hermo paljastuu dekortikoimalla lateraalinen aivokuori tai vaihtoehtoisesti sagittaalisen jaetun mandibulaarisen osteotomian kautta. Jälkimmäinen lähestymistapa tarjoaa hyvän pääsyn. Okklusio on kuitenkin palautettava mikrokirurgian päätyttyä, ja tarvitaan jäykkää sisäistä kiinnitystä luun stabiliteetin ja paranemisen varmistamiseksi.
Kielihermoa lähestytään joko paralinguaalisen tai linguaalisen gingivaalisen sulkulihaksen viillon kautta subperiosteaalisessa tasossa. Paralinguaalista viiltoa täydennetään tylpällä ja terävällä dissektiolla suun pohjaa pitkin hermon oletetussa läheisyydessä, jotta hermo voidaan paljastaa. Tämän lähestymistavan etuihin kuuluu pienempi viilto ja hermon suora näkyvyys. Täydellisen vamman saanut hermo voi kuitenkin johtaa proksimaalisen ja distaalisen segmentin retraktioon paljastettaessa.
Kielialueen gingivaalisen sulcusin viilto edellyttää lateraalista irrotusta ulkoista vinoa harjaa pitkin läpän täydellistä mobilisointia ja läpän nostamista subperiosteaaliseen tasoon. Kun läppä on nostettu, hermo voidaan visualisoida sen päällä olevan luukalvon läpi ja leikata tylppästi läpän sisältä. Tämä tekniikka vaatii suuremman viillon kuin paralingvaalinen limakalvoviilto. Proksimaalinen ja distaalinen hermo eivät kuitenkaan vetäydy kirurgisen dissektioinnin aikana, ja se on suosikkimenetelmäni.
Kaikissa perifeerisen kolmoishermon mikrokirurgiatapauksissa on suoritettava ulkoinen neurolyysi hermon paljastamiseksi ja vapauttamiseksi arpikudoksesta, vierasesineistä tai kudosvuoteen rajoituksista. Tämä paljastaa hermon ja mahdollistaa vamman paremman arvioinnin lopullista leikkaussuunnittelua varten. Arpikudoksen irrottaminen ja ehjän hermon vapauttaminen voi olla ainoa tarvittava toimenpide tuntoaistin palautumisen mahdollistamiseksi. Ulkoinen neurolyysi tehdään yleensä jonkin verran suurennettuna hermon arvioimiseksi ja mahdollisen patologian, kuten neurooman, eristämiseksi.
Sisäinen neurolyysi on harvinaisempi toimenpide, jota voidaan käyttää silloin, kun rajoituksen tai puristuksen lisäksi on näyttöä hermon fibroosista. Kaikki kirurgit eivät harjoita tätä tekniikkaa, koska toimenpiteen seurauksena saattaa syntyä iatrogeenisia vammoja. Pitkittäinen viilto tehdään epineuriumin läpi, jotta sisäiset fasikulaarirakenteet saataisiin esiin ja hermon eheys arvioitua.
Pitkittäisen viillon asettamista hermoa pitkin kutsutaan epifaskikulaariseksi epineurotomiaksi, kun taas epineuriumin täydellistä poistoa kutsutaan epifaskikulaariseksi epineurektomiaksi. Kun epineurium vapautetaan, hermo voi laajentua, mikä osoittaa, että sisäinen dekompressio on onnistunut. Kun fibroosia havaitaan eikä elinkelpoista hermokudosta ole, vaurioitunut segmentti on poistettava ja hermo on valmisteltava neurorafiaa varten.
Hermon valmistelu neurorafiaa varten aloitetaan valmistelemalla proksimaalinen ja distaalinen hermosegmentti takaisin terveeseen hermokudokseen, joka on havaittavissa aksoplasman pullistumasta, pistemäisestä verenvuodosta ja fibroosin puuttumisesta (kuva 3). Epänormaalia kudosta poistetaan pienin askelin, kunnes normaali hermokudos havaitaan suurennoksessa. Tämän jälkeen proksimaalinen ja distaalinen hermopää sovitetaan yhteen ja arvioidaan, onko jännitteetön sulkeutuminen mahdollista.
IAN:n mobilisointia voidaan tehostaa distaalisen ja proksimaalisen hermon dissekoimisella ja inkisiivisen haaran uhraamisella, jotta IAN voidaan lateralisoida ja mobilisoida sen jälkeen, kun IAN on purettu vammakohdasta mentaaliseen foramina-alueeseen. Kielihermon mobilisointi voidaan maksimoida proksimaalisella ja distaalisella dissektiolla. Trigeminaalihermon perifeeristen vammojen neurorafia voidaan suorittaa epineuriumin tai perineuriumin tasolta, mutta useimmiten se tehdään epineuriumin tasolta.
Kliinisesti ei ole eroa tuloksissa, kun sensorinen hermo korjataan epineuraalisella tai perineuraalisella tekniikalla, vaikka iatrogeenisten vammojen syntyminen voi olla mahdollista, kun korjausta yritetään tehdä faskikulaarien tasolta. Halkaisijaltaan alle 7-0 ompeleet, jotka on valmistettu ei-reaktiivisesta materiaalista, kuten nailonista, valitaan arpikudoksen lisääntymisen ja tulehdusreaktion minimoimiseksi.
Kriittisimpänä kysymyksenä on edelleen jännitys hermorappeumakohdassa, joka on minimoitava optimaalisen lopputuloksen saavuttamiseksi, koska jännitys voi johtaa verenkierron rajoittumiseen ja hermon iskemiaan. Jos jännitteettömään korjaukseen ei päästä suoralla neurorafialla, voidaan käyttää putkiavusteista korjaustekniikkaa. Tämä tekniikka mahdollistaa jännitystä vähentävien ompeleiden asettamisen kanavan reunaan.
Kanavilla on myös useita muita tärkeitä tehtäviä hermon korjauksessa. Näihin kuuluvat hermorappeumakohtien suojaaminen, faskikulaarisen virheasennon estäminen ja hermon arpeutumisen tai sitomisen estäminen paranemisen aikana. Historiallisesti on kuvattu ja käytetty monia johtomateriaaleja, mutta useimmat kirurgit suosivat nykyään resorboituvia kollageeni- tai sian ohutsuolen submucosa-johtoja, jotka muokkautuvat uudelleen muodostaen uuden kudoskerroksen, joka muistuttaa epineuriumia. Riippumatta siitä, mitä materiaalia käytetään, nämä johtimet auttavat hermon regeneraatiota mahdollistamalla kapillaarien sisäänkasvun ja kasvutekijöiden diffuusion vammakohtaan.
Jos hermopäätyjen välinen rako on liian suuri joko suoralle neurorappeeraukselle tai johtimella avustetulle korjaukselle, voidaan käyttää väliin tulevaa hermosiirrettä, joka voi olla joko autogeeninen tai allogeeninen (kuva 4). Allogeenisten hermosiirrännäisten saatavuus on muuttanut dramaattisesti potilaiden vaihtoehtoja, koska ne poistavat autogeenisten siirrännäisten ottamiseen liittyvän samanaikaisen sairastuvuuden. Siirteiden käyttö ilman jännitystä voi itse asiassa parantaa tuloksia verrattuna jännityksen alaisena tehtyihin primaarikorjauksiin. Suosin allogeenisia hermosiirteitä, joita on helposti saatavilla ja jotka potilaat voivat hyväksyä verrattuna autogeenisten siirteiden ottamiseen.
Aistien uudelleenopettelu
Aistien uudelleenopettelu voi auttaa potilaita nopeuttamaan aistien palautumista. Sensorisen uudelleenkoulutuksen harjoitukset, joita tehdään päivittäin hieroen ja stimuloiden vaurioitunutta aluetta yhdessä B12-vitamiinin antamisen kanssa, johtavat siihen, että aistien toiminnallinen palautuminen (FSR) saavutetaan nopeammin kuin potilailla, jotka eivät käytä näitä menetelmiä. Tämä ei tarkoita sitä, että lopputulos olisi erilainen, vaan ainoastaan sitä, että FSR saavutetaan nopeammin.
Aistitiedon uudelleenkoulutuksen tavoitteena on stimuloida perifeerisiä reseptoreita, jotta keskushermosto voi sen jälkeen ryhtyä käsittelemään näitä aistimuksia. Suosittelen kaikille potilaille postoperatiivisesti sensorisen uudelleenkoulutuksen harjoittelua ja B12-vitamiinia.
Trigeminaalihermon mikrokirurgian tulokset
Suurin osa perifeeristen trigeminaalihermon vammojen mikrokirurgista korjausta koskevista tulostiedoista perustuu tapausraportteihin ja -sarjoihin. Hermovammojen tulosten kvantifiointia ei ole historiallisesti standardoitu ennen kuin Medical Research Council Scale (MRCS) otettiin käyttöön. Tällä välineellä standardoidaan ja kvantifioidaan kliiniset sensoriset tulokset, mikä on hyödyllistä tutkimusten välisessä vertailussa.
Tekijöitä, jotka liittyvät onnistuneisiin sensorisiin tuloksiin mikrokirurgiassa, ovat aika vammasta leikkaukseen, preoperatiivisen neuropaattisen kivun puuttuminen, vieraiden kappaleiden puuttuminen hermon ympäriltä, jännitteettömät primaarikorjaukset ja konduktioon tukeutuvien korjausten tai hermosiirteiden käyttö silloin, kun jännitteettömät korjaukset eivät ole mahdollisia.
Potilaita on neuvottava realististen tulosodotusten suhteen, jotka koskevat toipumiseen kuluvaa aikaa ja lopullisia aistitasoja, jotka voidaan saavuttaa preoperatiivisten muuttujien perusteella. Trigeminaalihermon mikrokirurgia on osoittautunut tehokkaaksi tavaksi palauttaa tuntoaistimus perifeerisen kolmoishermon vammojen jälkeen.
Tulevaisuuden suuntaviivat ja johtopäätökset
Trigeminaalihermon mikrokirurgia on osoittautunut tehokkaaksi kirurgiseksi hoitomuodoksi perifeerisen kolmoishermon vammojen hoidossa. Johtimien ja allogeenisten hermosiirrännäisten saatavuuden lisäksi mikrokirurgien käyttöön on tulossa myös muita apuvälineitä, kuten verihiutalepitoista plasmaa, jota käytetään parantamaan haavan paranemista vapauttamalla kasvutekijöitä ja muita bioaktiivisia aineita, jotka käynnistävät haavan paranemisen. Rasvakudoksesta peräisin olevat kantasolut ovat toinen lisäaine, joka voi edistää hermojen uudistumista. Tämäntyyppiset uudet materiaalit ja tekniikat kehittyvät edelleen, ja ne todennäköisesti edistävät tulevaisuudessa aistien parempaa palautumista.
Bibliografia
Behnia H, Kheradvar A, Shabrohbi M. An An Anatomic Study of the Lingual Nerve in the Third Molar Region. J Oral Maxillofac Surg. 58:649-651; 2000.
Dessouky R, Xi Y, Zuniga J, Chhabra A. Role of MR Neurography for the Diagnosis of Peripheral Trigeminal Nerve Injuries in Patients with Prior Molar Tooth Extraction. Am J Neuroradiolo. 39:162-169: 2018.
Devine M, Modgill O, Renton T. Mandibular Division Trigeminal Nerve Injuries Following Primary Endodontic Treatment. A case series. Australian Endodontic J. 43:56-65; 2017.
Dodson TB ja Kaban LB. Kirjallisuuden kriittiseen arviointiin perustuvat suositukset kolmoishermopuutosten hoidosta. J Oral Maxillofac Surg. 55:1380-1386; 1997.
Lampert RC, Nesbitt TR, Chuang SK, Ziccardi VB. Alveolihermon alapuolisen hermon endodonttisten vammojen hoito. Quintessence Int. 47:581-587; 2016.
Meyer RA ja Bagheri SC. Perifeerisen kolmoishermon vammojen kliininen arviointi. Atlas Oral Maxillofac Surg Clin N Am. 19:15-33; 2011.
Miloro M, Halkias LE, Slone HW, et al. Assessment of the Lingual Nerve in the Third Molar Region Using Magnetic Resonance Imaging. J Oral Maxillofac Surg. 55:134-137; 1997.
Nizam SA ja Ziccardi VB. Kolmoishermon vammat: Avoidance and Management of Iatrogenic Injury. Oral Maxillofac Surg Cl N Am. 27:411-424; 2015.
Pogrel MA. Inferior alveolaarisen ja linguaalihermon mikroneurokirurgian tulokset. J Oral Maxillofac Surg. 60:485-489; 2002.
Pogrel MA, Jergensen R, Burgon E, Hulme D. Long-Term Outcome of Trigeminal Nerve Injuries Related to Dental Treatment. J Oral Maxillofac Surg. 69:2284-2288; 2011.
Pogrel MA ja Thamby S. Permanent Nerve Involvement Resulting from Inferior Alveolar Nerve Blocks. JADA. 131:901-907; 2000.
Pogrel MA, Bryan J, Regezi J. Nerve Damage Associated with Inferior Alveolar Nerve Blocks. JADA. 126:1150-1155; 1995.
Shanti RM, Khan J, Eliav E, Ziccardi VB. Onko kollageenijohtimella ja anti-inflammatorisella aineella merkitystä osittaisten perifeeristen hermovammojen hoidossa. J Oral Maxillofac Surg. 71:1119-1125, 2013.
Wilson MT, Chuang SK, Ziccardi, VB. Linguaalihermon mikrokirurgian tulokset käyttäen kahta eri johtoa: A retrospective cohort study. J Oral Maxillofac Surgery. 75:609-615; 2017.
Yampolsky A, Ziccardi VB, Chuang SK. Akellulaaristen hermoallograftien tehokkuus kolmoishermon rekonstruktiossa. J Oral Maxillofac Surgery. 75:2230-2234; 2017.
Yilmaz Z, Ucer C, Scher E, Suzuki J, Renton T. A Survey of the Opinion and Experience of UK Dentists: Osa 2: Hammasimplanttileikkauksiin liittyvien iatrogeenisten kolmoishermovammojen riskinarviointistrategiat ja hoito. Implant Dent. 26:256-262; 2017.
Ziccardi VB ja Assael LA. Trigeminaalihermon vammojen mekanismit. Atlas Oral Maxillofac Surg Clin N Am. 9:1-11; 2001.
Ziccardi VB, Hullett J, Eliav E, Gomes J. Physical Neurosensory Testing versus Current Perception Threshold Assessment in Trigeminal Nerve Injuries Related to Dental Treatment: A Retrospective Study. Quintessence Int. 40:603-609; 2009.
Ziccardi VB. Alveolaarihermon ja kielihermon korjauksen mikrokirurgiset tekniikat. Atlas Oral Maxillofac Surg Clin N Am. 19:79-90; 2011.
Tohtori Ziccardi on professori, puheenjohtaja ja residenssin johtaja Rutgersin yliopiston hammaslääketieteellisen korkeakoulun suu- ja leukakirurgian osastolla. Hänet tavoittaa numerosta (973) 972-7462 tai Tämä sähköpostiosoite on suojattu spamboteilta. You need JavaScript enabled to view it..
Disclosure: Tohtori Ziccardi on Axogenin, Alachua, Florida, konsultti.
90 päivän ikkuna: Trigeminaalihermon vammat ja välittömän lähetteen merkitys
Rutgersin tutkija tutkii trigeminaalineuralgian geneettisiä juuria
Hoito puuttuu trigeminaalineuralgiaan ilman sivuvaikutuksia