Presentamos el caso de una mujer de 74 años, sin antecedentes relevantes, que acudió al servicio de urgencias por una historia de 2 semanas de síntomas progresivos de alteraciones del comportamiento asociados a astenia e hiporexia. Inicialmente fue atendida por psiquiatras y se le diagnosticó un trastorno depresivo, que fue tratado con desvenlafaxina a 50mg/día. Dos semanas después, los síntomas se intensificaron y volvió al servicio de urgencias, donde se le administró haloperidol por vía intravenosa; se utilizó contención mecánica debido a la agitación psicomotriz.
La paciente fue ingresada para ser examinada y se suspendió la medicación sedante; durante la exploración neurológica, la paciente presentaba estupor y sólo podía pronunciar frases incoherentes cuando se la estimulaba fuertemente. No se observaron otras alteraciones significativas.
El hemograma completo, el estudio de coagulación, los estudios de función renal y hepática, la prueba de proteínas totales, la medición de hormonas tiroideas, las pruebas de factor reumatoide, los estudios de anticuerpos antineuronales y antitiroideos, los marcadores tumorales, el sedimento de orina y la prueba de serología para el VIH y la sífilis dieron resultados negativos.
El estudio del líquido cefalorraquídeo no mostró celularidad, con niveles de proteínas y glucosa dentro de los rangos normales. Una resonancia magnética cerebral (FLAIR) (Fig. 1) reveló una hiperintensidad temporal medial bilateral, predominantemente en el lado izquierdo. La TC de tórax, abdomen y pelvis (Fig. 2) mostró un tumor peripancreático, para el que se consideró el diagnóstico diferencial entre adenocarcinoma y linfoma debido a su aspecto.
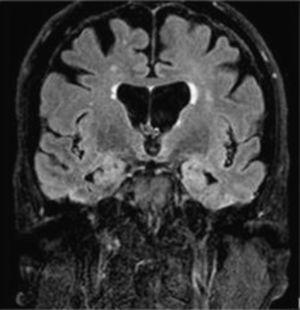
Resonancia magnética cerebral (FLAIR): sección coronal que muestra hiperintensidad en ambos lóbulos temporales.
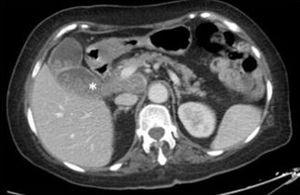
TC: tumor polilobulado en el hilio hepático y zona peripancreática, vasos circundantes sin signos de obstrucción. Estos hallazgos son sugestivos de linfoma, pero no permiten descartar un carcinoma pancreático.
Dada la sospecha de encefalitis límbica paraneoplásica,1-3 iniciamos tratamiento con inmunoglobulinas a dosis de 0,4g/kg/día.4 Un cribado posterior de anticuerpos onconeurales en el líquido cefalorraquídeo dio resultados positivos para anticuerpos del receptor NMDA. El estudio anatomopatológico confirmó un carcinoma neuroendocrino de células pequeñas del páncreas, con un índice de proliferación del 70%. Ante la falta de respuesta al tratamiento inicial, se decidió administrar rituximab,4 que mejoró el nivel de conciencia y el procesamiento cognitivo de la paciente en las semanas siguientes.
El tumor estaba localizado (T3), no invadía órganos adyacentes y no se asociaba a adenopatías. El tratamiento de primera línea con carboplatino y etopósido logró una respuesta parcial tras 6 ciclos, con una mejora cognitiva significativa tras los 2 primeros ciclos. Sin embargo, tras la radioterapia local y 4 líneas de quimioterapia, la paciente presentó recidiva local, ganglionar y metastásica a los 6 meses, y falleció 18 meses después del diagnóstico.
La encefalitis por receptores de NMDA se manifiesta clínicamente con síntomas subagudos de trastornos del comportamiento, movimientos coreicos, convulsiones y disfunción autonómica. Clásicamente se presenta en mujeres jóvenes y niños; aproximadamente la mitad de los casos están asociados a tumores, principalmente teratomas de ovario.3 La manifestación en pacientes mayores de 45 años es inusual y presenta un componente psiquiátrico más prominente; por lo tanto, el diagnóstico es un desafío. Desde su primera descripción por Dalmau et al.,1 en 2007, la afección se ha asociado a diferentes tumores, incluyendo el cáncer de mama, los tumores neuroendocrinos, el cáncer de páncreas, los tumores gonadales y el cáncer de pulmón de células pequeñas. Este es el primer caso de tumor neuroendocrino pancreático indiferenciado asociado a anticuerpos contra el receptor de NMDA que se publica en la literatura.5