
Historia
Un varón blanco de 34 años ingresó en el hospital tras ser remitido para una consulta oftalmológica por su equipo de medicina interna. El paciente no informaba de quejas oculares o visuales y tenía una historia ocular sin complicaciones.
Su historial médico era positivo para cirrosis hepática inducida por el alcohol. El resto de sus antecedentes quirúrgicos y médicos eran no contributivos. El paciente no tomaba actualmente medicación y negaba cualquier alergia a medicamentos.
Datos Diagnósticos
Sus mejores agudezas visuales entrantes corregidas eran 20/20 OD y 20/20 OS a distancia y cerca.
Los hallazgos externos pertinentes están documentados en la fotografía. El examen biomicroscópico del segmento anterior no fue notable y la tonometría de aplanación de Goldmann midió 15 mm Hg OU.
El examen de fondo de ojo con dilatación estaba dentro de los límites normales con una copa normal que medía 0,2/0,2 y periferia tranquila.
Su diagnóstico
¿Requiere este caso alguna prueba adicional? Qué le dicen la historia y los hallazgos clínicos de este paciente sobre su probable diagnóstico? Cómo manejaría a este paciente? Cuál es el pronóstico probable del paciente?
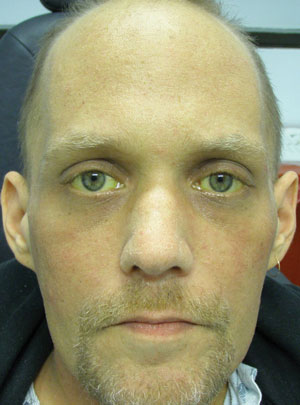
Este paciente varón de 34 años presenta ojos y piel amarillentos, pero una visión 20/20 en ambos ojos. ¿Puede su historia ayudar a su diagnóstico?
Discusión
Las pruebas adicionales incluyeron la documentación fotográfica de la presentación como referencia y una inspección minuciosa de los párpados para descartar la deposición de lípidos y colesterol (xantelasma).
El diagnóstico en este caso es ictericia escleral secundaria a ictericia sistémica.1,2 La ictericia escleral suele ser el signo inicial de presentación de la ictericia, que en este caso fue el resultado de una cirrosis hepática inducida por el alcohol. Más concretamente, la ictericia indica un exceso de bilirrubina en el torrente sanguíneo, normalmente superior a 2,5 mg/dL.2
Los glóbulos rojos contienen hemoglobina formada por dos cadenas alfa y dos cadenas beta, cada una de las cuales contiene un grupo hemo.1,2 Al final de su ciclo vital, los glóbulos rojos son absorbidos por los monocitos, donde el grupo hemo se elimina, primero convirtiéndose en biliverdina y después en bilirrubina.2 La bilirrubina no es hidrosoluble y no puede excretarse sola en el torrente sanguíneo. Por ello, la bilirrubina se libera de los monocitos a la sangre en forma de complejo con la albúmina.3 Este complejo llega al hígado, donde es captado por los hepatocitos.3 A continuación, la albúmina se elimina y la bilirrubina se conjuga con una o dos moléculas de ácido glucurónico, lo que la hace de nuevo hidrosoluble. Sólo cuando la molécula de bilirrubina está unida al ácido glucurónico, y no a la albúmina, se considera que está en la forma conjugada. Esta bilirrubina, ahora hidrosoluble, se traslada a la vesícula biliar, donde se combina con la bilis. La bilis se almacena en la vesícula biliar y se libera después de las comidas para ayudar a descomponer los alimentos grasos para su digestión. La cirrosis (endurecimiento patológico del hígado) impide el procesamiento de la bilirrubina a nivel de los hepatocitos. En consecuencia, el organismo retiene bilirrubina (conjugada y o no conjugada), que tiene una tonalidad amarilla, en el torrente sanguíneo y se manifiesta sistémicamente como ictericia, ictericia escleral, prurito y, con menor frecuencia, como xantomas cutáneos cuando el pigmento se ve a través de los capilares.1-3
El exceso de bilirrubina, un pigmento biliar, es lo que da el aspecto amarillento a los ojos, la piel y las membranas mucosas.1-4 Aunque se denomina ictericia «escleral», en realidad es la conjuntiva la que contiene la bilirrubina debido a su rico suministro de vasos sanguíneos. De hecho, la esclerótica casi no contiene pigmento.4 El signo en sí no es un diagnóstico, sino que sugiere varios trastornos subyacentes que implican enfermedades hepáticas y, con menor frecuencia, trastornos sanguíneos.1-4
Los principales diagnósticos diferenciales se dividen en dos clases basadas en la localización de la anomalía en la vía de procesamiento de la bilirrubina. Las causas que producen una hiperbilirrubinemia no conjugada son el resultado de anomalías que se producen antes de que la bilirrubina se una al ácido glucurónico en el hepatocito.4 Estas enfermedades incluyen el síndrome de Gilbert (una fluctuación de la enzima que conjuga la bilirrubina), la anemia hemolítica o las grandes hemorragias gastrointestinales.2 Estos trastornos sanguíneos producen un exceso de glóbulos rojos dañados con grupos hemo que deben ser metabolizados. El número de grupos hemo que deben ser procesados es mayor de lo que el hígado normal puede metabolizar, dando lugar a un hígado que no puede completar el proceso de conjugación. El resultado es la hiperbilirrubinemia no conjugada y la ictericia.1-4
En cambio, la hiperbilirrubinemia conjugada es el resultado de las aberraciones que se producen después de que la bilirrubina se conjugue con el ácido glucurónico. Aunque previamente también se une a la albúmina a nivel de los monocitos, esta forma se sigue considerando no conjugada. Normalmente, la patología afecta al sistema biliar. Las entidades de enfermedad de esta categoría incluyen la enfermedad de cálculos biliares (coledocolitiasis), la fibrosis/estrangulamiento del sistema biliar que es una secuela de varias dolencias sistémicas o puede ser una complicación posquirúrgica, y los trastornos pancreáticos como la pancreatitis o el adenocarcinoma pancreático.5
Los trastornos hepatocelulares, como la hepatitis (ya sea vírica, inducida por fármacos o por el alcohol), la cirrosis y las neoplasias hepáticas (ya sean primarias o secundarias) pueden producir tanto una hiperbilirrubinemia no conjugada como una conjugada.3 Esto se debe a la alteración de la captación de bilirrubina en los hepatocitos o a la alteración del procesamiento y la excreción por parte de los hepatocitos.2
Existen algunos casos documentados de ictericia escleral unilateral. Estos casos no están relacionados con la patología mencionada. En el caso de una hemorragia subconjuntival que se resuelve, la sangre estancada se somete a un metabolismo local que produce bilirrubina en el lugar de la lesión, dándole un color amarillo.6,7 El mismo proceso ocurre en todas las contusiones, lo que explica el aspecto amarillo que acompaña a las marcas «negras y azules» que se resuelven en todo el cuerpo. También se han dado tres casos unilaterales de ictericia escleral después de una hemorragia coroidea observada durante o justo después de una cirugía ocular.1 Se especula que el mecanismo es el movimiento interocular del líquido subretiniano amarillo.3
El oftalmólogo debe reconocer la ictericia escleral y comprender las posibles etiologías subyacentes para garantizar la realización de pruebas y la derivación rápidas y precisas. La condición en sí misma no puede ser tratada; el tratamiento es de la causa subyacente. Se trata de un diagnóstico crítico, ya que puede ser la manifestación inicial de una enfermedad manejable que pone en peligro la vida.
El Dr. Gurwood agradece a Bisant Labib, O.D. por contribuir con este caso.
1. Roche, SP. Ictericia en el paciente adulto. American Family Physician. 2004;69(2):299-304.
2. Baudendistal, T. Jaundice. En: Pratt, DS. Harrison’s Principles of Internal Medicine. Philadelphia, PA, McGraw-Hill Companies, Inc. 2012:298-315.
3. Kumar, V. The Liver, Gall Bladder, and Biliary Tract. En: Dimagno, MJ. Basic Pathology. Philadelphia, PA, Saunders. 2007:631-643.
4. Tripathi, RC. Conjunctival icterus not scleral icterus. The Journal of American Medical Association. 1979;242(23):1-3.
5. Tolentino, FI. Icterus escleral unilateral por hemorragia coroidea. Archives of Ophthalmology. 1963;70(3):358-360.
6. Aggarwal, P. Scleral icterus may be unilateral. Annals of Emergency Medicine. 1993;22(11):341-350.
7. Ng, BJ. Unilateral icterus and no ‘glass eye’. Revista de medicina interna. 2012;115(5):734-736.