ÚVOD
Málo lékových skupin bylo v průběhu let u pacientů s různými kardiovaskulárními onemocněními tak široce studováno jako beta-blokátory (BB). V posledních 3 desetiletích způsobily revoluci v kardiologii a rozsáhlé důkazy potvrzují jejich účinnost u 4 nejčastějších skupin kardiovaskulárních onemocnění: srdečního selhání (SS), hypertenze, arytmií a ischemické choroby srdeční. Zároveň se stále objevují nové mechanismy účinku BBs, které pomáhají lépe vysvětlit důvody jejich jasného přínosu.1 Tyto nové objevy dále rozšiřují potenciální, ale dosud neidentifikované možnosti využití BB v klinických podmínkách.
Představujeme zde stávající důkazy o přínosech BB v různých klinických kontextech, mechanismy účinku, které jsou základem těchto přínosů, a současná doporučení.
BETA-BLOKÁTORY U SRDEČNÍCH SVALŮ
Vzhledem k jejich negativním inotropním vlastnostem byly BB dlouho považovány za absolutně kontraindikované u pacientů se srdečním selháním. Po úvaze, že v rozporu s převládajícím názorem mohou být BB paradoxně prospěšné, došlo v této oblasti ke koncepční revoluci. V prvním desetiletí 21. století se ukázalo, že tyto léky mají u pacientů s VF vysoce pozitivní účinky. Od té doby se staly základním kamenem v léčbě VF u pacientů se systolickou dysfunkcí (snížená ejekční frakce levé komory , ≤ 40 %; známá také jako snížená ejekční frakce ). HF je však třeba chápat v celém jeho spektru, od asymptomatických pacientů, kteří jsou přesto ohroženi HF – stadium A podle American College of Cardiology/American Heart Association (ACC/AHA)2- až po symptomatické pacienty s různým rozsahem LVEF a dokonce i hospitalizované pacienty nebo pacienty se závažnými příznaky HF.
Srdeční selhání se sníženou ejekční frakcí
Důkazy jednoznačně ukazují, že BB snižují riziko úmrtí u pacientů s HFrEF. Jejich použití je široce uznáváno v nedávných doporučeních pro klinickou praxi Evropské kardiologické společnosti (ESC).3Tabulka 1 uvádí údaje z hlavních randomizovaných studií4-10 , které podporují použití BBs, stejně jako jejich schopnost snížit nejdůležitější koncové ukazatele. Ačkoli metoprolol, bisoprolol a karvedilol jsou spojeny s významnými příznivými účinky, u bukindololu a nebivololu není tato souvislost tak konzistentní. Ve studii SENIORS (věk > 70 let, 64 % s rEF) byl nebivolol spojen s nižším rizikem složeného koncového ukazatele úmrtí a hospitalizace pro kardiovaskulární onemocnění, nikoli však samotného úmrtí nebo ostatních koncových ukazatelů.4 Ve studii BEST bucindolol úmrtnost nesnížil, ačkoli snížil počet hospitalizací pro KV onemocnění.5 Tři BB s nejsilnějšími důkazy v této populaci (metoprolol, bisoprolol a karvedilol) jsou spojeny se snížením progrese onemocnění, jak ukazují nižší počty úmrtí v přímé souvislosti s onemocněním (náhlá a VF) a hospitalizací pro VF v různých studiích.6-8
Půdorys a výsledky hlavních klinických studií beta-blokátorů u srdečního selhání
| Studie (r, pacientů) | Léčivo, průměr (mg/d) | NYHA | LVEF | Ischemická | Prostřední doba sledování, mo | NYHA třída III/IV | NNT1 život1 y | Snížení rizika úmrtí | Snížení rizika hospitalizace | |||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| . | Celkem | CV | Náhlé | Díky VF | Celkem | Díky VF | ||||||||
| CIBIS-II6 (1999, n=2647) | Bisoprolol 7.5 mg/d | III-IV | ≤35% | 50% | 15 | 100% | 23 | 34% | 29% | 44% | 26% | 20% | 36% | |
| MERIT.HF7 (1999, n=3991) | Metoprolol 159 mg/d | II-IV | ≤40% | 65% | 12 | 59% | 27 | 34% | 38% | 41% | 49% | 18% | 35% | |
| US carvedilol10 (1996, n=1094) | Karvedilol 45 mg/d | II-IV | ≤35% | 48% | 6 | 60% | 15 | 65% | . | 65% | 55% | 79% | 27% | – |
| COPERNICUS8 (2002, n=2289) | Karvedilol 37 mg/d | III-IV | 25% | 67% | 10 | 100% | 15 | 35% | – | – | – | 20% | 33% | |
| COMET9 (2003, n=3029) | Karvedilol 42 mg/d vs metoprolol 85 mg/d | II-IV | 35% | 51% | 58 | 51% | – | 17% | 20% | 3%, NS | ||||
| BEST5 (2001, n=2708) | Bucindolol 152 mg/d | III-IV | ≤35% | 59% | 24 | 100% | – | 10%, NS | 14%, NS | 12%, NS | 15%, NS | 8%, NS | 22% | |
| SENIORS4 (2005, n=2128) | Nebivolol 7.7 mg/d | II-IV | * | 68% | 21 | 40% | – | 12%, NS | 16%, NS | – | – | 4%, NS | – | |
CV, kardiovaskulární; HF, srdeční selhání; LVEF, ejekční frakce levé komory; NNT, počet potřebný k léčbě; NS, nevýznamný; NYHA, New York Heart Association.
Všechny studie analyzovaly beta-blokátory vs placebo, s výjimkou studie COMET (karvedilol vs metoprolol tartrát). Všechna snížení rizika jsou významná, pokud není uvedeno jinak.
LVEF nebyl kritériem pro zařazení, ale 36 % pacientů mělo LVEF> 35 %; zařazení pacienti byli starší 70 let.
Studie COMET, jediná studie, která přímo srovnávala 2 BBs-karvedilol vs metoprolol tartrát, zjistila nižší mortalitu u karvedilolu; použití krátce působícího metoprololu, na rozdíl od preparátu použitého ve studii MERIT-HF,7 však může tyto rozdíly poněkud vysvětlit.9 Ve velké metaanalýze založené především na BB s prokázaným přínosem pro přežití nebyly zjištěny žádné rozdíly mezi jednotlivými BB, které dohromady snížily 12měsíční mortalitu o 31 % bez interakcí mezi léčbou a podskupinou.11Obrázek 1 ukazuje relativní snížení rizika a počet pacientů potřebných k léčbě po 1 roce ke snížení různých příhod na základě výsledků metaanalýzy.11
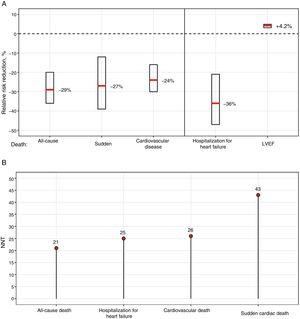
Přínosy beta-blokátorů u pacientů se srdečním selháním a sníženou LVEF. A: Relativní snížení rizika a 95% interval spolehlivosti. B: NNT po 1 roce. LVEF, ejekční frakce levé komory; NNT, počet potřebný k léčbě.
V posledních letech se různé metaanalýzy zabývaly vztahem mezi přínosem BB a srdeční frekvencí u pacientů s rEF. Souvislost mezi vyšší srdeční frekvencí a horší prognózou je dobře známá. Nicméně subanalýza studie HF-ACTION ukázala, že přínos je větší v případě vysokých dávek BB bez ohledu na srdeční frekvenci12. Na druhou stranu jiné nedávné metaanalýzy naznačily, že přínos BB související se snížením srdeční frekvence je dosažen pouze u pacientů se sinusovým rytmem nebo je přinejmenším nižší u pacientů s fibrilací síní (FS).13 Subanalýza studie AF-CHF však ukázala, že BB zlepšují mortalitu i u pacientů s FS a rEF.14
Specifickým problémem jsou pacienti s asymptomatickou rEF. U těchto pacientů BBs teoreticky zabraňují nepříznivým procesům komorové remodelace, které podporují progresi do symptomatického HF. Studie REVERT, jediná studie, která randomizovala asymptomatické pacienty ve stadiu I podle New York Heart Association (NYHA) a s rEF (stadium B podle ACC/AHA)1 , ukázala, že metoprolol sukcinát byl spojen se snížením objemů a zvýšením LVEF po 1 roce.15 Studie CAPRICORN (LVEF po infarktu
40 %) zjistila menší progresi do symptomatického stadia a zlepšení remodelace a funkce komor.16 V observační studii snížilo užívání BB počet epizod symptomatického KV o 60 %.17Srdeční selhání se střední nebo zachovalou systolickou funkcí
Prospektivních klinických studií je málo a obvykle mají nepřímé koncové ukazatele, jako jsou echokardiografické parametry, nebo malé velikosti vzorků, které umožňují pouze odhad účinku na klinické koncové ukazatele. Observační studie založená na úpravě skóre náchylnosti s velkou populací hospitalizovaných pacientů a několik metaanalýz naznačuje, že BB mohou snížit mortalitu u pacientů s LVEF > 40 %.18 Nedávno podstudie studie TOPCAT (LVEF> 45 %) ukázala, že BB, zejména u pacientů bez předchozího infarktu, byly spojeny se zvýšením počtu nežádoucích kardiovaskulárních příhod.19 Nicméně po doporučení v nejnovějších evropských doporučeních považovat pacienty se středním rozsahem LVEF (40-49 %) za samostatnou podskupinu ukázala samostatná metaanalýza, která zahrnovala LVEF každého pacienta v klíčových klinických studiích, že pacienti v sinusovém rytmu by skutečně mohli mít z léčby BB prospěch z hlediska mortality.20
Závažné akutní nebo dekompenzované srdeční selhání
U pacientů hospitalizovaných s rEF snižuje pokračování v léčbě BB během přijetí riziko úmrtí o 40 %, zatímco zahájení léčby BB u BB-naivních pacientů snižuje riziko téměř o 60 %.21 Naopak vysazení BB během hospitalizace zdvojnásobuje mortalitu.22 Studie COPERNICUS hodnotila pacienty s těžkou KV (třída NYHA III-IV a LVEF
25 %), včetně hospitalizovaných nebo dekompenzovaných pacientů užívajících intravenózní diuretika. Použití karvedilolu snížilo celkové riziko úmrtí o 35 %.7 Zahájení léčby BB během hospitalizace navíc usnadnilo dodržování léčby BB během sledování.23 V další subanalýze studie MERIT-HF, která zahrnovala pacienty s horším klinickým zhoršením (třída NYHA III-IV a LVEF 25 %), byl přínos metoprololu zřejmý a ještě větší.24BETA-BLOKÁTORY U HYPERTENZE
V porovnání s placebem nebylo prokázáno, že by BB snižovaly mortalitu ze všech příčin nebo kardiovaskulární mortalitu u pacientů s nekomplikovanou esenciální hypertenzí.25-27 Mohou však snižovat kardiovaskulární příhody, především cévní mozkovou příhodu. Ve srovnání s diuretiky nesnižují BB kardiovaskulární příhody a mohou být dokonce spojeny s vyšším výskytem cévní mozkové příhody.28 Tento vysoký výskyt cévní mozkové příhody zřejmě souvisí s věkem, který zvyšuje riziko BB u osob starších 60 let.29 Ve srovnání s antagonisty vápníku nebo inhibitory angiotenzin konvertujícího enzymu/blokátory angiotenzinových receptorů jsou BBs spojeny se zvýšeným rizikem cévní mozkové příhody.26,27 Výsledky použití BBs jako léků první volby v léčbě hypertenze oproti jiným lékovým skupinám jsou uvedeny na obrázku 2.
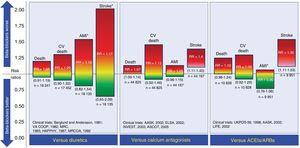
Srovnání beta-blokátorů s jinými léky používanými jako strategie první volby při léčbě esenciální hypertenze. Poměry rizik jsou vyneseny spolu s jejich 95% intervaly spolehlivosti (v závorkách). ACEI, inhibitory angiotenzin konvertujícího enzymu; AMI, akutní infarkt myokardu; ARB, blokátory receptorů angiotenzinu II; CV, kardiovaskulární; RR, poměr rizik. *Případy, jejichž poměr rizika a odpovídající interval spolehlivosti mají nízkou úroveň jistoty podle klasifikace úrovně důkazů pracovní skupiny GRADE. Informace vycházejí z metaanalýzy autorů Wiysonge et al.27
Vzhledem k tomu, že BB jsou heterogenní skupinou léčiv, je třeba závěry vyvozené z metaanalýz obecně brát s rezervou. V tabulce 2 jsou uvedeny výsledky nejdůležitějších klinických studií, které analyzovaly roli různých BB v léčbě hypertenze.30-45
Hlavní klinické studie analyzující beta-blokátory v léčbě esenciální hypertenze
| Studie | Populace | Beta-.blokátor | Srovnání | Výsledek |
|---|---|---|---|---|
| Berglund a Andersson30 | 47-54 let | Propranolol | Thiazid | Žádný rozdíl v úmrtnosti |
| VA COOP31 | 21-65 let | Propranolol | Thiazid | Žádný rozdíl v úmrtnosti, AMI nebo cévní mozkové příhody |
| MRC32 | 35-64 let | Propranolol | ThiazidPlacebo | Menší riziko cévní mozkové příhody oproti placebu; žádný rozdíl v AMI nebo mortalitěVyšší riziko cévní mozkové příhody vs thiazid |
| Coope a Warrender33 | 60-79 let | Atenolol±thiazid | Placebo | Nižší riziko cévní mozkové příhody vs placebo; žádný rozdíl v AMI nebo úmrtnosti |
| HAPPHY34 | 40-65 let (pouze muži) | MetoprololAtenolol | Thiazid | Tendence k menšímu výskytu cévní mozkové příhody oproti diuretikůmŽádný rozdíl v mortalitě nebo AMI |
| MAPHY35 | 40-64 let (pouze bílí muži) | Metoprolol | Thiazid | Snížení celkové mortality, AMI a cévní mozkové příhody |
| STOP-Hypertenze36 | 70-84 let | PindololMetoprololAtenolol | Placebo | Snížení kardiovaskulární mortality, AMI, a cévní mozkové příhody |
| MRCOA37 | 65-74 let | AtenololDiuretika | Placebo | Žádný rozdíl v kardiovaskulární úmrtnosti, cévní mozkové příhodě, nebo AMI oproti placebu (diuretika oproti placebu tyto příhody snížila) |
| UKPDS38 | Diabetici | Atenolol | Kaptopril | Žádný rozdíl v celkové mortalitě, AMI nebo cévní mozkové příhody |
| STOP-239 | 70-84 let | PindololMetoprololAtenolol | Enalapril Lisinopril Felodipin Isradipin | Žádný rozdíl v mortalitě, AMI, nebo cévní mozkové příhody |
| CAPPP40 | 20-66 let | MetoprololAtenolol | Kaptopril | Tendence k vyšší kardiovaskulární mortalitěŽádný rozdíl v AMILnižší riziko cévní mozkové příhody |
| ELSA41 | Ateroskleróza karotid | Atenolol | Lacidipin | Zvýšená progrese aterosklerotického plátu |
| LIFE42 | 55-.80 let | Atenolol | Losartan | Stejná kardiovaskulární mortalitaStejné riziko AMVětší výskyt cévní mozkové příhodyVětší výskyt DM |
| INVEST43 | ≥50 letIschemická choroba srdeční | Atenolol±thiazid | Verapamil±trandolapril | Žádný rozdíl v úmrtnosti, AMI nebo cévní mozkové příhody |
| CONVINCE44 | ≥ 55 let s 1 CVRF | Atenolol | Verapamil | Žádný rozdíl v mortalitě, AMI, nebo cévní mozkové příhody |
| ASCOT-BPLA45 | 40-79 letVysoké kardiovaskulární riziko | Atenolol±thiazid | Amlodipin±perindopril | Tendence k vyššímu riziku AMIHyšší riziko cévní mozkové příhodyVyšší kardiovaskulární mortalitaVyšší riziko DM |
AMI, akutní infarkt myokardu; CVRF, kardiovaskulární rizikové faktory; DM, diabetes mellitus.
Nová evropská doporučení pro hypertenzi46 vylučují BB jako léky první volby u nekomplikované hypertenze.
BETA-BLOKÁTORY A KARDIÁLNÍ ARRHYTMIE
β1-receptory tvoří 80 % adrenergních receptorů v srdci. Blokováním těchto receptorů působí BB proti proarytmickému účinku sympatiku na myokard.47 Antiarytmický účinek BB je jednak výsledkem jejich přímého elektrofyziologického působení na srdce, které je zprostředkováno různými způsoby: snížením srdeční frekvence, snížením spontánní aktivace ektopických kardiostimulátorů, zpomalením vedení elektrických impulsů nebo prodloužením refrakterní periody atrioventrikulárního uzlu. Na druhé straně jsou jejich antiarytmické vlastnosti ovlivněny dalšími mechanismy, které sice nemají přímou elektrofyziologickou srdeční aktivitu, ale pomáhají předcházet srdečním arytmiím, a to prostřednictvím inhibice sympatické aktivity, snížení ischemie myokardu, vlivu na funkci baroreflexu a snížení mechanického stresu. Tyto účinky odlišují BB od jiných antiarytmik, která uplatňují svou aktivitu prostřednictvím přímé modulace iontových kanálů kardiomyocytů. BBs mají omezené proarytmické účinky, a proto mají vynikající profil účinnosti a bezpečnosti.
Fibrilace síní
BBs jsou léky první volby pro kontrolu srdeční frekvence v souvislosti s AF u pacientů bez kontraindikací.48 Ačkoli léčba kontroly frekvence hraje v léčbě AF zásadní roli, sympatická aktivita souvisí se vznikem i udržováním AF.49 Nicméně role BBs v kontrole rytmu je druhořadá, i když je pravda, že v randomizované studii oproti placebu metoprolol snížil recidivu AF o 11 %.50 Navíc u pacientů s KV nebo akutním infarktem myokardu (AMI) mohou BBs snížit výskyt AF.51
Komorové arytmie
BB jsou zvláště užitečné pro kontrolu komorových arytmií souvisejících se sympatickou aktivitou, jako jsou perioperační arytmie a arytmie spojené se stresem, AMI a VF.52 Zabraňují náhlé srdeční smrti snížením maligních komorových arytmií v různých souvislostech, hlavně za akutních ischemických stavů, systolické dysfunkce a kanálopatie. V souvislosti s AMI zvyšují BB práh komorové fibrilace během akutní ischemie.53,54 Ve stabilnější fázi jsou užitečné zejména pro prevenci komorových arytmií souvisejících s jizvou po potvrzené AMI, které se obvykle projevují jako trvalá monomorfní komorová tachykardie. U pacientů s rEF bylo prokázáno absolutní snížení výskytu náhlé srdeční smrti přibližně o 2-3 % (∼40% relativní snížení oproti placebu).55 U pacientů s kanálopatií, zejména se syndromem dlouhého QT a katecholaminergní komorovou tachykardií, jsou BB lékem volby. V této souvislosti retrospektivní studie 233 pacientů se syndromem dlouhého QT a anamnézou synkopy prokázala výrazné snížení mortality při užívání BBs oproti placebu.56 U pacientů s katecholaminergní polymorfní komorovou tachykardií jsou lékem volby BBs, zejména nadolol.57 Klinické situace s prokázaným přínosem BBs pro prevenci náhlé srdeční smrti v důsledku komorových arytmií jsou uvedeny na obrázku 3.
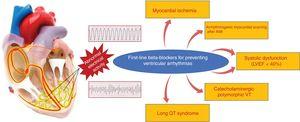
Klinické situace s prokázaným přínosem betablokátorů pro prevenci náhlé smrti v důsledku komorových arytmií. AMI – akutní infarkt myokardu; LVEF – ejekční frakce levé komory; VT – komorová tachykardie.
BETA-BLOKÁTORY U ISCHEMICKÉ SRDEČNÍ CHOROBY
BB se používají již několik desetiletí k léčbě ischemické choroby srdeční v souvislostech, jako je například během AMI (intravenózní podání), při chronickém podávání po AMI nebo u pacientů s ischemickou chorobou srdeční bez předchozí AMI. Několik studií v předperfuzní éře zkoumalo příznivý účinek BB v souvislosti s AMI a prokázalo jasné snížení dlouhodobé mortality.58
Intravenózní beta-blokátory v akutní fázi infarktu
V průběhu AMI dochází ke katecholaminy zprostředkované aktivitě sympatiku v reakci na bolest, úzkost a snížení srdečního výdeje. Toto zvýšení tonu sympatiku má negativní důsledky, jako je zvýšená potřeba kyslíku v myokardu, která urychluje nekrózu myokardu, a snížený práh komorové fibrilace, který zvyšuje riziko náhlé srdeční smrti. Zvýšená aktivita sympatiku také aktivuje různé typy cirkulujících buněk, jako jsou krevní destičky a neutrofily. Ty významně přispívají k jevu známému jako reperfuzní poškození.59
Většina studií provedených v předperfuzní éře srovnávala použití intravenózních BB bezprostředně po stanovení diagnózy AMI a následně perorálních BB oproti placebu.58 Časné zahájení intravenózních BB bylo zkoumáno jako intervence schopná omezit rozsah nekrózy, ale výsledky nebyly jednoznačné. Při absenci reperfuze je obtížné najít přínos v omezení rozsahu nekrózy. V éře farmakologické reperfuze (fibrinolýzy) byl intravenózní atenolol v randomizované studii neúčinný při snižování velikosti infarktu.60 Jiná nerandomizovaná studie však ukázala, že intravenózní metoprolol byl spojen s menší velikostí infarktu.61 První klinickou studií zabývající se touto problematikou u pacientů reperfundovaných primární angioplastikou byla studie METOCARD-CNIC provedená ve Španělsku.62 V této studii bylo podávání metoprololu spojeno s menší velikostí infarktu53 a vyšší dlouhodobou LVEF.63 Další následná studie, studie EARLY-BAMI, nepotvrdila kardioprotektivní účinky časného podání metoprololu u pacientů s AMI podstupujících primární angioplastiku.64 Rozdíl mezi oběma studiemi je zřejmě způsoben dobou podání metoprololu (v METOCARD-CNIC mnohem dříve), protože čím delší je doba mezi intravenózním podáním metoprololu a reperfuzí, tím větší je jeho kardioprotektivní účinek.65 Mechanismus, který je základem schopnosti metoprololu snižovat velikost infarktu při jeho intravenózním podání časně před reperfuzí, zřejmě zahrnuje přímý účinek na cirkulující neutrofily a jejich agregaci s krevními destičkami, což vede ke snížení reperfuzního poškození a snížení mikrovaskulární obstrukce.66
Včasné použití intravenózních BB u AMI bylo zpochybňováno kvůli jejich potenciální schopnosti zvýšit výskyt kardiogenního šoku. Tato obava vychází z výsledků studie COMMIT.54 V této studii bylo časné podání metoprololu pacientům s AMI spojeno s významným snížením výskytu komorové fibrilace, ale zvýšením výskytu šoku. Populace studie COMMIT však zahrnovala pacienty s pokročilým onemocněním. Polovina z nich navíc nepodstoupila reperfuzi. Navíc pacienti, u kterých se vyvinul kardiogenní šok, měli jasné známky akutního KV spolu s tachykardií a hypotenzí. Naproti tomu metaanalýza, která zahrnovala všechny studie zahrnující časné podání intravenózních BB, což činilo více než 73 000 pacientů, prokázala, že tato strategie je bezpečná, pokud je použita u pacientů bez známek HF, a také významně snižuje četnost komorové fibrilace.67
Na základě nových studií provedených u pacientů podstupujících primární angioplastiku doporučují guidelines ESC pro léčbu pacientů s AMI s elevacemi úseku ST časné použití intravenózních BB (třída IIa A) v případě, že nejsou přítomny známky HF nebo systolická hypotenze (
mmHg).68Použití beta-blokátorů po infarktu
Použití BB po AMI bylo vyčerpávajícím způsobem zkoumáno v předperfuzní éře.58 Kromě studie COMMIT54 s dobou sledování pouze 1 měsíc je jedinou klinickou studií, která zkoumala úlohu perorálních udržovacích BB po AMI, studie CAPRICORN.16 V této studii bylo 1950 pacientů po AMI s LVEF ≤ 40 % randomizováno ke karvedilolu nebo placebu. Užívání BB bylo spojeno se snížením celkové mortality.16 Vzhledem k tomu, že mnoho studií zaměřených na HFrEF (tab. 1) zahrnovalo pacienty po AMI, považuje se za prokázané, že všichni pacienti po AMI s LVEF ≤ 40 % mají indikaci k užívání BB. Chybí však důkazy o přínosu BBs pro pacienty po AMI s LVEF> 40 %. Četné observační studie se pokoušely vnést světlo do této problematiky, ale všechny mají zásadní omezení, a proto neposkytují definitivní informace (tento aspekt přezkoumává Ibáñez a kol.1).
Vzhledem ke všem výše uvedeným skutečnostem ESC guidelines pro klinickou praxi u pacientů s AMI důrazně (třída IA) doporučují použití BB vždy, když je LVEF ≤ 40 %, bez ohledu na to, zda pacienti mají AMI s elevacemi ST úseku nebo bez nich. Doporučení pro pacienty, kteří prodělali AMI s LVEF> 40 %, je však slabší.1
Obrázek 4 ukazuje klinické situace s prokázaným přínosem BB v souvislosti s AMI.
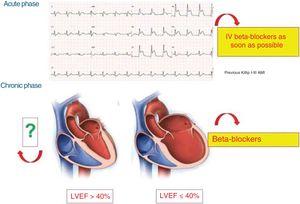
Současný stav beta-blokátorů v různých fázích akutního koronárního syndromu. AMI – akutní infarkt myokardu; IV – intravenózně; LVEF – ejekční frakce levé komory.
Vzhledem k tomuto nedostatku důkazů o tak důležitém aspektu každodenní klinické péče probíhají v Evropě 3 velké pragmatické klinické studie, které zkoumají úlohu BB u pacientů bez snížené LVEF, kteří prodělali AMI. Klinické studie REBOOT (NCT03596385), řízené z Národního centra pro kardiovaskulární výzkum (CNIC) ve Španělsku, se účastní více než 70 španělských a italských center. Do této rozsáhlé španělské studie bude zařazeno přibližně 8500 pacientů po AMI s LVEF> 40 %. Kromě toho probíhají ve Švédsku studie REDUCE-SWEDEHEART (NCT03278509) a v Norsku studie BETAMI (NCT03646357), které mají podobný design jako studie REBOOT. Tyto rozsáhlé klinické studie budou mít jasný dopad na klinickou praxi v tomto prostředí.
Tabulka 3 shrnuje výsledky různých klinických studií16,53,54,60,64,69-72, které analyzovaly úlohu BB buď v akutní fázi AMI, nebo v udržovacím období po akutní příhodě.
Hlavní studie o použití beta-blokátorů u akutního koronárního syndromu
| Studie (y) | Reperfuze | Léčivo | Č. | Kritéria | Výsledky | |
|---|---|---|---|---|---|---|
| Intravenózní podání v akutní fázi | ||||||
| ISIS-.I69 (1986)* | Ne | Atenolol | 16 027 | Podezření na AMI v kterékoli lokalitě | 15% snížení počtu úmrtnosti | |
| MIAMI70 (1985)* | Ne | Metoprolol | 5778 | Podezření na AMI v kterémkoli místě místě | 29% snížení mortality | |
| MILIS71 (1986) | Ne | Propranolol | 269 | Podezření na AMI na jakémkoli místě | Žádné snížení mortality nebo velikosti AMI | |
| Van de Werf et al.60 (1993) | Ano (fibrinolýza) | Atenolol | 292 | Podezření na AMI v jakékoli lokalizaci | Nezmenšila se úmrtnost ani velikost AMI | |
| METOCARD-CNIC53 (2013)* | Ano (angioplastika) | Metoprolol | 270 | Podezření na předchozí AMI | Snížení velikosti AMI a následné zvýšení LVEF | |
| EARLY-BAMI64 (2016) | Ano (angioplastika) | Metoprolol | 683 | Podezření na AMI v jakékoliv lokalizaci | Žádné zmenšení velikosti infarktu | Nezmenšení velikosti infarktu |
| Chronické podávání po infarktu | ||||||
| BHAT72 (1982)* | Ne | Propranolol | 3837 | Infarkt. na jakémkoli místě | 26% snížení úmrtnosti | |
| CAPRICORN16 (2001)* | Ano (fibrinolýza) | Karvedilol | 1959 | Infarkt v jakékoli lokalizaci a LVEF ≤ 40 % | 23% snížení mortality | |
| COMMIT54 (2005) | Fibrinolýza: 54 % vzorku; 46 % nebylo reperfundováno | Metoprolol | 45 852 | Infarkt v jakékoli lokalizaci bez omezení LVEF | Žádné snížení mortality.Snížení reinfarktu a VF | |
AMI, akutní infarkt myokardu; LVEF, ejekční frakce levé komory; VF, komorová fibrilace.
Studie s pozitivními (příznivými) výsledky pro beta-blokátory.
Stabilní ischemická choroba srdeční
Antianginózní účinky BB jsou dobře prokázány a jsou zahrnuty do pokynů pro klinickou praxi.73 Ve srovnání s blokátory kalciových kanálů zkracují BBs anginózní příhody a dobu do nástupu ischemie při zátěžovém testu.74 Žádná klinická studie však randomizovaným způsobem a s dostatečnou statistickou silou nezkoumala, zda BBs zlepšují přežití pacientů se stabilní ischemickou chorobou srdeční, ale bez AMI nebo rEF. V systematickém přehledu a metaanalýze jejich užívání nesnížilo mortalitu.75 Registr REACH, který zahrnoval více než 40 000 švédských pacientů, nezjistil žádný přínos u pacientů se stabilní koronární nemocí, ale bez předchozí AMI po úpravě skóre náchylnosti. Několik studií podporuje závěr, že v případě stabilní koronární nemoci a bez předchozího AMI nemá užívání BB příznivý vliv na mortalitu a nežádoucí kardiovaskulární příhody.76
ZÁVĚRY
BB jsou skupinou léků, které jsou součástí standardního terapeutického armamentaria u několika kardiovaskulárních onemocnění. Jejich přínos u pacientů s KV a komorovou dysfunkcí je jasně prokázán, stejně jako jejich antiarytmické účinky. V souvislosti s AMI snižuje časné intravenózní podání BBs výskyt komorové fibrilace a může snížit velikost infarktu, i když je ještě nutné prokázat, zda se to projeví zlepšením dlouhodobé morbidity a mortality. Přínos chronického podávání BBs u pacientů bez komorové dysfunkce, kteří prodělali AMI, není prokázán. Ačkoli se v minulosti běžně používaly, úloha BBs u pacientů s hypertenzí bez dalších komorbidit ztratila na významu. Navzdory více než čtyřem desetiletím používání BB je stále třeba vyřešit klinické a experimentální otázky, což činí tuto skupinu léků jednou z nejzajímavějších, které máme k dispozici.
FUNDING
B. Ibáñez vede projekty související s předmětem tohoto přehledu pro Španělskou kardiologickou společnost (2017 Translational Research Project) a MICINN (španělské ministerstvo pro vědu, inovace a univerzity) prostřednictvím Instituto de Salud Carlos III Health Research Fund (PI16/02110) a Evropského fondu pro regionální rozvoj (ERDF: SAF2013-49663-EXP). CNIC (Národní centrum pro kardiovaskulární výzkum) je financováno MICINN, ISCiii a Nadací ProCNIC a je Centrem excelence Severo Ochoa (SEV-2015-0505).
KONFLIKTY ZÁJMŮ
Není deklarován žádný.
.