Die gute Nachricht ist, dass sich die überwiegende Mehrheit dieser Verletzungen des peripheren Trigeminusnervs spontan regeneriert. Einige Verletzungen können jedoch dauerhaft sein und zu Empfindungsstörungen unterschiedlichen Grades führen, die von leichter Taubheit (Hypoästhesie) bis hin zu völliger Anästhesie reichen. Einige Patienten können zusätzlich zu ihren sensorischen Defiziten sogar brennende Schmerzen entwickeln, die als Dysästhesie bezeichnet werden.
Das Ziel der mikrochirurgischen Behandlung des Trigeminusnervs ist die Wiederherstellung der Nervenkontinuität, indem Hindernisse wie Narben oder Fremdkörper entfernt und die Nervenkontinuität wiederhergestellt werden. In diesem Beitrag werden die Mechanismen der Verletzung des Trigeminusnervs in der Zahnmedizin, klinische neurosensorische Tests, Indikationen für einen chirurgischen Eingriff und die Überweisung an einen Mikrochirurgen sowie chirurgische Verfahren, die Zusatzmaterialien zur Verbesserung der Regeneration und zur Verbesserung der Aktivitäten des täglichen Lebens für unsere Patienten umfassen, erläutert.
Mechanismen von Verletzungen des Trigeminusnervs in der Zahnheilkunde
Zu den häufigsten Eingriffen, die in der zahnärztlichen Praxis mit Verletzungen des Trigeminusnervs einhergehen, gehören die Entfernung impaktierter dritter Backenzähne und das Einsetzen enossaler Zahnimplantate (Abbildung 1). Weitere Ursachen können endodontische Eingriffe und sogar die Verabreichung von Lokalanästhetika sein. Andere, weniger häufige chirurgische Eingriffe umfassen orthognatische Chirurgie mit Osteotomien, Gesichtstraumata und die Behandlung von Kiefergelenkspathologien.
In unserer Praxis gehören zu den drei am häufigsten beobachteten Ursachen für Verletzungen des Trigeminusnervs Zahnextraktionen, das Einsetzen von Implantaten und endodontische Verfahren, bei denen endodontische Materialien in den unteren Alveolarkanal extrudiert werden (Abbildung 2).
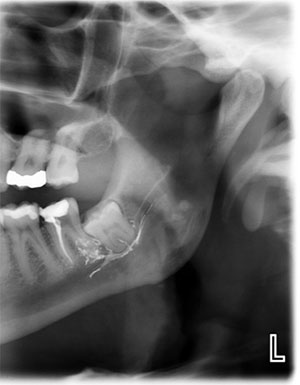
Abbildung 2. In den IAN extrudierte endodontische Materialien wie diese Paste sind eine der drei am häufigsten beobachteten Ätiologien für Verletzungen des Trigeminusnervs.
 |
 |
|
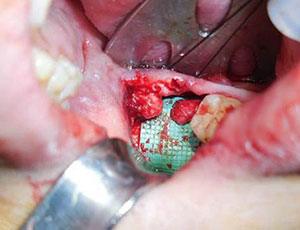
Abbildung 3. Die Vorbereitung des Nervs für die Neurorrhaphie beginnt mit der Präparation der proximalen und distalen Nervensegmente bis hin zu gesundem Nervengewebe, das sich durch axoplasmatische Ausbuchtungen, punktförmige Blutungen und das Fehlen von Fibrose auszeichnet. |
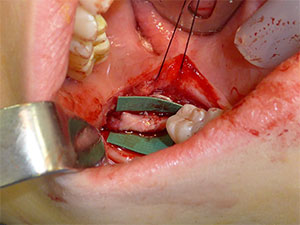
Abbildung 4. Allogenes Nerventransplantat kann zur Rekonstruktion von Defekten verwendet werden, wenn eine spannungsfreie Reparatur nicht möglich ist. |
Vorübergehende oder dauerhafte sensorische Nervenstörungen im Zusammenhang mit der Entfernung impaktierter dritter Molaren, einschließlich chirurgischer Exodontie, sind die Folge von Verletzungen des lingualen und/oder unteren Alveolarnervs. In einigen Fällen führen Techniken zur Socket Preservation mit allogenen Knochentransplantaten dazu, dass Knochen in den Nervenkanal verschoben wird, was ebenfalls zu Nervenverletzungen führen kann.
Zahnärzte müssen das Potenzial für diese Art von Verletzungen während des Einwilligungsprozesses besprechen und die Diskussion entsprechend dokumentieren. Sobald diese Verletzungen identifiziert sind, müssen sie regelmäßig mit seriellen Nerventests überwacht werden, um sensorische Veränderungen zu dokumentieren. Neurosensorische Tests und Indikationen für mikrochirurgische Eingriffe am Trigeminusnerv werden später in diesem Dokument erörtert.
Verletzungen des N. alveolaris inferior (IAN) bei der Entfernung impaktierter dritter Molaren wurden mit mehreren Faktoren negativ korreliert, darunter das Alter des Patienten, die Tiefe der Impaktion, die Entwicklung der Wurzelstruktur, die Winkelung des impaktierten Zahns und die Lage der Wurzelspitze relativ zum IAN. Auch die Erfahrung des Operateurs spielt eine Rolle für das Auftreten von Nervenverletzungen. Ein übereifriger Einsatz rotierender Instrumente zur Knochenentfernung und zum Schneiden von Zähnen kann zu direkten Nervenverletzungen führen.
Es ist nicht ungewöhnlich, dass einige Kliniker in Fällen, in denen das Risiko einer IAN-Verletzung hoch ist, eine absichtliche partielle Odontosektomie in Betracht ziehen (bei der die Krone entfernt wird und die Wurzeln erhalten bleiben). Dieses Verfahren hat insofern seine Grenzen, als die Zahnsubstanz bei Vorliegen einer Infektion oder Pathologie nicht erhalten werden sollte. Außerdem kann es bei Patienten zu Sekundärinfektionen oder zur Migration von Wurzelfragmenten kommen, die einen zweiten chirurgischen Eingriff erforderlich machen, der mit dem Patienten präoperativ besprochen werden muss.
Aus diesem Grund behalte ich die absichtliche partielle Odontektomie nur sehr ausgewählten Patienten vor und entscheide mich häufig für die Entfernung komplexer dritter Molaren nach fortgeschrittener Bildgebung im Operationssaal, wo eine begleitende Mikrochirurgie intraoperativ durchgeführt werden kann, falls dies angezeigt ist.
Verletzungen des Zungennervs im Zusammenhang mit Operationen an den dritten Molaren können zu Zungenbiss, Veränderungen beim Sprechen wie Lispeln und verminderter Geschmackswahrnehmung führen. Die Patienten können auch Geschmacksveränderungen mit verstärktem Bitter- oder Metallgeschmack beschreiben, die auf die vorherrschende Verteilung des Nervus glossopharyngeus zurückzuführen sind, der das hintere Drittel der Zunge einbezieht, während die Intensität des salzigen, sauren und süßen Geschmacks, der von den vorderen zwei Dritteln der Zunge vermittelt wird, vermindert ist.
Erinnern Sie sich, dass der Nervus chorda tympani, der den Geschmack in den vorderen zwei Dritteln der Zunge vermittelt, zusammen mit dem Nervus lingualis verläuft und gleichzeitig verletzt werden kann. Der Nervus lingualis ist bei Operationen an den dritten Molaren in der Regel nicht sichtbar und kann eine unterschiedliche anatomische Lage haben. Anatomische Studien haben gezeigt, dass die Lage des Nervs variieren kann. Bei bis zu 10 % der Patienten liegt der Nerv oberhalb des lingualen Knochenkamms und bei bis zu 25 % der Patienten in direktem Kontakt mit der lingualen Platte. Dies stellt ein Risiko für den Lingualnerv dar, je nachdem, ob die Inzision zu weit lingual platziert wird oder ob die Lingualplatte durch einen chirurgischen Bohrer oder ein Handinstrument gebrochen oder durchbrochen wird.
Ich habe Fälle beobachtet, in denen der impaktierte dritte Molar lingual ausgerichtet ist, wodurch ein Teil der Lingualplatte entfernt und der Nerv während der Extraktion in eine prekäre Lage gebracht wurde, selbst wenn der Nerv innerhalb der normalen anatomischen Varianten liegt. Es muss betont werden, dass bei der Gestaltung der Inzisionen mit bukkaler oder lateraler Ausrichtung darauf geachtet werden muss, dass die linguale Knochenplatte nicht mit rotierenden Instrumenten verletzt wird. Die Verwendung der lingualen Lappenretraktion bei der Operation der dritten Molaren kann mit einer erhöhten Inzidenz vorübergehender Nervenschäden aufgrund von Traktionsverletzungen einhergehen.
Lokalanästhesie-Injektionen können in einigen Fällen Verletzungen des Trigeminusnervs verursachen. Glücklicherweise bilden sich die meisten dieser Verletzungen spontan zurück, aber einige können dauerhaft sein. Es wird geschätzt, dass etwa eine von 100.000 Injektionen zu einem neurosensorischen Defizit führt. Dies entspricht ein bis zwei Verletzungen durch Injektionen von Lokalanästhetika während der Karriere eines aktiven Zahnarztes. Die genaue Ätiologie dieser Verletzung ist unklar, wobei mehrere Mechanismen vermutet werden.
Direktes Trauma durch das Eindringen der Nadel in den Nerv löst beim Patienten eine schmerzhafte Reaktion aus und veranlasst den Zahnarzt, die Nadel zurückzuziehen und neu zu richten. Die Injektion eines Lokalanästhetikums in die Nervenscheide bei einem wachen Patienten wäre unerträglich schmerzhaft und unwahrscheinlich. Außerdem ist die Oberfläche einer Nadelperforation im Verhältnis zum Durchmesser des Nervs sehr klein und steht oft in keinem Verhältnis zum Grad des klinisch beobachteten sensorischen Defizits.
Eine plausiblere Ursache ist die Entwicklung eines Widerhakens an der Nadel durch den Kontakt mit dem Knochen bei wiederholten Injektionen. Wenn die Nadel dann in den Nerv eindringt, könnte sie theorethisch ein intraneurales Hämatom verursachen, das durch Druck zu Ischämie, Fibrose und schließlich zu einem dauerhaften sensorischen Defizit führen kann. Eine Erklärung für das unterschiedliche Ausmaß des sensorischen Defizits, das aus Injektionsverletzungen resultieren kann, könnte mit der geringeren Anzahl von Faszikeln innerhalb des Nervs an der Injektionsstelle durch die Lingula im Vergleich zur Anzahl der Faszikel im Bereich des dritten Molars zusammenhängen.
Zusätzlich zu den mechanischen Verletzungen sind alle Lokalanästhetika neurotoxisch und haben das Potenzial, Nervenverletzungen zu verursachen. Die Konzentration des Lokalanästhetikums, das Vorhandensein eines Vasokonstriktors und die Penetrationsfähigkeit des Lokalanästhetikums können das Verletzungsrisiko beeinflussen. Einige Ärzte entscheiden sich dafür, die Verwendung von stärker konzentrierten Lokalanästhetika für inferiore alveoläre Nervenblockaden zu vermeiden und sie für Bereiche zu reservieren, in denen eine Infiltration durchgeführt werden kann.
Ungeachtet der Ursache für Nervenverletzungen durch die Injektion von Lokalanästhetika gibt es keine verlässliche Möglichkeit, das Auftreten dieser Verletzungen zu verhindern. Eine gute Technik besteht darin, den Patienten langsam zu injizieren und sich auf die Aspiration vor der Injektion zu verlassen. Jede Verletzung, die durch die Injektion eines Lokalanästhetikums entsteht, muss dokumentiert und durch regelmäßige Untersuchungen überwacht werden.
Die Patienten können beruhigt sein, dass die meisten dieser Verletzungen spontan abklingen. In den seltenen Fällen, in denen Patienten neuropathische Schmerzen und Dysästhesien entwickeln, die sich zentralisieren, ist eine pharmakologische Behandlung und die Überweisung an einen Schmerzspezialisten angezeigt. Die Mikrochirurgie des Nervus trigeminus hat sich in diesen Fällen nicht bewährt und ist im Allgemeinen bei Patienten mit Verletzungen durch Lokalanästhesie nicht indiziert.
Das Einsetzen von Zahnimplantaten kann zu einer Verletzung des IAN führen, und zwar von der Region des Nervus mentalis, in der sich eine anteriore Schleife befindet, bis zu einem beliebigen Punkt entlang des Nervenverlaufs. Implantatverletzungen können durch eine Vielzahl von Mechanismen entstehen, einschließlich direkter mechanischer Kompression durch das Implantat, Fraktur des kortikalen Knochens mit Verdrängung in den Kanal oder Bohren der Osteotomie und Blutung innerhalb des Kanals, was im Wesentlichen zu einem Kompartmentsyndrom innerhalb des Kanals führt, indem der Nerv komprimiert wird.
Durch sorgfältige präoperative Planung mit geeigneter Bildgebung, Verwendung von computergenerierten Schablonen und Sondierung der Osteotomiestellen, um eine intakte Knochenstruktur sicherzustellen, können diese Verletzungen minimiert werden. Postoperative Röntgenaufnahmen sollten nach der Implantation zur Standardpraxis gehören. Wenn das Implantat auf den Nervenkanal zu stoßen scheint, sollte es entweder entfernt und durch ein kürzeres Implantat ersetzt oder entsprechend zurückverlegt werden. In der Vergangenheit wurden Techniken zur Nervenlateralisierung angewandt, um das Einsetzen längerer Implantate zu ermöglichen. Das Verfahren selbst war jedoch für einige dauerhafte sensorische Defizite verantwortlich.
Endodontische Behandlungen können zu Verletzungen des Trigeminusnervs führen, die verheerend sein können. Eine übermäßige Instrumentierung des Kanalsystems kann einen direkten Weg für mechanische Verletzungen durch Feilen oder Guttapercha-Materialien bieten. Chemische Verletzungen können durch sterilisierende Lösungen wie Natriumhypochlorit und Zemente verursacht werden, die häufig Eugenol enthalten, beides neurotoxische Substanzen.
Direkte Traumata können auch durch endodontische Eingriffe wie Wurzelspitzenresektionen an Seitenzähnen entstehen, bei denen die Wurzeln in unmittelbarer Nähe des IAN liegen. Die Verlagerung von endodontischem Material in den IAN-Kanal sollte immer als Notfall betrachtet werden.
Zusätzlich zu sensorischen Defiziten können viele Patienten neuropathische Schmerzen entwickeln, die von der Mikrochirurgie des Trigeminusnervs nur begrenzt profitieren. Diese Patienten sollten an einen in der Mikrochirurgie erfahrenen Chirurgen überwiesen werden, um Fremdkörper so schnell wie möglich zu entfernen, bevor neuropathische Schmerzen auftreten.
Klinische neurosensorische Tests
Wenn ein neurosensorisches Defizit diagnostiziert wurde, ist ein neurosensorischer Test angezeigt, um den Grad der sensorischen Beeinträchtigung zu quantifizieren, eine spontane sensorische Erholung zu überwachen und festzustellen, ob eine Mikrochirurgie des Trigeminusnervs angezeigt ist. Der betroffene Bereich wird auf dem Gesicht des Patienten abgebildet und auf einem geeigneten Diagramm aufgezeichnet, um reproduzierbare Aufzeichnungen bei Serienuntersuchungen zu ermöglichen.
Zur Abgrenzung des betroffenen Bereichs kann ein leichter Pinsel oder eine sterile Nadel verwendet werden. Die kontralaterale oder nicht betroffene Seite wird als Kontrolle verwendet, und alle Messungen werden aufgezeichnet. Bei bilateralen Verletzungen wird eine nicht betroffene angrenzende Gesichtsregion als Kontrolle verwendet. Es wird ein ausreichender Druck ausgeübt, um eine Reaktion hervorzurufen. Das Eindringen in die Haut liefert keine nützlichen zusätzlichen Informationen. Bei Patienten mit Hypoästhesie oder Taubheit werden drei Teststufen durchgeführt.
Stufe A umfasst die Zweipunktdiskrimination und den Richtungssinn. Die Zweipunktdiskriminierung kann mit einem Kaliber- oder Boley-Maß durchgeführt werden. Normale Werte liegen bei etwa 3 bis 4 mm. Werte von mehr als 20 mm werden im Allgemeinen nicht erfasst, da die kontralaterale Innervation ab dieser Entfernung eine Rolle spielt. Der Richtungssinn wird mit einer leichten Bürste oder einem dünnen Nylonmonofilament ermittelt, und es wird geprüft, ob der Patient den Strich und die Richtung bestimmen kann.
Mit dem Test der Stufe B werden nicht-noxische Reize wie Vibration und statische leichte Berührung bewertet. Vibrationen lassen sich leicht mit einer Stimmgabel messen, statische leichte Berührungen werden mit von Frey-Monofilamenten gemessen. Das Nylonmonofilament wird senkrecht zur Haut angebracht, und es wird Druck ausgeübt, bis sich das Filament biegt. Je dicker der Durchmesser des Fadens, desto mehr Kraft ist erforderlich, um ihn zu biegen. Die Fäden werden auf der Grundlage des zum Biegen erforderlichen Drucks kalibriert, und es kann ein quantitativer Wert aufgezeichnet werden.
Mit dem Level-C-Test werden schädliche Reize wie Schmerz und Temperatur gemessen. Bei der Schmerzmessung wird die Haut mit einer sterilen Nadel sanft berührt, um festzustellen, ob eine scharfe oder schmerzhafte Empfindung wahrgenommen wird. Das Wärme- und Kälteempfinden kann mit einem Watteapplikator mit heißem Wasser und Ethylchloridspray beurteilt werden. Ein Druckalgesiometer kann ebenfalls verwendet werden, um bei jeder Messung einen standardisierten Druck auszuüben. Die verschiedenen Tests entsprechen den spezifischen Nervenfasern, die die einzelnen Empfindungen vermitteln.
Die Stromwahrnehmungsschwelle ist eine in der Forschung häufiger verwendete Technik, bei der die betroffenen Bereiche durch einen elektrischen Reiz stimuliert werden. Die Frequenz der Stimulation korreliert mit bestimmten Nervenfasern, und die Patienten sind in der Lage, ihre Schwellenreaktion auf steigende Stromstärken quantitativ zu erfassen. Diese Technik ermöglicht es dem Forscher, Nervenverletzungen quantitativ zu bewerten, wobei sich gezeigt hat, dass dies gut mit den Ergebnissen traditioneller klinischer neurosensorischer Tests korreliert.
Die gleichen Testverfahren können bei Patienten mit neuropathischen Schmerzen eingesetzt werden, um die Reaktion auf unterschiedliche Reize zu charakterisieren. Tests der Stufe A, bei denen sanftes Streicheln der Haut Schmerzen auslöst, werden Allodynie genannt. Mit Stufe-B-Tests wird festgestellt, ob der Patient an einer Hyperpathie leidet, die als anormale Schmerzreaktion mit verzögertem Einsetzen, zunehmender Intensität bei wiederholten Reizen und anhaltender Empfindung nach Aufhebung der Stimulation definiert ist. Mit Stufe-C-Tests wird festgestellt, ob eine Hyperalgesie oder eine erhöhte Empfindlichkeit vorliegt, die nicht proportional zur Stimulation ist. Bei Patienten mit Schmerzen können Lokalanästhesie-Blockaden eingesetzt werden, um festzustellen, ob es sich um eine periphere Verletzung handelt, indem ermittelt wird, ob sie wirksam zur Schmerzreduzierung oder -beseitigung beitragen.
Indikationen für die Mikrochirurgie des Trigeminusnervs
Eine neurosensorische Störung, die länger als drei Monate anhält, ist eine allgemein anerkannte Indikation für eine explorative Mikrochirurgie des Trigeminusnervs. Dieses Konzept wird sich jedoch in Zukunft wahrscheinlich ändern, wenn hochauflösende MRT-Untersuchungen einschließlich der Magnetresonanzneurographie zur Verfügung stehen, bei denen Nervenverletzungen direkt sichtbar gemacht werden können, so dass bei schweren oder vollständigen Verletzungen nicht mehr gewartet werden muss.
Indikationen für die Mikrochirurgie des Trigeminusnervs sind:
- Observierte Nervendurchtrennung
- Keine subjektive Gefühlsverbesserung für länger als 3 Monate
- Entwicklung von neu auftretenden Schmerzen in der betroffenen Region
- Das Vorhandensein eines Fremdkörpers
- Progressiv sich verschlechternde Hypoästhesie oder Dysästhesie
- Hypoästhesie, die für den Patienten unerträglich ist.
Das Vorhandensein eines Fremdkörpers, z. B. bei endodontischem Füllmaterial im Nervenkanal, ist eine Indikation für eine sofortige explorative mikrochirurgische Operation vor dem Auftreten neuropathischer Schmerzen.
Kontraindikationen für die trigeminale Mikrochirurgie sind unter anderem:
- Nachweis einer Verbesserung der sensorischen Funktion
- Hypoästhesie, die für den Patienten akzeptabel ist
- Ein medizinisch stark beeinträchtigter Patient
- Zentrale neuropathische Schmerzen
- Überlange Zeit seit der Verletzung
Studien haben eine signifikante Verbesserung der sensorischen Funktion nach mikrochirurgischer Behandlung des Trigeminusnervs sechs bis neun Monate nach der Verletzung gezeigt. Die Prognose verschlechtert sich jedoch im Allgemeinen im Laufe der Zeit.
Mikrochirurgie des Trigeminusnervs
Die grundlegenden chirurgischen Verfahren bei der Mikrochirurgie des peripheren Trigeminusnervs umfassen die Dekompression und Freilegung des Nervs, die Blutstillung, die Entfernung von Fremdmaterial im oder um den Nerv, die Resektion bis zum gesunden Nervengewebe und eine spannungsfreie Neurorrhaphie.
Der Zugang zum IAN kann entweder intraoral oder transzervikal über eine submandibuläre Inzision erfolgen. Der transorale Zugang wird am häufigsten verwendet, wobei der Nerv durch Dekortikierung der lateralen Kortikalis oder alternativ durch eine sagittale Spaltosteotomie des Unterkiefers freigelegt wird. Der letztere Ansatz bietet einen guten Zugang. Nach Abschluss der mikrochirurgischen Eingriffe muss jedoch die Okklusion wiederhergestellt werden, und es ist eine starre interne Fixierung für die Stabilität des Knochens und die Heilung erforderlich.
Der Nervus lingualis wird entweder durch eine paralinguale oder linguale gingivale Sulkusinzision in einer subperiostalen Ebene zugänglich gemacht. Die paralinguale Inzision wird mit einer stumpfen und scharfen Dissektion entlang des Mundbodens in der voraussichtlichen Nähe des Nervs abgeschlossen, um eine Freilegung zu ermöglichen. Zu den Vorteilen dieses Ansatzes gehört eine kleinere Inzision mit direkter Visualisierung des Nervs. Allerdings kann ein Nerv, der eine vollständige Verletzung erlitten hat, bei der Freilegung zu einer Retraktion der proximalen und distalen Segmente führen.
Die Inzision des lingualen Gingivasulkus erfordert eine seitliche Freilegung entlang des äußeren schrägen Kammes zur vollständigen Lappenmobilisierung und Anhebung des Lappens in einer subperiostalen Ebene. Sobald der Lappen angehoben ist, kann der Nerv durch das darüber liegende Periost sichtbar gemacht und stumpf aus dem Lappen herauspräpariert werden. Diese Technik erfordert eine größere Inzision als das paralinguale Schleimhautinzisionsdesign. Der proximale und distale Nerv wird jedoch während der chirurgischen Dissektion nicht zurückgezogen, und es ist meine bevorzugte Methode.
In allen Fällen der Mikrochirurgie des peripheren Trigeminusnervs sollte eine externe Neurolyse durchgeführt werden, um den Nerv freizulegen und von Narbengewebe, Fremdkörpern oder Einschränkungen des Gewebebettes zu befreien. Dadurch wird der Nerv freigelegt, was eine bessere Beurteilung der Verletzung für die endgültige Operationsplanung ermöglicht. Die Ablösung des Narbengewebes und die Freilegung eines intakten Nervs kann der einzige notwendige Eingriff sein, um eine Wiederherstellung der Empfindung zu ermöglichen. Die externe Neurolyse wird in der Regel unter einer gewissen Vergrößerung durchgeführt, um den Nerv zu beurteilen und eine eventuelle Pathologie, wie z. B. ein Neurom, zu isolieren.
Die interne Neurolyse ist ein weniger gebräuchliches Verfahren, das eingesetzt werden kann, wenn zusätzlich zu einer Einengung oder Kompression eine Nervenfibrose vorliegt. Diese Technik wird nicht von allen Chirurgen praktiziert, da durch das Verfahren selbst eine gewisse iatrogene Schädigung auftreten kann. Es wird ein Längsschnitt durch das Epineurium angelegt, um die inneren faszikulären Strukturen freizulegen und die Integrität des Nervs zu beurteilen.
Die Anbringung eines Längsschnitts entlang des Nervs wird als epifaszikuläre Epineurotomie bezeichnet, während die vollständige Entfernung des Epineuriums als epifaszikuläre Epineurektomie bezeichnet wird. Durch die Freilegung des Epineuriums kann sich der Nerv ausdehnen, was auf eine erfolgreiche interne Dekompression hindeutet. Wenn eine Fibrose beobachtet wird und kein lebensfähiges Nervengewebe vorhanden ist, sollte das betroffene Segment herausgeschnitten und der Nerv für eine Neurorrhaphie vorbereitet werden.
Die Vorbereitung des Nervs für eine Neurorrhaphie beginnt mit der Präparation der proximalen und distalen Nervensegmente bis hin zu gesundem Nervengewebe, das sich durch axoplasmatische Ausbuchtungen, punktförmige Blutungen und das Fehlen einer Fibrose auszeichnet (Abbildung 3). Abnormales Gewebe wird in kleinen Schritten entfernt, bis unter Vergrößerung normales Nervengewebe zu sehen ist. Die proximalen und distalen Nervenenden werden dann ausgerichtet und beurteilt, ob ein spannungsfreier Verschluss möglich ist.
Die Mobilisierung des IAN kann durch die distale und proximale Nervendissektion und die Opferung des Schneideastes verbessert werden, um eine Lateralisierung und Mobilisierung nach der Dekortikation des IAN von der Verletzungsstelle zu den Foramina mentales zu ermöglichen. Die Mobilisierung des Nervus lingualis kann durch eine weitere proximale und distale Dissektion maximiert werden. Die Neurorrhaphie bei Verletzungen des peripheren Trigeminusnervs kann auf der Ebene des Epineuriums oder des Perineuriums durchgeführt werden, obwohl sie am häufigsten auf der Ebene des Epineuriums abgeschlossen wird.
Klinisch gesehen gibt es keinen Unterschied in den Ergebnissen bei der Reparatur des sensorischen Nervs durch die epineurale Technik im Vergleich zur perineuralen Technik, obwohl das Potenzial für iatrogene Verletzungen besteht, wenn versucht wird, die Reparatur auf der Ebene der Faszikel durchzuführen. Ein Nahtdurchmesser von weniger als 7-0 aus einem nicht reaktiven Material wie Nylon wird gewählt, um die Proliferation von Narbengewebe und die Entzündungsreaktion zu minimieren.
Der kritischste Punkt bleibt die Spannung an der Neurorrhaphie-Stelle, die minimiert werden muss, um optimale Ergebnisse zu erzielen, da Spannung zu einer Einschränkung des Blutflusses und Ischämie des Nervs führen kann. Wenn eine spannungsfreie Reparatur nicht durch eine direkte Neurorrhaphie erreicht werden kann, kann die Conduit-unterstützte Reparaturtechnik eingesetzt werden. Diese Technik ermöglicht die Platzierung spannungsentlastender Nähte am Rand des Conduits.
Conduits erfüllen auch mehrere andere wichtige Funktionen bei der Nervenreparatur. Dazu gehören der Schutz der Neurorhaphie-Stellen, die Verhinderung einer Fehlausrichtung der Faszikel und die Verhinderung einer Vernarbung oder Bindung des Nervs während der Heilung. In der Vergangenheit wurden viele Conduit-Materialien beschrieben und verwendet, aber die meisten Chirurgen bevorzugen heute resorbierbare Kollagen- oder Schweinedünndarm-Submukosa-Conduits, die sich zu einer neuen, dem Epineurium ähnlichen Gewebeschicht umbilden. Unabhängig vom verwendeten Material unterstützen diese Conduits die Nervenregeneration, indem sie das Einwachsen von Kapillaren und die Diffusion von Wachstumsfaktoren an die Verletzungsstelle ermöglichen.
Ist die Lücke zwischen den Nervenenden zu groß für eine direkte Neurorrhaphie oder eine Conduit-unterstützte Reparatur, kann ein interpositionelles Nerventransplantat, das entweder autogen oder allogen sein kann, verwendet werden (Abbildung 4). Die Verfügbarkeit allogener Nerventransplantate hat die Möglichkeiten für die Patienten drastisch verändert, da sie die mit der Entnahme autogener Transplantate verbundene Morbidität eliminieren. Die Verwendung von Transplantaten ohne Spannung kann die Ergebnisse im Vergleich zu primären Reparaturen, die unter Spannung durchgeführt werden, sogar verbessern. Ich bevorzuge allogene Nerventransplantate, die leicht verfügbar sind und von den Patienten im Vergleich zur Entnahme autogener Transplantate akzeptiert werden.
Sensorische Re-Edukation
Sensorische Re-Edukation kann hilfreich sein, um den Patienten zu helfen, den Beginn ihrer sensorischen Erholung zu beschleunigen. Übungen zur sensorischen Umerziehung, die mit täglicher Massage und Stimulation des betroffenen Bereichs in Verbindung mit der Verabreichung von Vitamin B12 durchgeführt werden, führen zu einer schnelleren funktionellen sensorischen Erholung (FSR) als bei Patienten, die diese Maßnahmen nicht anwenden. Das bedeutet nicht, dass das Endergebnis anders ist, sondern nur, dass die FSR schneller erreicht werden kann.
Das Ziel der sensorischen Umerziehung ist es, die peripheren Rezeptoren zu stimulieren, so dass das zentrale Nervensystem mit der Verarbeitung dieses sensorischen Inputs beginnen kann. Ich empfehle allen Patienten postoperativ ein sensorisches Umerziehungstraining und Vitamin B12.
Ergebnisse der Mikrochirurgie des Trigeminusnervs
Die meisten Ergebnisdaten für die mikrochirurgische Reparatur von Verletzungen des peripheren Trigeminusnervs beruhen auf Fallberichten und Serien. In der Vergangenheit gab es keine Standardisierung bei der Quantifizierung der Ergebnisse von Nervenverletzungen bis zur Einführung der Medical Research Council Scale (MRCS). Mit diesem Instrument werden die klinischen sensorischen Ergebnisse standardisiert und quantifiziert, was für Vergleiche zwischen Studien nützlich ist.
Zu den Faktoren, die mit erfolgreichen sensorischen Ergebnissen bei mikrochirurgischen Eingriffen in Verbindung gebracht werden, gehören die Zeit zwischen Verletzung und Operation, das Fehlen präoperativer neuropathischer Schmerzen, das Fehlen von Fremdkörpern um den Nerv, eine spannungsfreie primäre Reparatur und die Verwendung von Conduit-gestützter Reparatur oder Nerventransplantaten, wenn eine spannungsfreie Reparatur nicht möglich ist.
Die Patienten müssen über realistische Ergebniserwartungen hinsichtlich des Zeitrahmens bis zur Genesung und des endgültigen Empfindungsniveaus, das auf der Grundlage der präoperativen Variablen erreicht werden kann, beraten werden. Die Mikrochirurgie des Trigeminusnervs hat sich als wirksame Methode zur Wiederherstellung der Empfindung nach Verletzungen des peripheren Trigeminusnervs erwiesen.
Zukunftsperspektiven und Schlussfolgerungen
Die Mikrochirurgie des Trigeminusnervs hat sich als wirksame chirurgische Behandlung bei der Behandlung von Verletzungen des peripheren Trigeminusnervs erwiesen. Neben der Verfügbarkeit von Conduits und allogenen Nerventransplantaten stehen Mikrochirurgen zunehmend auch andere Hilfsmittel zur Verfügung, z. B. plättchenreiches Plasma, das die Wundheilung durch die Freisetzung von Wachstumsfaktoren und anderen bioaktiven Substanzen fördert, die die Wundheilung einleiten. Aus Fettgewebe gewonnene Stammzellen sind ein weiteres Hilfsmittel, das die Nervenregeneration fördern kann. Diese neuen Materialien und Techniken werden sich weiterentwickeln und in Zukunft wahrscheinlich zu einer verbesserten sensorischen Regeneration beitragen.
Bibliographie
Behnia H, Kheradvar A, Shabrohbi M. Anatomic Study of the Lingual Nerve in the Third Molar Region. J Oral Maxillofac Surg. 58:649-651; 2000.
Dessouky R, Xi Y, Zuniga J, Chhabra A. Role of MR Neurography for the Diagnosis of Peripheral Trigeminal Nerve Injuries in Patients with Prior Molar Tooth Extraction. Am J Neuroradiolo. 39:162-169: 2018.
Devine M, Modgill O, Renton T. Mandibular Division Trigeminal Nerve Injuries Following Primary Endodontic Treatment. A case series. Australian Endodontic J. 43:56-65; 2017.
Dodson TB und Kaban LB. Empfehlungen für das Management von Trigeminusnervendefekten auf der Grundlage einer kritischen Bewertung der Literatur. J Oral Maxillofac Surg. 55:1380-1386; 1997.
Lampert RC, Nesbitt TR, Chuang SK, Ziccardi VB. Management von endodontischen Verletzungen des N. alveolaris inferior. Quintessence Int. 47:581-587; 2016.
Meyer RA und Bagheri SC. Klinische Bewertung von Verletzungen des peripheren Trigeminusnervs. Atlas Oral Maxillofac Surg Clin N Am. 19:15-33; 2011.
Miloro M, Halkias LE, Slone HW, et al. Assessment of the Lingual Nerve in the Third Molar Region Using Magnetic Resonance Imaging. J Oral Maxillofac Surg. 55:134-137; 1997.
Nizam SA und Ziccardi VB. Trigeminal Nerve Injuries: Vermeidung und Management von iatrogenen Verletzungen. Oral Maxillofac Surg Cl N Am. 27:411-424; 2015.
Pogrel MA. Die Ergebnisse der Mikroneurochirurgie des Nervus alveolaris inferior und des Nervus lingualis. J Oral Maxillofac Surg. 60:485-489; 2002.
Pogrel MA, Jergensen R, Burgon E, Hulme D. Long-Term Outcome of Trigeminal Nerve Injuries Related to Dental Treatment. J Oral Maxillofac Surg. 69:2284-2288; 2011.
Pogrel MA und Thamby S. Permanent Nerve Involvement Resulting from Inferior Alveolar Nerve Blocks. JADA. 131:901-907; 2000.
Pogrel MA, Bryan J, Regezi J. Nerve Damage Associated with Inferior Alveolar Nerve Blocks. JADA. 126:1150-1155; 1995.
Shanti RM, Khan J, Eliav E, Ziccardi VB. Gibt es eine Rolle für eine Kollagenleitung und entzündungshemmende Mittel bei der Behandlung von partiellen peripheren Nervenverletzungen. J Oral Maxillofac Surg. 71:1119-1125, 2013.
Wilson MT, Chuang SK, Ziccardi, VB. Lingual Nerve Microsurgery Outcomes using Two Different Conduits: A retrospective cohort study. J Oral Maxillofac Surgery. 75:609-615; 2017.
Yampolsky A, Ziccardi VB, Chuang SK. Efficacy of Acellular Nerve Allografts in Trigeminusnerv Reconstruction. J Oral Maxillofac Surgery. 75:2230-2234; 2017.
Yilmaz Z, Ucer C, Scher E, Suzuki J, Renton T. A Survey of the Opinion and Experience of UK Dentists: Part 2: Risk of Assessment Strategies and the Management of Iatrogenic Trigeminal Nerve Injuries Related to Dental Implant Surgery. Implant Dent. 26:256-262; 2017.
Ziccardi VB and Assael LA. Mechanisms of Trigeminal Nerve Injuries. Atlas Oral Maxillofac Surg Clin N Am. 9:1-11; 2001.
Ziccardi VB, Hullett J, Eliav E, Gomes J. Physical Neurosensory Testing versus Current Perception Threshold Assessment in Trigeminal Nerve Injuries Related to Dental Treatment: Eine retrospektive Studie. Quintessence Int. 40:603-609; 2009.
Ziccardi VB. Mikrochirurgische Techniken zur Reparatur der unteren Alveolar- und Lingualnerven. Atlas Oral Maxillofac Surg Clin N Am. 19:79-90; 2011.
Dr. Ziccardi ist Professor, Vorsitzender und Leiter der Abteilung für Mund-, Kiefer- und Gesichtschirurgie an der Rutgers University School of Dental Medicine. Sie erreichen ihn unter (973) 972-7462 oder Diese E-Mail-Adresse ist vor Spambots geschützt! Sie müssen JavaScript aktivieren, damit Sie sie sehen können.
Bekanntgabe: Dr. Ziccardi ist Berater bei Axogen, Alachua, Florida.
Das 90-Tage-Fenster: Verletzungen des Trigeminusnervs und die Bedeutung einer sofortigen Überweisung
Rutgers-Forscher erforscht genetische Ursachen der Trigeminusneuralgie
Behandlung behandelt Trigeminusneuralgie ohne Nebenwirkungen