US Pharm. 2016;41(7):26-29.
Der Winter ist vorbei, das schöne Wetter ist da und die Sonne kommt endlich raus! Das bedeutet Strandausflüge, Schwimmen im Pool und rote, heiße Haut, die sich schmerzhaft anfühlen kann. Fast jeder hat schon einmal die Schmerzen eines Sonnenbrands erlebt. Trotz der zunehmenden Anwendung von Schutzmaßnahmen wird geschätzt, dass mindestens die Hälfte aller Erwachsenen in den Vereinigten Staaten jedes Jahr einen Sonnenbrand erleidet, und fast zwei Drittel von ihnen erleiden mehr als einen Vorfall im selben Jahr.1,2
Hautkrebs
Sonnenbrände bringen ein erhöhtes Risiko mit sich, an Hautkrebs zu erkranken, der häufigsten Krebsart in den USA. Bei den meisten dieser Krebsarten handelt es sich um Nicht-Melanom-Hautkrebs wie Basal- und Plattenepithelkarzinome, doch besteht auch ein Melanomrisiko. Sonnenbrände in jedem Alter sind mit einem erhöhten Hautkrebsrisiko verbunden, aber je mehr Sonnenbrände eine Person hat, desto größer ist das Risiko; bei fünf oder mehr blasenbildenden Sonnenbränden zwischen 15 und 20 Jahren steigt das Risiko einer Person, an Nicht-Melanom-Hautkrebs zu erkranken, um 68 % und das Melanom um 80 %.3,4
Hautkrebs ist ein wichtiges Anliegen der öffentlichen Gesundheit. Die Aufklärungsarbeit konzentriert sich auf den Schutz vor ultravioletter (UV-)Strahlung und die Verwendung von Sonnenschutzmitteln und anderen Sonnenschutzmaßnahmen. Als einer der am leichtesten zugänglichen Gesundheitsdienstleister spielen Apotheker eine wichtige Rolle, wenn es darum geht, den Patienten die Bedeutung des Sonnenschutzes, insbesondere von Sonnenschutzmitteln und deren ordnungsgemäßer Verwendung, nahezubringen.
UV-Strahlung
Sonnenlicht ist ein kontinuierliches Spektrum elektromagnetischer Strahlung, das in drei Haupttypen unterteilt wird: UV-, sichtbare und Infrarotstrahlung.5 UV-Strahlung wird am stärksten mit Lichtalterung und Hautkrebs in Verbindung gebracht.5 Sie wird in UVA, UVB und UVC unterteilt. Die Sonnenstrahlung, die die Erdoberfläche erreicht, besteht zu 95 % aus UVA- und zu 5 % aus UVB-Strahlen. UVC-Strahlen besitzen die höchste Energie, werden jedoch vollständig von der Ozonschicht absorbiert.5,6 Sowohl UVA- als auch UVB-Strahlung können schädliche Auswirkungen auf die Haut haben und direkte Zellschäden sowie Veränderungen der Immunfunktion verursachen. UV-Strahlung kann zu Sonnenbrand, Bräunung, Lichtalterung und Hautkarzinomen führen.5,6
Die Menge der UV-Strahlung, die die Erdoberfläche erreicht, hängt von verschiedenen Faktoren ab. Die UVB-Strahlung ist im Sommer intensiver als im Winter und ist zwischen 10 und 16 Uhr am stärksten. Menschen, die näher am Äquator leben, sind einer erhöhten UV-Strahlung ausgesetzt. Nebel, Dunst und Schadstoffe können die UV-Strahlung um 10 bis 90 % verringern, während Schnee, Sand und Metall bis zu 90 % der UV-Strahlung reflektieren können.5,6
Sonnenschutzmittel
Eine Möglichkeit, sich vor den schädlichen Auswirkungen der Sonne zu schützen, ist die Verwendung von Sonnenschutzmitteln. Diese Produkte absorbieren, streuen und/oder reflektieren die UV-Strahlung, um Schäden durch die schädlichen UV-Strahlen der Sonne zu verhindern. Sonnenschutzmittel lassen sich in zwei Kategorien einteilen: physikalische und chemische. Physikalische Sonnenschutzmittel enthalten anorganische Verbindungen, die die UV-Strahlen reflektieren und streuen, während chemische Sonnenschutzmittel organische Verbindungen enthalten, die die Strahlen absorbieren und so verhindern, dass sie die Haut schädigen.7
Neben der Art des Sonnenschutzmittels gibt es viele weitere Faktoren, die bei der Auswahl oder Empfehlung eines Sonnenschutzmittels für Patienten zu berücksichtigen sind. Dazu gehören der Lichtschutzfaktor (LSF), die Art der Abdeckung und die Wasserbeständigkeit des Produkts. Zu den Begriffen, die nicht mehr zur Beschreibung von Sonnenschutzmitteln verwendet werden, gehören „Sofortschutz“, „Ganztagsschutz“ und „Sunblock“.8
SPF Essentials
Die Wirksamkeit eines Sonnenschutzmittels wird durch seinen Lichtschutzfaktor angegeben. Viele Menschen denken, dass der Lichtschutzfaktor eines Sonnenschutzmittels mit der Dauer der UV-Belastung zusammenhängt, so dass sie sich doppelt so lange in der Sonne aufhalten können. Das stimmt nicht, denn diese Zahl gibt die Menge an UVB-Strahlung an, die erforderlich ist, um auf geschützter Haut einen Sonnenbrand zu verursachen, im Vergleich zu ungeschützter Haut.8,9
Es gibt noch andere Faktoren, die sich auf die Menge der Sonnenenergie auswirken. Die Intensität der UVB-Strahlung spielt eine Rolle bei der Bestimmung der Menge; Tageszeit, geografischer Standort und Wetterbedingungen beeinflussen die Intensität der UVB-Strahlung.9 In der Mittagszeit braucht man im Allgemeinen weniger Zeit, um der gleichen Menge an Strahlung ausgesetzt zu sein, als am frühen Morgen oder späten Nachmittag. Weitere Faktoren sind der Hauttyp, die Menge des aufgetragenen Sonnenschutzmittels und die Häufigkeit des erneuten Auftragens.9 Daher ist der LSF ein relatives Maß und ein guter Vergleich dafür, wie gut ein Sonnenschutzmittel vor Sonnenbrand schützt; ein Produkt mit LSF 30 bietet einen besseren Schutz als ein Produkt mit LSF 10.
Es ist wichtig zu wissen, dass eine Verdopplung des LSF nicht den doppelten Schutz bietet. Ein Sonnenschutzmittel mit LSF 15 filtert etwa 93 % der UVB-Strahlen, während ein Produkt mit LSF 30 etwa 97 % filtert.10 Eine Erhöhung des LSF auf 50 bietet einen zusätzlichen Schutz von 1 %, so dass 98 % der UVB-Strahlen blockiert werden.10 Derzeit gibt es keine wissenschaftlichen Daten, die die Verwendung eines Produkts mit einem höheren LSF als 50 unterstützen.8,11
Breitenspektrum
Der LSF eines Sonnenschutzmittels gibt nur an, inwieweit es UVB-Strahlen blockiert; eine zu starke Exposition führt zu einem Sonnenbrand. Da UVA-Strahlen keinen Sonnenbrand verursachen, lässt sich der wirksame Schutz nicht durch den Lichtschutzfaktor bestimmen. Der Begriff Breitspektrum bezeichnet Sonnenschutzmittel, die sowohl UVA- als auch UVB-Strahlen blockieren. Diese Produkte müssen das Breitspektrum-Testverfahren der FDA bestehen und einen Lichtschutzfaktor (LSF) von mindestens 15 aufweisen, wenn sie behaupten, das Risiko von Hautkrebs und vorzeitiger Hautalterung zu verringern.8 Wenn sie einen LSF mit einem Wert <15 haben, können sie nur behaupten, Sonnenbrand zu verhindern.8
Wasserbeständigkeit
Wenn ein Sonnenschutzmittel mit Wasser in Berührung kommt, verringert sich seine Wirksamkeit. Wer schwimmt oder im Freien aktiv ist, braucht ein Sonnenschutzmittel, das ihn während dieser Zeit schützt. Die Begriffe „wasserfest“ und „schweißfest“ werden nicht mehr zur Beschreibung von Sonnenschutzmitteln verwendet. Auf der Grundlage von Standardtests wird der Begriff „wasserfest“ verwendet, um diejenigen Sonnenschutzmittel zu beschreiben, die auch nach 40 Minuten im Wasser noch den angegebenen Lichtschutzfaktor aufweisen. Als „sehr wasserfest“ werden Sonnenschutzmittel bezeichnet, die auch nach 80 Minuten Schwimmen oder starkem Schwitzen noch wirksam sind.8,12 Sonnenschutzmittel sollten nach 40 bis 80 Minuten nach dem Schwimmen oder Schwitzen oder unmittelbar nach dem Abtrocknen mit dem Handtuch erneut aufgetragen werden.
Produktauswahl
Es gibt derzeit 17 von der FDA zugelassene Sonnenschutzmittelwirkstoffe (TABELLE 1). Wenn Sie Ihren Patienten bei der Auswahl eines geeigneten Produkts helfen, sollten Sie den Lichtschutzfaktor, die Breitbandabdeckung, die Wasserbeständigkeit, die Empfindlichkeit der Haut und kosmetische Aspekte berücksichtigen. Für einen maximalen Schutz empfiehlt die American Academy of Dermatology (AAD) die Verwendung eines Sonnenschutzmittels mit einem LSF von mindestens 30, das ein breites Spektrum aufweist und wasserfest ist.11 Cremes eignen sich am besten für trockene Haut und die Anwendung im Gesicht, während Gele für behaarte Bereiche geeignet sind.11
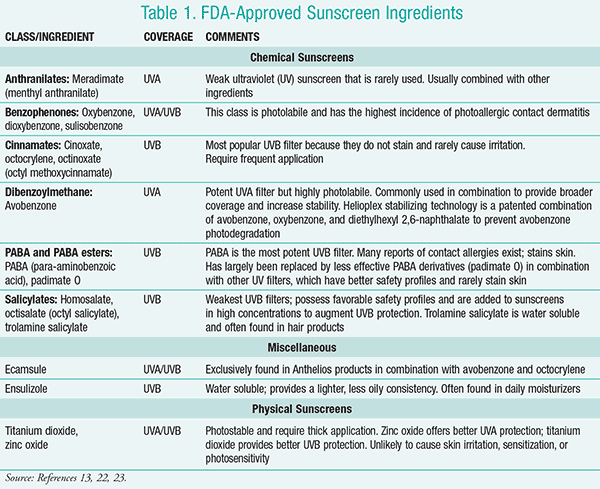
Nachteilige Hautreaktionen sind selten und hauptsächlich subjektiv, wobei Stechen und Brennen die am häufigsten berichteten Beschwerden sind.13 PABA (Para-Aminobenzoesäure) und Oxybenzon sind die Inhaltsstoffe, die am häufigsten mit Kontaktdermatitis in Verbindung gebracht werden. Avobenzon, Sulisobenzon, Octinoxat und Padimat O werden seltener mit Kontaktdermatitis in Verbindung gebracht, und da Salicylate, Ecamsule und physikalische Sonnenschutzmittel nicht in das Stratum corneum eindringen, ist Lichtempfindlichkeit eher selten.13 Patienten mit prädisponierten Hauterkrankungen wie Ekzemen und Photodermatosen sollten entsprechend beraten werden.
Angemessene Verwendung von Sonnenschutzmitteln
Sonnenschutzmittel sollten bei allen Kindern und Erwachsenen im Alter von ≥6 Monaten verwendet werden. Die AAD empfiehlt die tägliche, ganzjährige Verwendung von Sonnenschutzmitteln unabhängig von Alter und Hauttyp. Studien haben gezeigt, dass die regelmäßige Verwendung von Sonnenschutzmitteln zu einer Verringerung bestimmter Hautkrankheiten und Krebserkrankungen führt.5,14,15 Für Kinder im Alter von <6 Monaten empfiehlt die American Academy of Pediatrics, die Sonne zu meiden und angemessene Kleidung zu tragen. Wenn dies nicht möglich ist, können die Eltern eine kleine Menge eines wasserfesten Breitband-Sonnenschutzmittels mit einem Lichtschutzfaktor von mindestens 15 auf kleine Stellen auftragen.16
Trotz dieses Wissens schützen sich viele nicht ausreichend vor UV-Strahlen, vor allem Jugendliche und jüngere Erwachsene (18-29 Jahre).1,17-19 In einer Studie mit 10.000 Jugendlichen gaben 83 % an, in einem Sommer mindestens einen Sonnenbrand gehabt zu haben, und 36 % berichteten, drei oder mehr gehabt zu haben; nur ein Drittel der Befragten gab an, vor ihrem schwersten Brand Sonnenschutzmittel verwendet zu haben.18
Nicht nur, dass die Menschen kein Sonnenschutzmittel verwenden, diejenigen, die es verwenden, tragen es auch nicht richtig auf. Viele tragen das Sonnenschutzmittel zu dünn und zu selten auf.17 Das mag daran liegen, dass die meisten Menschen die Terminologie auf dem Etikett des Sonnenschutzmittels nicht verstehen und/oder falsche Vorstellungen über wichtige Fakten in Bezug auf die Verwendung von Sonnenschutzmitteln haben.20,21 Man braucht einen halben Liter Sonnenschutzmittel oder genug, um ein Schnapsglas zu füllen, um die exponierten Körperstellen angemessen zu bedecken; die meisten Menschen tragen nur 25 bis 50 % dieser Menge auf.11,17 Die Menge sollte an die Körpergröße angepasst werden. Sie sollte großzügig und gleichmäßig aufgetragen werden. Achten Sie darauf, dass die Patienten auch ihr Gesicht, ihre Kopfhaut (wenn sie wenig Haare haben), ihre Lippen, Ohren, Nase, ihren Hals, ihre Handrücken und ihre Fußsohlen mit Sonnenschutzmittel eincremen. Das Sonnenschutzmittel sollte mindestens 15 Minuten vor der Sonnenexposition aufgetragen werden, damit es Zeit hat, sich mit der Haut zu verbinden. Damit die Wirkung erhalten bleibt, muss der Sonnenschutz häufig aufgetragen werden, idealerweise alle 2 Stunden oder nach dem Schwimmen oder starkem Schwitzen.
Neben der Verwendung von Sonnenschutzmitteln ist es wichtig, die Patienten an andere Schutzmaßnahmen zu erinnern (siehe Patienteninformation).
Schlussfolgerung
Die Verwendung von Sonnenschutzmitteln ist ein wichtiger Bestandteil des Sonnenschutzes. Bei regelmäßiger und sachgemäßer Anwendung sinkt das Risiko für verschiedene Hautkomplikationen und Krebserkrankungen, die durch die UV-Strahlung verursacht werden. Mit dem Sonnenschutz muss schon in jungen Jahren begonnen werden; etwa 25 % der lebenslangen Sonnenexposition findet vor dem 18. Lebensjahr statt.6 Apotheker müssen ihre Patienten weiterhin über die angemessene Verwendung von Sonnenschutzmitteln aufklären und dabei auf die richtige Menge und die Notwendigkeit des häufigen Auftragens hinweisen. Darüber hinaus müssen die Patienten daran erinnert werden, dass sie sich nicht allein auf die Verwendung von Sonnenschutzmitteln verlassen dürfen. Für einen maximalen Schutz sind andere Sonnenschutzmaßnahmen erforderlich.
PATIENTENINFORMATION

Was ist Sonnenschutz?
Sonnenschutzmittel sind Produkte, die nach dem Auftragen UV-Strahlung absorbieren, streuen und/oder reflektieren, um Schäden durch die schädlichen UV-Strahlen der Sonne zu verhindern.
Wer braucht Sonnenschutz?
Alle Personen über 6 Monate, auch diejenigen, die nur in geschlossenen Räumen arbeiten, sollten täglich Sonnenschutzmittel verwenden. Säuglinge unter 6 Monaten sollten sich nicht der Sonne aussetzen; stellen Sie ihnen Schatten und Schutzkleidung zur Verfügung, wenn sie dem Sonnenlicht ausgesetzt sind. Ihre Haut reagiert sehr empfindlich auf Sonnenlicht und die in Sonnenschutzmitteln enthaltenen Chemikalien.
Was ist der Lichtschutzfaktor?
SPF ist auch als Sonnenschutzfaktor bekannt. Er ist ein Maß dafür, wie wirksam ein Sonnenschutzmittel einen Sonnenbrand verhindert. Im Allgemeinen gilt: Je höher die Zahl, desto besser der Schutz. Es gibt jedoch keinen Beweis dafür, dass Produkte mit einem LSF >50 besser sind.
Welche Art von Sonnenschutzmittel sollte ich verwenden?
Wählen Sie immer ein Sonnenschutzmittel, das ein breites Spektrum aufweist und wasserfest ist, mit einem LSF von mindestens 30.
Wie viel Sonnenschutzmittel sollte ich verwenden?
– Tragen Sie täglich mindestens 1 Unze (oder genug, um ein Schnapsglas zu füllen) Sonnenschutzmittel auf, 15 bis 30 Minuten bevor Sie sich dem Sonnenlicht aussetzen.
– Tragen Sie das Sonnenschutzmittel alle 2 Stunden erneut auf, oder früher, wenn Sie geschwommen sind oder geschwitzt haben. Es ist besser, zu viel Sonnenschutzmittel aufzutragen als zu wenig.
– Vergessen Sie nicht, Sonnenschutzmittel auf Ihre Lippen aufzutragen – verwenden Sie einen Lippenbalsam mit einem Lichtschutzfaktor von mindestens 30. Denken Sie auch daran, Sonnencreme auf Gesicht, Kopfhaut (wenn Sie wenig Haare haben), Ohren, Nase, Hals, Handrücken und Fußrücken aufzutragen.
Wie sollte ich meine Sonnencreme aufbewahren?
Sonnencreme sollte an einem kühlen, trockenen Ort aufbewahrt werden. Sie behält ihre ursprüngliche Stärke für etwa 3 Jahre, aber unsachgemäße Lagerung kann das Produkt verderben. Wenn Sie Veränderungen in Farbe und Konsistenz feststellen oder das Verfallsdatum überschritten ist, sollten Sie die Sonnencreme entsorgen.
Wie kann ich mich sonst noch vor der Sonne schützen?
– Setzen Sie sich zwischen 10 und 16 Uhr möglichst wenig der Sonne aus. In dieser Zeit ist die Sonneneinstrahlung am stärksten.
– Tragen Sie Sonnenschutzkleidung, einschließlich breitkrempiger Hüte und UV-blockierender Sonnenbrillen.
– Seien Sie vorsichtig in der Nähe von Wasser, Sand und Schnee. Diese Oberflächen können UV-Strahlen reflektieren.
– Benutzen Sie keine Sonnenbänke.
Müssen Menschen mit dunkler Haut Sonnenschutzmittel verwenden?
Personen aller Hauttypen müssen wegen des Risikos von Augen- und Hautschäden vorsichtig mit der Sonneneinstrahlung sein. Menschen mit dunklerem Teint vertragen vielleicht mehr UV-Strahlen, ohne sich zu verbrennen, aber das bedeutet nicht, dass sie keinen Sonnenschutz verwenden sollten. Das Risiko, an Hautkrebs zu erkranken, besteht immer noch!
1. Centers for Disease Control and Prevention (CDC). Sonnenbrand und Sonnenschutzverhalten bei Erwachsenen im Alter von 18-29 Jahren – Vereinigte Staaten, 2000-2010. MMWR Morb Mortal Wkly Rep. 2012;61(18):317-322.
2. CDC. Sonnenbrandprävalenz unter Erwachsenen-Vereinigte Staaten, 1999, 2003 und 2004. MMWR Morb Mortal Wkly Rep. 2007;56(21):524-528.
3. Wu S, Han J, Laden F, Qureshi AA. Langzeit-Ultraviolettfluss, andere potenzielle Risikofaktoren und Hautkrebsrisiko: eine Kohortenstudie. Cancer Epidemiol Biomarkers Prev. 2014;23(6):1080-1089.
4. Holman DM, Berkowitz Z, Guy GP, et al. The association between demographic and behavioral characteristics and sunburn among U.S. adults-National Health Interview Survey, 2010. Prev Med. 2014;63:6-12.
5. Narayanan DL, Saladi RN, Fox JL. Ultraviolette Strahlung und Hautkrebs. Int J Dermatol. 2010;49(9):978-986.
6. Balk SJ; Council on Environmental Health; Section on Dermatology. Ultraviolette Strahlung: eine Gefahr für Kinder und Jugendliche. Pediatrics. 2011;127(3):e791-e817.
7. Jou PC, Feldman RJ, Tomecki KJ. UV-Schutz und Sonnenschutzmittel: Was man den Patienten sagen sollte. Cleve Clin J Med. 2012;79(6):427-436.
8. FDA. Questions and Answers: FDA announces new requirements for over-the-counter (OTC) sunscreen products marketed in the U.S. June 23, 2011. www.fda.gov/Drugs/ResourcesForYou/Consumers/BuyingUsingMedicineSafely/UnderstandingOver-the-CounterMedicines/ucm258468.htm. Accessed June 6, 2016.
9. FDA. Sunburn protection factor (SPF). www.fda.gov/aboutfda/centersoffices/officeofmedicalproductsandtobacco/cder/ucm106351.htm. Accessed June 6, 2016.
10. Oaklander M. Dies ist der einzige Sonnenschutzartikel, den Sie lesen müssen. Time. June 17, 2015. http://time.com/3924609/sunscreen-spf-uva-uvb/. Accessed June 6, 2016.
11. American Academy of Dermatology. Sunscreen FAQs. www.aad.org/media/stats/prevention-and-care/sunscreen-faqs. Zugriff am 6. Juni 2016.
12. FDA. Kennzeichnung und Wirksamkeitsprüfung: Sonnenschutzmittel für den frei verkäuflichen menschlichen Gebrauch – Leitfaden für kleine Unternehmen. December 2012. www.fda.gov/Drugs/GuidanceComplianceRegulatoryInformation/Guidances/ucm330694.htm. Accessed June 6, 2016.
13. Sambandan DR, Ratner D. Sunscreens: an overview and update. J Am Acad Dermatol. 2011;64(4):748-758.
14. Lautenschlager S, Wulf HC, Pittelkow MR. Photoprotection. Lancet. 2007;370(9586):528-537.
15. Green AC, Williams GM, Logan V, Strutton GM. Weniger Melanome nach regelmäßiger Anwendung von Sonnenschutzmitteln: randomisierte Studie zur Nachbeobachtung. J Clin Oncol. 2011;29(3):257-263.
16. American Academy of Pediatrics. Sun and water safety tips. May 3, 2016. www.aap.org/en-us/about-the-aap/aap-press-room/news-features-and-safety-tips/pages/sun-and-water-safety-tips.aspx. Accessed June 6, 2016.
17. Neale R, Williams G, Green A. Application patterns among participants randomized to daily sunscreen use in a skin cancer prevention trial. Arch Dermatol. 2002;138(10):1319-1325.
18. Geller AC, Oliveria SA, Bishop M, et al. Study of health outcomes in school children: key challenges and lessons learned from the Framingham Schools‘ Natural History of Nevi Study. J Sch Health. 2007;77(6):312-318.
19. Buller DB, Cokkinides V, Hall HI, et al. Prevalence of sunburn, sun protection, and indoor tanning behaviors among Americans: review from national surveys and case studies of 3 states. J Am Acad Dermatol. 2011;65(5):S114.e1-S114.e11.
20. Wang SQ, Dusza SW. Assessment of sunscreen knowledge: a pilot survey. Br J Dermatol. 2009;161(suppl 3):28-32.
21. Kong BY, Sheu SL, Kundu RV. Assessment of consumer knowledge of new sunscreen labels. JAMA Dermatol. 2015;151(9):1028-1030.
22. FDA. Code of Federal Regulations Title 21. Part 352. Sunscreen drug products for over-the-counter human use. April 1, 2015. www.accessdata.fda.gov/scripts/cdrh/cfdocs/cfCFR/CFRSearch.cfm?CFRPart=352&showFR=1. Accessed June 6, 2016.
23. Baron ED, Kirkland EB, Domingo DS. Advances in photoprotection. Dermatol Nurs. 2008;20(4):265-273.