Os corpos estranhos de superfície ocular são uma forma de trauma ocular frequentemente encontrada, que representam cerca de 40% de todos os traumas oculares e são responsáveis por quase 2% de todas as visitas às urgências.1 Os pacientes geralmente apresentam à clínica uma história muito clara de serem atingidos no olho com material estranho, mas ocasionalmente não têm outra história que não seja a de irritação de início recente. O material pode ser metálico, vidro, pedra ou orgânico e, até certo ponto, o tipo deve ajudar a determinar o curso do tratamento. Embora os pacientes frequentemente apresentem desconforto grave, o nível de morbidade visto como resultado de lesão de corpo estranho é tipicamente leve.
Embora o diagnóstico real de um corpo estranho na córnea seja geralmente fácil de chegar, o tratamento dessas lesões garante mais do que uma resposta apressada. Como em qualquer lesão ocular, considerações diagnósticas e terapêuticas com corpos estranhos da córnea devem incluir o diagnóstico da natureza precisa da lesão, a avaliação da sua capacidade de tratar a lesão na fase aguda sem piorar o curso e, dada a natureza do corpo estranho, antecipar e tratar qualquer sequela a longo prazo.
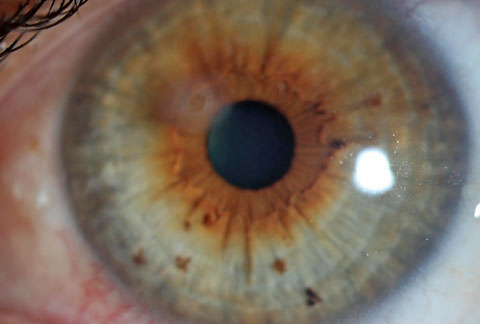
Este paciente foi encaminhado para avaliação da cicatriz causada por um corpo estranho e remoção do anel enferrujado. Clique na imagem para ampliá-la.
Identificando o(s)culpado(s)
Prior simplesmente remover o agente ofensor, é importante avaliar cuidadosamente o estado geral do olho, a natureza do corpo estranho e a profundidade da lesão. Características específicas do paciente e do material têm o potencial de aumentar o risco de complicações e devem moldar o curso do tratamento a curto e longo prazo.
É fácil ser varrido na emoção de identificar um problema e oferecer um tratamento; entretanto, antes que um corpo estranho seja removido e o caso seja fechado, o olho envolvido precisa ser cuidadosamente avaliado para garantir que não existam corpos estranhos secundários na superfície ocular e que não haja sinais de um corpo estranho intra-ocular retido. Os médicos devem avaliar cuidadosamente o segmento anterior e examinar a córnea, bem como a bulbar e a conjuntiva palpebral com e sem corantes fluorescentes, o que destacará áreas de ruptura epitelial. A avaliação da córnea deve descartar quaisquer lacerações sutis de plena espessura (que, no caso de pequenos corpos estranhos, podem ser auto-vedantes devido ao calor de uma lesão penetrante). Iris e anomalias pupilares, mesmo uma íris de pico sutil, também indicam um possível corpo estranho intra-ocular retido e deve provocar gonioscopia (após a remoção de corpos estranhos e o globo estar relativamente patente com uma câmara anterior formada e pressão intra-ocular normal).
Embora a câmara anterior tenha frequentemente uma irite traumática sutil, se esta irite permanecer crônica após a remoção do material, este é um forte indicador de material intra-ocular retido, o que leva a um exame mais atento. Qualquer perturbação no cristalino ou cápsula resultará no desenvolvimento quase imediato e significativo da catarata, indicando também a penetração intra-ocular e avaliação orientadora. Se esses indicadores de material intra-ocular existirem, o paciente deve ser dilatado na visita inicial.
O clínico também precisa estar ciente da história oftálmica anterior do paciente. A cirurgia anterior da córnea, particularmente o LASIK, pode ter impacto no prognóstico ao lidar com um corpo estranho que tenha penetrado na interface do retalho. Problemas com o crescimento epitelial podem se desenvolver neste cenário. Os pacientes com queratoplastia também precisam ser sinalizados, pois a ruptura da interface pode ocorrer com a remoção agressiva, particularmente em transplantes relativamente frescos. Estes pacientes estão em maior risco de superinfecções resistentes a drogas.
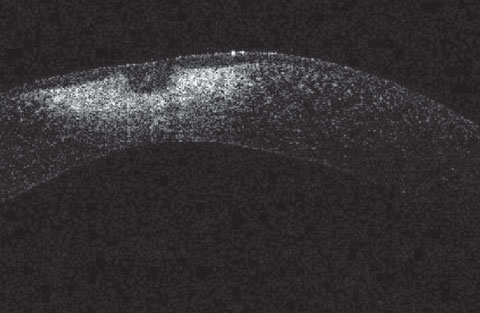
Esta OCT corneana do paciente da primeira imagem mostra cicatrizes corneanas significativas muito profundas para PTK. Este caso destaca como o uso agressivo de uma escova Alger para remoção de ferrugem pode levar a cicatrizes significativas na córnea.
Natureza do corpo estranho
A maquilhagem do corpo estranho está mais tipicamente relacionada com a história específica no momento da lesão. Históricos de soldagem e moagem produzirão corpos estranhos metálicos, ferramentas de choque produzirão objetos de pedra/cerâmica ou metálicos e lesões no paisagismo (muitas vezes causadas por cortadores de fio) envolverão material orgânico ou de pedra (embora o material de pedra nestes casos deva ser tratado de forma similar ao material orgânico, já que pertence ao risco de infecção).
Finalmente, tarântulas de animais de estimação, embora pouco frequentemente encontradas, são uma fonte bem descrita de corpos estranhos na superfície ocular, uma vez que os pêlos das suas pernas podem periodicamente acabar na superfície ocular quando um paciente que manuseou recentemente o seu animal de estimação esfregou os seus olhos. Essas fibras são farpadas e podem se incrustar facilmente na córnea, bem como na conjuntiva.
Como com qualquer corpo estranho, considerações primárias de material incluem a formação de ferrugem corneana com material ferroso metálico, risco de infecção com material orgânico ou risco de contaminação com material fúngico ou espécies de bactérias atípicas quando o material é de uma fonte ambiental pouco clara.
Os clínicos devem avaliar cuidadosamente a profundidade do corpo estranho antes da remoção, pois vidro, cerâmica ou pedra profundos não precisam ser removidos se não tiverem impacto na visão, e material metálico ou orgânico muito profundo deve provavelmente ser encaminhado a um especialista devido ao risco de penetração e cicatrizes avançadas.
Embora possa parecer simples avaliar a profundidade, em muitos casos pode ser difícil demarcar claramente o nível de penetração; assim, é necessário um exame atento com uma fina secção óptica. Em casos pouco claros, a OCT corneana pode demonstrar claramente as zonas de penetração.
A profundidade da lesão também deve ser considerada antes da utilização de uma escova de Alger nos anéis de ferrugem da córnea. As rebarbas de escova de Alger são amplamente relatadas como tendo uma embreagem sensível à pressão que impedirá o mecanismo de penetrar na membrana do Bowman; entretanto, se o próprio corpo estranho estiver penetrando na membrana do Bowman, não há mais uma resistência efetiva para iniciar a parada, o que pode levar a cicatrizes largas se usado de forma agressiva.
Em casos de lesões penetrantes, você deve estabilizar o globo e, em seguida, encaminhar para avaliação especializada.
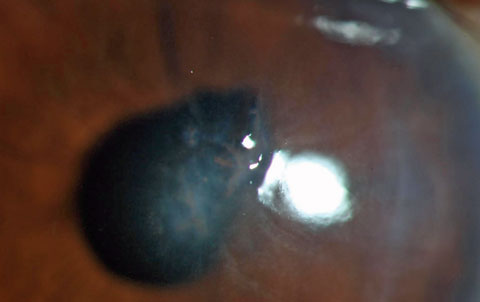
>Deep stromal retido corpo estranho de um cortador de ervas daninhas de fio. Observe a distorção da pupila, indicando que a lesão estava penetrando e destacando o potencial para um corpo estranho intra-ocular retido. Dada a natureza da lesão, existe um risco significativo de ceratite microbiana ou endoftalmite.
A lesão aguda
Barrando um corpo estranho penetrante ou inerte/depósito, o material deve ser removido com o paciente sob anestesia tópica na clínica. Com boa cooperação do paciente, isto é possível sem espéculo de tampa, mas quando o blefaroespasmo é intenso, os clínicos devem usar um espéculo. Em casos muito superficiais, o material pode muitas vezes ser simplesmente removido com um aplicador de ponta de algodão. Em casos mais profundos, são necessários meios mais invasivos.
Dependente da preferência do médico, há uma série de dispositivos aceitáveis para a remoção de um corpo estranho da córnea: batata de golfe, pinça de joalheiro, sonda magnética ou agulhas de calibre pequeno. Todos os instrumentos devem ser estéreis. O objetivo é a remoção total do material e de quaisquer pequenas partículas deixadas para trás após a remoção do corpo estranho primário. No entanto, a ruptura do estroma levará a cicatrizes, e as rupturas amplas aqui devem ser limitadas quando não forem necessárias.
Um corpo estranho contendo ferro irá causar deposição de ferrugem na córnea adjacente logo após o contato com a superfície ocular. O mecanismo provavelmente envolve a resposta imunológica a um corpo estranho ferroso, em oposição à simples inoculação e difusão, e não está relacionado ao estado térmico do corpo estranho.2
Independentemente da origem fisiológica precisa dos anéis de ferrugem da córnea, sua presença frequentemente induzirá inflamação e retardará a cicatrização e resultará em necrose localizada do estroma, em oposição às inúmeras outras formas de depósitos de ferro que ocorrem dentro da córnea, como as linhas Hudson-Stahli, Stocker lines e Fleicher rings. Estes devem ser geralmente removidos o mais completamente possível quando encontrados.3,4 Como na remoção do corpo estranho em si, a remoção do anel de ferrugem pode ser realizada com vários dispositivos diferentes, sendo o mais popular entre eles uma agulha de calibre pequeno e uma rebarba oftálmica. Estudos clínicos mostram uma remoção mais uniforme e completa da ferrugem com broca em comparação com a remoção manual com uma agulha, e também facilita uma cicatrização mais rápida; entretanto, um modelo animal de remoção do anel de ferrugem mostrou uma tendência para cicatrizes mais profundas quando a broca foi usada.1,5 Novamente, embora a remoção da ferrugem corneana ajude a facilitar uma resposta rápida de cicatrização, a aplicação generalizada do estroma da broca pode levar a cicatrizes significativas. A remoção de todo o material de ferrugem em várias visitas, uma vez que mais material de ferrugem periférica pode migrar superficialmente, pode ser preferível quando o anel é grande e profundo e algum material não é facilmente removido. Durante este período, a ferrugem que não impede a cicatrização da córnea pode ser deixada no lugar.6
Após a remoção do corpo estranho e qualquer anel de ferrugem ter sido realizada, o paciente deve ser tratado de forma semelhante aos pacientes com uma abrasão da córnea. Os antibióticos tópicos devem ser aplicados em todos os casos. Enquanto os antimicrobianos oftálmicos genéricos são aceitáveis em casos sem história, naqueles com história preocupante deve ser prescrita uma nova geração de fluoroquinolona. Nestes casos, geralmente prefiro Vigamox (moxifloxacina 0,5%, Alcon) devido à sua falta de conservante. Embora os clínicos devam estar cientes do risco de infecção fúngica e ampliar os intervalos de acompanhamento e o curso total de acompanhamento no estabelecimento de corpos estranhos de alto risco, o tratamento com um antifúngico profilático não é justificado na maioria dos casos.
Para conforto, a cicloplegia pode ser útil e a dosagem limitada com AINEs tópicos oftálmicos também pode reduzir a dor, embora essas gotas possam ocasionalmente levar a problemas de cura da córnea. Uma lente de contacto com ligadura também pode ser usada até ao fechamento do defeito epitelial. Uma terapia mais avançada com tecido amniótico pode ser usada, mas não é necessária na maioria dos casos. Um corticosteróide (sozinho ou como uma combinação de antibióticos esteróides tópicos) geralmente não deve ser usado em casos de corpo estranho orgânico da córnea (mesmo com irite traumática) até que o epitélio tenha cicatrizado devido ao risco de potencializar uma infecção grave. Nos casos em que a cicatrização que limita a visão é uma preocupação, o tecido amniótico pode ser aplicado, pois pode ajudar a mitigar o risco de cicatrização superficial até certo grau. O acompanhamento deve ocorrer pouco depois para assegurar a cura adequada e permitir a remoção de uma ligadura de lentes de contacto macias quando usadas.
Pós-Trauma Considerações
As considerações de acompanhamento de corpos estranhos da córnea também devem envolver o tratamento de quaisquer sequelas que possam surgir. Para permitir o diagnóstico oportuno das complicações, além do acompanhamento um a dois dias após a lesão, os clínicos devem acompanhar aproximadamente uma semana depois, embora estas recomendações possam variar de caso para caso. Os problemas que se desenvolvem dias e meses após a lesão original podem ser tão comuns como um olho mal cicatrizado ou tão significativos como a ceratite microbiana. Ocasionalmente, um corpo estranho e sua remoção podem deixar uma cicatriz visualmente significativa, que deve ser avaliada pela sua capacidade de ser removida.
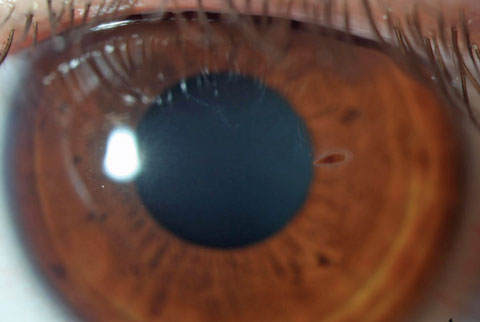
Plant seed corneal foreign body carries increased risk of microbial fungal keratitis. Clique na imagem para ampliá-la.
>
O que pode correr mal?
Por vezes, pacientes com remoção de corpos estranhos apresentam no seguimento complicações, tais como:
Não cicatrização da ferida. Em quase todos os casos, defeitos epiteliais de corpos estranhos da córnea cicatrizam rapidamente e sem complicações, uma vez que o corpo estranho e qualquer anel de ferrugem foi removido. A não cicatrização ocorre mais tipicamente quando um depósito de ferrugem corneana não é removido suficientemente, e resulta em uma área de necrose. Neste ponto, uma escova de Alger ou agulha de pequeno calibre removerá mais facilmente a ferrugem corneana residual em comparação com a visita inicial. Qualquer tecido necrótico, que também retarda a epitelização, também deve ser desbridado. Se você não tem certeza se está lidando com tecido necrótico ou um infiltrado, que pode parecer semelhante (embora se comportem de maneira bem diferente quando o tecido necrótico desbridado mecanicamente é geralmente mais suave e mais facilmente desbridado do que um infiltrado), cultivar o material em um esfregaço pré-embalado seria apropriado. Nos casos em que não há necrose ou ferrugem corneana remanescente, a neurotrofia, exposição ou doença superficial ocular grave pode ser o culpado, pois cada uma delas pode retardar a cicatrização e deve ser cuidadosamente avaliada e tratada. Embora não sejam necessários na maioria dos casos de corpos estranhos da córnea, em qualquer defeito não cicatrizante da córnea, uma membrana amniótica sem sutura é uma ótima opção para acelerar as coisas. A antibioticoterapia contínua com doses eficazes é necessária enquanto persistir um defeito epitelial.
Infecção. O trauma não cirúrgico da superfície ocular é o maior fator de risco para a ceratite infecciosa nos países em desenvolvimento e também é responsável por uma proporção significativa de casos nos Estados Unidos. A infecção fúngica tem uma associação bem conhecida com o trauma córneo de matéria vegetal, mas outras etiologias infecciosas, como as micobactérias não tuberculosas, Nocardia e Acanthameoba, estão todas amplamente distribuídas pelo ambiente e estão associadas a traumas externos. As lesões de corpos estranhos de fontes suspeitas devem ser acompanhadas de perto durante um período mais longo e provavelmente devem ser tratadas com antibióticos mais fortes do que os do material mais limpo. Infiltrados que se desenvolvem a partir de locais de traumas externos precisam ser cultivados e tratados agressivamente, ou encaminhados a um especialista, pois em muitos desses casos você está lidando com um organismo atípico.
Erosão corneana recorrente (RCE). Esta é uma entidade clínica frequentemente encontrada que está frequentemente associada a trauma, na maioria dos casos uma laceração superficial do epitélio corneano e da membrana de Bowman por uma unha. Dada a etiologia traumática compartilhada, uma lesão do corpo estranho da córnea pode parecer uma fonte provável para que a ECE se desenvolva. A realidade, entretanto, é que corpos estranhos raramente causam esta condição. A razão para esta diferença tem a ver com a profundidade da lesão e a fisiopatologia da EAC. Qualquer lesão que remova o epitélio mas não impacte a membrana do Bowman irá curar sem problemas. Qualquer lesão que remova o epitélio e perturbe irregularmente a membrana do Bowman, mas que não perturbe o estroma, tem maior chance de levar à RCE, pois os complexos de ancoragem epiteliais são perturbados nesses casos. Entretanto, qualquer lesão que perturbe irregularmente o epitélio, a membrana de Bowman e o estroma tem uma baixa taxa de RCE devido à cicatrização associada à ativação de queratócitos (que ocorre em casos de trauma do estroma). Isto leva ao fortalecimento da adesão epitelial-estroma e a um baixo risco de ERE. Na maioria dos casos, corpos estranhos da córnea penetram até o estroma, portanto, há muito pouca associação com a ERE.

Um pequeno pedaço de vidro retido está presente no estroma médio. O material está fora do eixo visual e inerte e por isso pode ser deixado sozinho.
Cicatrizes pós-traumáticas
Cicatrização ocorre em todos os casos de lesão do estroma e algum grau da mesma deve ser esperado após a remoção do corpo estranho. Em muitos casos de pequena lesão focal, esta cicatrização não impacta a visão em grau significativo, mesmo quando o eixo visual está envolvido. Ocasionalmente, porém, com uma lesão grande e generalizada (como ocorre com vidro estilhaçado) ou lesão profunda do corpo estranho, a cicatrização do estroma pode ser significativa e a consequente perturbação da visão pode ocorrer. Nesses casos, as opções cirúrgicas podem ser consideradas. Para qualquer cirurgia, é melhor fazer o paciente esperar um mínimo de seis meses após a lesão para permitir que o olho cicatrize completamente. Se a visão ou as medidas queratométricas mudarem significativamente durante esse período, o paciente deve esperar mais seis meses; para qualquer correção cirúrgica, é importante ter uma córnea relativamente estável. Uma vez estabilizada a córnea, as opções cirúrgicas a considerar incluem: transplante de córnea; queratoplastia penetrante (PK) ou queratoplastia lamelar anterior profunda (DALK) para cicatrizes profundas da córnea central; ou queratoplastia fototerapêutica (PTK) para cicatrização anterior do estroma.
Embora o transplante para uma cicatriz de corpo estranho seja incomum, a PTK é frequentemente utilizada nesta capacidade. A PTK usa o laser excimer para remover tecido corneano e pode tratar com bastante eficácia a opacidade superficial ou mesmo zonas de astigmatismo corneano irregular, ambas fontes frequentes de perda de visão de cicatrizes corneanas. Na maioria dos casos, como no PRK tradicional, o centro cirúrgico não remove tecido além de um leito de estroma residual de 300µm a 350µm e, portanto, as cicatrizes precisam ser anteriores. Além disso, como o procedimento resulta na remoção de tecido da córnea, ocorre um efeito achatamento, que reduz a miopia ou aumenta a hipermetropia, uma característica que pode ser útil em alguns casos e um inconveniente em outros. Os tratamentos antihipermetropia podem ser usados quando esta mudança não é desejável, mas os tratamentos com laser hiperópico não são tão precisos ou eficazes a longo prazo como os tratamentos miópicos.
Deve-se também notar que qualquer aplicação de excimer para astigmatismo irregular secundário a uma cicatriz tem resultados menos precisos e o aconselhamento apropriado do paciente sobre o objectivo do procedimento (reduzir, mas talvez não eliminar, a irregularidade) é crucial. Como parte do trabalho para estes pacientes, uma sobre-refração do esferocilador de gás rígido para diagnóstico (RGP) pode ser útil para determinar a quantidade de visão reduzida da irregularidade corneana (que o RGP corrigirá) ou opacidade (que o RGP não corrigirá) e pode ajudar a orientar a tomada de decisão cirúrgica.
Para cicatrizes profundas ou de plena espessura, PK e DALK podem ser opções a considerar. Dado o custo da cirurgia, tempo de recuperação, risco de complicação e ponto final de refração incerto, PK e DALK devem ser reservados para cicatrizes visualmente significativas que não podem ser corretas com um RGP.
Dada a frequência com que ocorrem lesões de corpos estranhos na córnea, a maioria dos casos de ODs são bem versados no seu tratamento, embora se não estiver habituado a realizar manipulações manuais ao olho, ou se não tiver tratado de um destes casos a tempo, alguns aspectos mais subtis dos seus cuidados podem ser negligenciados. Como no tratamento de qualquer lesão ocular aguda, é importante estar atento tanto às considerações agudas (material, profundidade, grau de comprometimento do tecido ocular) quanto às crônicas (potencial de cicatrização, infecção e má cicatrização) antes de iniciar o tratamento para garantir melhores resultados e expectativas apropriadas do paciente.
Dr. Bronner é um optometrista freqüentador do Pacific Cataract Laser Institute em Kennewick, Wash.
1. Bowes Hamill M. Lesão Mecânica. In: Krachmer JH, Mannis MJ, Holland EJ. eds. Córnea. 2ª ed. St. Louis: Mosby;2004:749-76.
2. Dilly N. O que é um Anel de Ferrugem. Cornea. 2012;31:1355-7
3. Jauamanne DGR, Bell RWD. Lesões de corpo estranho não penetrantes na córnea: fatores que afetam o atraso na reabilitação dos pacientes. Journal of Accident and Emergency Medicine. 1994;11:195-7.
4. Brown N, Clemett R, Grey R. Remoção de ferrugem da córnea por broca elétrica. Br J Ophthalmol. 1975;59: 586-9.
5. Sigurdsson H, Hanna I, Lockwood AJ, Longstaff S. Remoção de anéis de ferrugem, comparando furadeira elétrica e agulha hipodérmica. Olho. 1987;1:430-2.
6. Liston RL, Olson RJ, Mamalis N. Uma comparação dos métodos de remoção de anéis de ferrugem num modelo de coelho: agulha hipodérmica de calibre pequeno versus furadeira elétrica. Anais de Oftalmologia. 1991;23:24-7.
7. Rapuano C, Luchs JI, Kim T. Trauma do Segmento Anterior. In: Segmento Anterior; Os Requisitos em Oftalmologia. Mosby;2000:115-118.