
De toenemende prevalentie van obesitas leidt tot meer aandacht voor de rol ervan bij het bevorderen van hart- en vaatziekten. Schattingen van de leeftijdsgecorrigeerde prevalentie van obesitas en ernstige obesitas zijn tussen 2001-2004 en 2013-2016 significant toegenomen onder volwassenen, maar niet onder kinderen en adolescenten in de VS.1,2 In de periode 2013-2016 had 38,9 procent van de volwassenen obesitas en 7,6 procent ernstige obesitas.2 De prevalentieschattingen voor obesitas en ernstige obesitas bij kinderen en adolescenten waren in die periode respectievelijk 17,8 procent en 5,8 procent.2
De Obesity Medicine Association definieert obesitas als een chronische, recidiverende, multifactoriële, neurobehaviorale ziekte, waarbij een toename van lichaamsvet vetweefseldisfunctie en abnormale fysieke krachten van de vetmassa bevordert, wat resulteert in nadelige metabole, biomechanische en psychosociale gevolgen voor de gezondheid.3
Verhoogd risico op hart- en vaatziekten
Obesitas is consequent in verband gebracht met een verhoogd risico op metabole ziekten en hart- en vaatziekten. “Een toename van het lichaamsvet kan rechtstreeks bijdragen tot hartziekten door atriumvergroting, ventriculaire vergroting en atherosclerose,” zegt Harold Bays, MD, FACC. Verder draagt een toename van het lichaamsvet indirect bij aan hartaandoeningen, “door de bevordering van slaapapneu, trombo-embolische aandoeningen en het ontstaan of verergeren van stofwisselingsziekten die belangrijke risicofactoren zijn voor hart- en vaatziekten, waaronder dyslipidemie, diabetes type 2, hoge bloeddruk en het metabool syndroom”, aldus Bays.
In de Cardiovascular Risk in Young Finns Study toonden herhaalde metingen van de lengte en het gewicht van de deelnemers tussen 1980 en 2011 aan dat trajecten van verslechterende of aanhoudende obesitas geassocieerd waren met een verhoogd risico op hart- en vaatziekten op volwassen leeftijd.4 Deelnemers die hun verhoogde body mass index (BMI) uit hun kindertijd terugbrachten tot normale niveaus hadden een vergelijkbaar risico op dyslipidemie en hypertensie in vergelijking met degenen die nooit obesitas of overgewicht hadden. Een andere studie toonde aan dat een toename van de BMI tussen de leeftijd van zeven jaar en de vroege volwassenheid geassocieerd was met een verhoogd risico op diabetes type 2.5
“… een verhoogd lichaamsvet draagt indirect bij aan hart- en vaatziekten, door de bevordering van slaapapneu, trombo-embolische aandoeningen en het ontstaan of verergeren van metabole ziekten die belangrijke risicofactoren zijn voor hart- en vaatziekten, waaronder dyslipidemie, diabetes type 2, hoge bloeddruk en het metabool syndroom.” – Harold Bays, MD, FACC
Een longitudinale cohortstudie van 67.278 deelnemers, van wie de helft met obesitas, ontdekte dat degenen met obesitas significant meer kans hadden op hypertensie en diabetes. Gedurende acht jaar follow-up was obesitas sterk geassocieerd met een nieuwe diagnose van atriumfibrilleren na controle voor leeftijd, geslacht, hypertensie en diabetes.6 Vanaf 2015 was een verhoogde BMI wereldwijd verantwoordelijk voor vier miljoen sterfgevallen.7 Uit een analyse van gegevens van 3.310 patiënten in de TOPCAT-studie bleek dat het risico op sterfte door alle oorzaken significant hoger was bij patiënten met hartfalen met behouden ejectiefractie (HFpEF) met abdominale obesitas dan bij patiënten zonder abdominale obesitas.8
Pathogenese van obesitas
De etiologie van obesitas is multifactorieel. Tot de bijdragen aan de pathogenese behoren genetische, milieu-, sociaal-culturele, fysiologische, medische, gedrags- en epigenetische factoren.
- Er zijn meer dan 140 genetische chromosomale regio’s geïdentificeerd die verband houden met obesitas. Genen die verband houden met BMI en algemene adipositas komen sterk tot expressie in het centrale zenuwstelsel.7
- Van genen voor obesitas wordt gedacht dat ze werkzaam zijn binnen de hypothalamische homeostatische regulator van de energiebalans en binnen neurale circuits die verband houden met op beloning gebaseerde besluitvorming, leren en geheugen, uitgestelde discontering en ruimtelijke oriëntatie.7
- Epigenetisch verhoogd risico op obesitas bij volwassenen kan ook worden doorgegeven aan toekomstige generaties.7
- Andere factoren zijn verstoorde slaap, mentale stress, neurologische disfunctie, virale infecties en ontstekingen.3
- Interacties tussen de oorzakelijke factoren kunnen leiden tot overmatige gewichtstoename en obesitas.7
Microbiota in de darm spelen ook een rol bij het bevorderen van verhoogde adipositas. Pro-inflammatoire signalering als reactie op bacteriële lipopolysaccharide kan neurobehaviorale hersencentra beïnvloeden en de adipocytenfunctie nadelig beïnvloeden, wat leidt tot adiposopathie en een verhoogd risico op metabole ziekten.3
Obesitas Algoritme3
Comprehensive evaluation
- Medical, physical activity, and nutrition history including eating patterns, weight loss attempts, and a food and beverage diary
- Physical exam, including height, weight, blood pressure, body composition analysis, waist measurement
- Assess for presence of obesity, adiposopathy and fat mass disease: BMI, percentage lichaamsvet, tailleomtrek, Edmonton Obesity Staging System
- Adipositas-relevante bloedonderzoeken, waaronder nuchtere bloedglucose, hemoglobine A1c, nuchtere lipidengehalten en leverenzymen
- Algemeen en geïndividualiseerd laboratoriumonderzoek
- Individuele diagnostische onderzoeken, inclusief onderzoek naar lichaamssamenstelling, beeldvorming, slaap en stofwisseling
Behandelingsprincipes
- Behandelen van adipocyten- en vetweefseldisfunctie, waarmee adiposopathie wordt behandeld
- Overmatig lichaamsvet behandelen, waarmee vetmassaziekte wordt behandeld
- De behandeling van ziekten die te wijten zijn aan een verhoogd lichaamsvet en de nadelige metabolische en biomechanische gevolgen daarvan kan de gezondheid van de patiënt en de kwaliteit van leven verbeteren, lichaamsgewicht en lichaamssamenstelling
Individuele behandelingsplannen
- Beheersen van secundaire en bijdragende oorzaken van adiposopathie en vetmassaziekte
- Beheersen van gelijktijdige medicatie die het lichaamsgewicht kan veranderen
- Voedingstherapie: Gebruik calorierestrictie, koolhydraatrestrictie, food journaling, zeer caloriearme dieetprogramma’s
- Fysieke activiteit: Geef bewegingsvoorschrift, gebruik stappentellers, verminder sedentaire tijd, aanvankelijk doel van 150 minuten per week van matige intensiteit fysieke activiteit
- Counseling: Elimineer vooringenomenheid en stigma van de zorgverlener, identificeer zelfsabotage, ontwikkel sterke ondersteuning, behandel stressmanagement, slaapoptimalisatie, andere psychologische ondersteuning indien nodig
- Pharmacotherapie: Gebruik als onderdeel van uitgebreid programma
- Bariatrische chirurgie indien nodig
- Overweeg verwijzing naar obesitasgeneeskundige
Adiposopathie
Adiposopathie verwijst naar de pathogene vergroting van vetcellen en vetweefsel die resulteert in anatomische en functionele afwijkingen, wat leidt tot metabole ziekten en een verhoogd risico op hart- en vaatziekten. “Gezien het feit dat vetweefsel niet minder potentieel heeft voor ziekte dan enig ander lichaamsorgaan, is de term adiposopathie bedoeld om de pathologie van het vetweefselorgaan te identificeren die vergelijkbaar is met de ‘opathieën’ van andere lichaamsorganen,” zegt Bays. Specifiek wordt adiposopathie gedefinieerd als adipocyten- en vetweefseldisfunctie veroorzaakt door een positieve caloriebalans en een sedentaire levensstijl bij genetisch en ecologisch vatbare personen.9
Anatomische manifestaties van adiposopathie omvatten:
- Adipocytenhypertrofie
- Toename van viscerale, pericardiale, perivasculaire en andere periorganaire adipositas
- Groei van vetweefsel voorbij de vasculaire toevoer bij ischemie, celdood en ontsteking
- Intoename van immuuncellen in vetweefsel
- Ectopische vetafzettingen in andere organen9
Pathofysiologische manifestaties van adiposopathie omvatten:
- Linkse adipogenese
- Pathologische adipocytenorganeldisfunctie
- Verhoogde circulerende vrije vetzuren
- Pathogene endocriene en immuunreacties van vetweefsel
- Pathogene interactie met andere organen9
Deze anatomische en pathofysiologische veranderingen resulteren in diverse klinische manifestaties, waaronder hoge bloedglucose, insulineresistentie, hypertensie, adiposopathische dyslipidemie, het metabool syndroom, atherosclerose en een groot aantal andere pathologieën. In zijn overzicht van adiposopathische veranderingen die optreden bij een verhoogd lichaamsvet, schreef Bays: “Een klinische toepassing van Ockham’s scheermes suggereert adiposopathie als de primaire oorzaak van de meeste gevallen van metabole ziekten zoals hoge glucosespiegels, hoge bloeddruk en dyslipidemie, evenals de meeste gevallen van hart- en vaatziekten. “9
Obesitas en ontsteking in hart- en vaatziekten
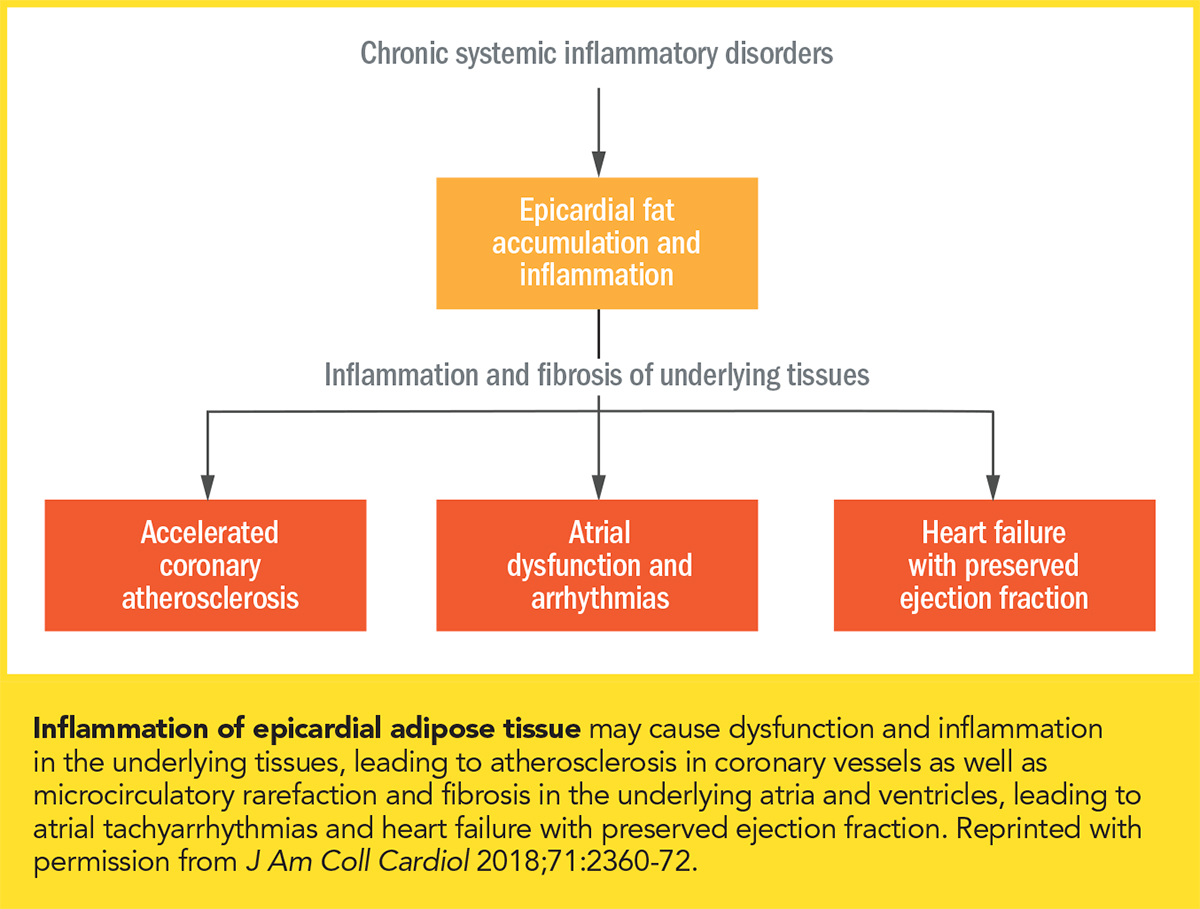 Klik op de afbeelding voor een grotere weergave.
Klik op de afbeelding voor een grotere weergave. Obesitas bevordert systemische ontsteking, en ontsteking kan adipogenese aanjagen. Chronische systemische ontsteking, samen met verhoogde accumulatie van epicardiaal vetweefsel is waargenomen bij mensen met obesitas.10 “De meeste cardiologen zijn bekend met het ‘inside to in’ model van atherosclerose, waarbij atherogene lipoproteïnen in de circulatie vast komen te zitten in het subendothelium en een ontstekingsreactie opwekken die atheromateuze plaque bevordert,” zegt Bays. “Het wordt steeds meer erkend dat het adiposopathische ‘zieke vet’ rond het hart ook ontstekingsreacties kan overbrengen die hartziekten bevorderen. Dit wordt ook wel het ‘outside to in’-model van atherosclerose genoemd.”
Systemische ontsteking bevordert de expressie van een pro-inflammatoir fenotype in epicardiaal vet, met name het vetweefsel rond de kransslagaders. Chronische ontsteking en accumulatie van epicardiaal vet is sterk geassocieerd met de aanwezigheid, ernst en progressie van coronaire hartziekte, onafhankelijk van viscerale adipositas.10 Normale epicardiale adipocyten zijn vergelijkbaar met adipocyten van bruin vetweefsel, die vetzuren verbranden en aangrenzende weefsels voeden. Zij scheiden adiponectine af, dat ontsteking en fibrose in de kransslagaders en het myocard minimaliseert. Epicardiaal vet bij zwaarlijvige mensen is daarentegen vatbaarder voor lipolyse, wat leidt tot het vrijkomen van vetzuren en reactieve ontsteking. Bij obesitas is de adiponectine secretie uit epicardiaal vet verminderd en komen proinflammatoire adipokines vrij, die infiltratie van macrofagen, vernietiging van microvasculaire systemen en activering van fibrotische pathways bevorderen (figuur).10
De meest voorkomende myocardaandoening bij mensen met obesitas is HFpEF, gekenmerkt door ventriculaire fibrose en verminderde distensibiliteit, samen met een bescheiden verhoogd cardiaal volume, relatief lage natriuretische peptidenspiegels en een verminderde nierfunctie. Zelfs bescheiden volume overbelasting leidt tot cardiale overvulling en onevenredige toename van de cardiale vullingsdruk.10
 Klik op de afbeelding voor een grotere weergave.
Klik op de afbeelding voor een grotere weergave. Metabolisch gezonde obesitas
Metabolisch gezonde obesitas (MHO) verwijst naar obesitas zonder de aanwezigheid van het metabool syndroom. Mensen met MHO hebben doorgaans een intermediair niveau van viscerale adipositas en cardiovasculair risico tussen mensen met een normaal gewicht en mensen met obesitas.11 Studies hebben echter aangetoond dat ten minste de helft van de deelnemers met MHO op baseline verandert in metabolisch ongezonde obesitas met een verhoogd risico op hart- en vaatziekten.11,12
“Rapporten van patiënten die metabolisch gezond zijn, maar met obesitas, zijn sterk afhankelijk van hoe gezond wordt gedefinieerd. Met meer strikte definities, is het zeldzaam om zulke individuen te vinden. In deze zeldzame gevallen transformeert de toevoeging van tijd vaak de ogenschijnlijk ‘gezonde’ patiënt met obesitas in een patiënt die uiteindelijk de complicaties van obesitas tot uiting brengt, en dus ongezond wordt.”
In de Nurses’ Health Study veranderde 84 procent van 3.027 vrouwen met MHO bij aanvang in ongezonde fenotypen na 20 jaar follow-up.12 De MESA-studie meldde dat 48 procent van de deelnemers met MHO het metabool syndroom en een verhoogd risico op hart- en vaatziekten ontwikkelde tijdens een mediane follow-up van 12,2 jaar.
“Rapporten van patiënten die metabolisch gezond zijn, maar met obesitas, zijn sterk afhankelijk van hoe gezond wordt gedefinieerd. Met meer strikte definities, is het zeldzaam om zulke individuen te vinden,” zegt Bays. “In deze zeldzame gevallen verandert de toevoeging van tijd vaak de ogenschijnlijk ‘gezonde’ patiënt met obesitas in een patiënt die uiteindelijk de complicaties van obesitas tot uiting brengt, en dus ongezond wordt,” voegt hij eraan toe. “Het concept van de obesitasparadox is niet langer zo paradoxaal wanneer de functionaliteit van vetweefsel centraal staat, in tegenstelling tot de hoeveelheid vetweefsel. De mate waarin vet functioneel of disfunctioneel is (vanuit een endocrien en immuun standpunt) is wat het pathogene potentieel van toegenomen lichaamsvet helpt bepalen. Dit is waarom het concept van adiposopathie of ‘ziek vet’ zo belangrijk is,” legt Bays uit.
Management
Help Your Patients Move More
 Klik op de afbeelding voor een grotere weergave.
Klik op de afbeelding voor een grotere weergave. Moedig uw patiënten aan om een plan te maken om meer te bewegen. Stel voor dat ze drie manieren bedenken om op een meer natuurlijke manier tijd te besteden aan staan of bewegen. Bijvoorbeeld:
- Opteer voor een pauze om te stretchen en te bewegen in plaats van een snack of koffiepauze
- Loop rond of doe beenheffingen tijdens het volgende conferentiegesprek
- Bandjes en/of handgewichten in de buurt van de tv houden en reclames gebruiken als een hint om op te staan en te bewegen
- Ergens na elk uur een alarm instellen en uit de stoel komen op het werk en thuis (sommige fitnessapparaten kunnen worden geprogrammeerd om dit te doen, ook)
Stuur uw patiënten naar CardioSmart.org voor meer tips over het verhogen van de fysieke activiteit. Download de infografiek die u hier ziet ter ondersteuning van uw gesprekken met uw patiënten. Hang het op de muur van het kantoor om uw patiënten te wijzen op het belang van actief zijn – en om op te staan en te bewegen!
Afvallen wordt aanbevolen voor alle patiënten met overgewicht of obesitas en comorbide aandoeningen zoals prediabetes, diabetes, hypertensie en dyslipidemie.6 “Erkenning van het pathogene potentieel van vetweefsel kan een duidelijker motivering opleveren voor het aanbevelen van gewichtsreductie aan patiënten met overgewicht. Met andere woorden, bespreken hoe gewichtstoename vet ‘ziek’ maakt en hoe het verliezen van lichaamsgewicht vet ‘gezonder’ maakt, kan productiever blijken dan het bespreken van de afzonderlijke diagnostische componenten die het metabool syndroom definiëren,” zegt Bays.
De doelen voor het beheer van volwassenen met overgewicht of obesitas zijn het verbeteren van de gezondheid, de kwaliteit van leven, en het lichaamsgewicht en de samenstelling.3 Vanwege de heterogeniteit van de etiologie en pathofysiologie van obesitas, varieert de respons op behandeling tussen patiënten. De snelheid van het initiële gewichtsverlies is de meest consistente factor die het succes van het gewichtsverlies op lange termijn voorspelt.7 Een initiële gewichtsdoelstelling van 5-10 procent over zes maanden wordt aanbevolen, met de nadruk op veranderingen in het dieet, meer lichaamsbeweging en gedragsverandering door een multidisciplinair team. Aanvullende interventies zijn onder meer medicijnen voor gewichtsverlies, medische hulpmiddelen en bariatrische chirurgie.7
Er zijn aanwijzingen dat toegevoegde suiker en bepaalde voedingsmiddelen die verzadigde vetten bevatten, het risico op cardiometabole ziekten verhogen door metabolische mechanismen die niet alleen worden bemiddeld door een positieve energiebalans en vettoename. Bepaalde voedingspatronen of -bestanddelen lijken de “energie-instroom” of de “energieopslag als vet” te verhogen door mechanismen die niet alleen worden verklaard door hun specifieke calorische bijdrage aan de “energie-instroom”-zijde van de energiebalans.13
Een voldoende hoeveelheid meervoudig onverzadigde vetten in de voeding, met een overeenkomstige afname van verzadigde vetten, leidt tot een aanzienlijke verlaging van de bloedlipiden. Vervanging van verzadigde vetzuren door n-6 vetzuren wordt in verband gebracht met een lager risico op hart- en vaatziekten; vervanging door geraffineerde koolhydraten heeft een neutraal of ongunstig effect.13 Consumptie van fructose, high-fructose corn syrup of sucrose leidt tot een grotere toename van risicofactoren voor cardiometabole ziekten dan isocalorische hoeveelheden zetmeel.13
Bariatrische chirurgie vermindert lichaamsvet, inclusief epicardiaal vet, vermindert ontstekingen en verbetert de functie van adipocyten en vetweefsel, wat leidt tot verlaagde lipidenniveaus en verbeteringen in stofwisselingsziekten.10 Risicofactoren voor hart- en vaatziekten worden verbeterd, waaronder glucosemetabolisme, bloeddruk, factoren die verband houden met trombose, nierfunctie, functie van adipocyten en vetweefsel, ontstekingsmarkers en vasculaire markers. “Sommige bariatrische operaties verbeteren niet alleen de risicofactoren voor hart- en vaatziekten aanzienlijk, maar verminderen ook de totale mortaliteit als gevolg van hart- en vaatziekten,” merkt Bays op. Kandidaten voor bariatrische chirurgie zijn patiënten met een BMI ≥35 met een of meer nadelige gevolgen voor de gezondheid en patiënten met een BMI ≥40 met of zonder nadelige gevolgen voor de gezondheid.3
Het Obesity Algorithm ontwikkeld door de Obesity Medicine Society is een goede plek om te beginnen bij het ontwikkelen van managementstrategieën voor patiënten met overgewicht of obesitas. Het is een gratis hulpmiddel voor onderwijs en patiëntbeheer, geformatteerd in meer dan 300 downloadbare PowerPoint-dia’s. “Het Obesitas Algoritme is een vereenvoudigde, maar toch uitgebreide bespreking van het beheer van obesitas, die clinici kan helpen bij het ontwikkelen van strategieën voor de behandeling van patiënten met obesitas,” zegt Bays.
- Hales CM, Fryar CD, Carroll MD, et al. JAMA 2018;319:2419-29.
- Ogden CL, Fryar CD, Hales CM, et al. JAMA 2018;319:2410-8.
- Bays HE, Seger J, Primack C, et al. Obesity Algorithm, gepresenteerd door de Obesity Medicine Association. Beschikbaar op: obesityalgorithm.org. Accessed June 10, 2018.
- Buscot MJ, Thomson RJ, Juonala M, et al. Eur Heart J 2018;Apr 4:.
- Bjerregaard LG, Jensen BW, Angquist L, et al. New Engl J Med 2018;378:1302-12.
- Foy AJ, Mandrola J, Liu G, et al. Am J Cardiol 2018;121:1072-5.
- Gadde KM, Martin CK, Berthoud HR, et al. J Am Coll Cardiol 2018;69-84.
- Tsujimoto T, Kajio H. J Am Coll Cardiol 2017;70:2739-49.
- Bays H. Curr Atheroscler Rep 2014;16:409.
- Packer M. J Am Coll Cardiol 2018;71:2360-72.
- Mongraw-Chaffin M, Foster MC, Anderson CAM. J Am Coll Cardiol 2018;71:1857-65.
- Eckel N, Li Y, Kuxhous O, et al. Lancet Diabetes Endocrinol 2018;May 28:.
- Stanhope KL, Goran MI, Bosy-Westphal A, et al. Obes Rev 2018;May 14:.
- Bays HE, Jones PH, Jacobson TA, et al. J Clin Lipidol 2016;10:33-57.
- Bays H, Kothari SN, Azagury DE, et al. Surg Obes Relat Dis 2016;12:468-95.



Clinical Topics: Aritmieën en Klinische EP, Diabetes en cardiometabole ziekten, Dyslipidemie, Hartfalen en cardiomyopathieën, Preventie, Atherosclerotische ziekten (CAD/PAD), Atriumfibrilleren/Supraventriculaire aritmieën, Lipidemetabolisme, Acuut hartfalen, Hartfalen en cardiale biomarkers, Dieet, Beweging, Hypertensie, Slaapapneu
Keywords: ACC Publicaties, Cardiologie Tijdschrift, Adipocyten, Adipogenese, Adipokinen, Adiponectine, Vetweefsel, Vetweefsel, Bruin, Adipositas, Atherosclerose, Atriumfibrilleren, Bariatrische Chirurgie, Gedragstherapie, Bloedglucose, Bloeddruk, Body Mass Index, Cardiaal Volume, Cardiovasculaire aandoeningen, Coronary Artery Disease, Decision Making, Diabetes Mellitus, Diabetes Mellitus, Type 2, Dieet, Dyslipidemieën, Epidemiologische studies, Oefening, Factor X, Vetzuren, Vetzuren, Niet veresterd, Vetzuren, Omega-6, Follow-Up studies, Fructose, Glucose, hartfalen, hypertensie, ontsteking, insulineresistentie, lipolyse, lipoproteïnen, longitudinale studies, macrofagen, metabool syndroom X, myocardium, natriuretische peptiden, obesitas, abdominale obesitas, obesitas, morbide obesitas, pediatrische obesitas, organellen, overgewicht, Patient Care Team, Fenotype, Plaque, Atherosclerotic, Prediabetic State, Prevalentie, Kwaliteit van Leven, Risicofactoren, Slaapapneu-syndromen, Snacks, Sociale Verantwoordelijkheid, Slagvolume, Sucrose, Trombose, Gewichtstoename, Gewichtsverlies
< Terug naar overzicht