Guta este cea mai frecventă formă de artropatie inflamatorie și se estimează că afectează 1 din 40 de persoane în Marea Britanie.1
Prevalența în creștere a gutei este atribuită longevității, comorbidităților și factorilor de stil de viață, cum ar fi obezitatea.2
Arthritis Research UK și Societatea Britanică de Reumatologie au evidențiat următoarele aspecte care contribuie la gestionarea suboptimală a gutei în asistența medicală primară, în ciuda faptului că sunt disponibile tratamente eficiente:
- incertitudini cu privire la inițierea terapiilor de scădere a uraților (ULT)
- nu reduc nivelul de urați suficient pentru a preveni alte atacuri
- nu reușesc să abordeze factorii de risc ai pacientului
- respectarea tratamentului de către pacient.
Acest update prezintă cele mai recente recomandări privind tratamentul acut și pe termen lung al gutei.
Caracteristici clinice și patogeneză
Guta se caracterizează prin apariția acută a unei dureri articulare atroce, cu umflături, eritem și sensibilitate asociate. Prima articulație metatarsofalangică (MTP) este cel mai frecvent afectată în primul atac (dar guta poate afecta și alte articulații, cum ar fi genunchiul, glezna și cotul).
Considerați întotdeauna infecția bacteriană (artrită septică) în diagnosticul diferențial. Alte cauze ale unei monoartrite acute includ alte artropatii cristaline, cum ar fi pseudoguta, osteoartrita, traumatismele și artrita reumatoidă și seronegativă.
Guta poate fi diagnosticată pe baza unei bune anamneze și examinări, dar atunci când există îndoieli, articulația afectată trebuie aspirată.
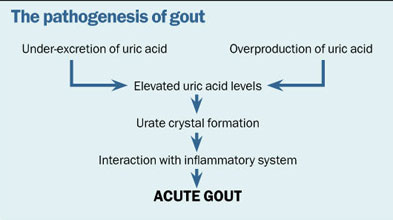
Factorul de risc care stă la baza gutei este un nivel ridicat al acidului uric seric, dar nu toți pacienții cu hiperuricemie vor dezvolta boala. Prin urmare, clinicianul trebuie să fie precaut în ceea ce privește verificarea nivelului de acid uric la o persoană sănătoasă, fără antecedente de gută. Diagrama de mai jos rezumă patogeneza gutei, care este important de apreciat, pentru a înțelege scopul tratamentului terapeutic.
Tratamentul gutei acute
La un pacient fără contraindicații, tratamentul de primă linie cuprinde un medicament antiinflamator nesteroidian (AINS), cum ar fi naproxen 750 mg inițial și, ulterior, 250 mg la fiecare opt ore până la trecerea episodului.
Diclofenacul este eficient, dar MHRA a emis avertismente cu privire la faptul că riscul său cardiovascular este similar cu cel al inhibitorilor selectivi de cox-2. Diclofenacul este acum contraindicat la pacienții cu boală arterială periferică, boală arterială periferică, boală cerebrovasculară și insuficiență cardiacă.3
Indometacinul, alegerea istorică pentru gută, nu mai este recomandat din cauza toxicității gastrointestinale (GI) și renale.4
Înainte de a prescrie AINS, evaluați riscul de efecte secundare GI la pacient și luați în considerare adăugarea unui IPP. Inhibitorul selectiv de cox-2 etoricoxib 120 mg pe zi (timp de maximum opt zile) este o altă alternativă la pacienții cu risc de toxicitate GI.
Colchicina este o terapie alternativă de primă linie în cazul în care AINS sunt contraindicate sau nu pot fi tolerate. Se recomandă un regim cu doze mici, 0,5 mg de două până la patru ori pe zi. Aceasta este la fel de eficientă ca și dozele tradiționale mai mari, dar duce la rate mai mici de efecte secundare gastrointestinale.
Înainte de a prescrie colchicină la pacienții care iau mai multe medicamente este important să verificați lista de prescripție pentru potențiale interacțiuni medicamentoase. De exemplu, există un risc crescut de toxicitate a colchicinei cu antibioticele macrolide, precum și cu verapamilul și diltiazemul.5 BNF recomandă, de asemenea, prudență atunci când se prescrie împreună cu o statină, din cauza unui posibil risc mai mare de miopatie.
Dacă nu pot fi tolerate nici un AINS, nici colchicina, se poate administra un tratament cu corticosteroizi pe cale orală sau IM. Aspirația articulară și injectarea intraarticulară de steroizi nu sunt efectuate în mod obișnuit, dar pot aduce o ameliorare instantanee.4
În ceea ce privește orientările privind prescrierea steroizilor pe cale orală, CKS (Clinical Knowledge Summaries) nu a putut găsi studii privind doza optimă sau durata prednisolonei în tratamentul gutei acute, dar afirmă că o cură scurtă (cum ar fi 5 zile) de 40 mg sau mai puțin este relativ sigură.6
Durerea și inflamația pot fi, de asemenea, ameliorate prin aplicarea locală de pungi de gheață, prin rămânerea în medii răcoroase (de exemplu, evitând să stați în fața focului), prin menținerea hidratării (2 litri de lichide pe zi) și prin utilizarea unei cuști de pat (un cadru metalic care ridică lenjeria de pat) pentru a împiedica lenjeria de pat să atingă piciorul afectat.
În paralel cu terapiile, o bună comunicare și schimbul de informații cu pacientul sunt imperative pentru un management eficient. În mod ideal, pacienții ar trebui să primească o broșură informativă despre gută sau o trimitere la o resursă online (a se vedea referințele.
Ar trebui să se stabilească o programare de urmărire și să se evalueze și să se trateze factorii de risc ai pacientului (a se vedea caseta 1) și să se efectueze o revizuire amănunțită a medicației.
| Căsuța 1: Factori de risc pentru gută | |
|---|---|
|
Factori de stil de viață
|
Factori medicali
|
Toți pacienții nou diagnosticați trebuie să aibă greutatea și TA verificate, precum și glicemia, profilul lipidic și U&E. Nivelul uraților serici poate scădea în timpul fazei acute a gutei, așa că cel mai bine este să se verifice nivelurile la patru până la șase săptămâni după o prezentare acută pentru a evalua nivelul de bază al pacientului și pentru a confirma prezența hiperuricemiei.
Dacă nu sunt indicate pentru insuficiență cardiacă sau boală renală cronică (CKD), diureticele trebuie întrerupte, deoarece pot precipita guta. Aspirina are o asociere cu guta, dar se consideră că dozele mici au un efect nesemnificativ asupra nivelurilor de urați serici, astfel încât trebuie continuată atunci când este administrată pentru profilaxia cardiovasculară. Cu toate acestea, trebuie evitate dozele analgezice de aspirină.7
- Vezi guta ca un semnal de alarmă pentru factorii de risc cardiovascular asociați
- Educația pacientului și sfaturile legate de stilul de viață sunt fundamentale pentru o eficientă tratament
- Începeți tratamentul cu alopurinol dacă apar trei sau mai multe atacuri într-un an
- Tratați pentru a atinge nivelul țintă al uraților serici
- Nu întrerupeți alopurinolul dacă apare un atac acut
Lung-tratamente pe termen lung
Obiectivul primordial al tratamentului pe termen lung al gutei este scăderea nivelului de urat seric până sub pragul fiziologic de saturație a uratului în țesuturile organismului.
Acest lucru poate fi realizat prin prevenirea formării de noi cristale de urat și/sau prin dizolvarea cristalelor existente. Reamintim că măsurile non-farmacologice de scădere a uraților includ pierderea în greutate și restricționarea consumului de alcool și de purine (vezi caseta 1).
Terapiile de scădere a uraților
Terapiile de scădere a uraților reprezintă pilonul principal al tratamentului farmacologic pe termen lung, iar indicațiile pentru inițierea acestora sunt:
- Episoade recurente de gută (de exemplu, trei sau mai multe în 12 luni).
- Formarea de tofi gutoși.
- Deteriorarea radiografică a articulațiilor.
- Calculi uratici renali și nefropatie cu urați.
Liga Europeană Împotriva Reumatismului stipulează o țintă de tratament a nivelului de urat seric de <360micromoli/L. Obiectivul Societății Britanice de Reumatologie este <300micromol/L. Arthritis Research UK recomandă un „compromis sensibil între aceste două recomandări” și afirmă că „niveluri mai scăzute sunt de dorit ori de câte ori este posibil”.
Cel mai utilizat agent ULT este inhibitorul xantin oxidazei, alopurinolul. Acesta este foarte eficient, ușor de administrat și ieftin. Cu toate acestea, prea des sunt prescrise doze subterapeutice.8
Doza inițială obișnuită de alopurinol este de 100 mg pe zi (50 mg în cazul în care există o IRC semnificativă). Dozele trebuie apoi crescute cu trepte de 100mg în funcție de nivelul uraților serici (verificarea acestora la fiecare patru săptămâni ar fi un interval rezonabil).
Dosarul de întreținere este în mod normal de 300mg pe zi, dar unii pacienți pot necesita mai mult, cu o doză maximă recomandată de 900mg pe zi în doze divizate (la pacienții cu funcție renală normală).4 Odată ce nivelurile țintă au fost atinse, pacienții trebuie să efectueze măsurători anuale ale uraților serici, iar tratamentul este, de obicei, pe toată durata vieții.
Cel mai frecvent efect advers al alopurinolului este precipitarea unei crize acute de gută. Acest lucru se datorează scăderii uraților, ceea ce duce la eliminarea cristalelor de urat din cartilajul articular în spațiul articular, ceea ce determină o inflamație acută. Impactul și riscul unei crize de gută induse de alopurinol pot fi reduse prin:
- anunțarea pacientului și oferirea de reasigurări
- nu oprirea alopurinolului în cazul unei crize acute
- evitarea inițierii tratamentului în timpul unei crize acute (așteptați aproximativ două săptămâni până la rezolvarea gutei acute)
- începerea tratamentului în doze mici și titrarea treptată
- corectarea unui AINS (+/PPI) sau a unei doze mici de colchicină (0.5mg o dată sau de două ori pe zi) cu alopurinol până la atingerea nivelului țintă de urați.3
Allopurinolul este, în general, bine tolerat, dar este important să se țină cont de evenimentele adverse, cum ar fi erupțiile cutanate, alterarea funcției hepatice și suprimarea măduvei osoase. De asemenea, este asociat cu o reacție de hipersensibilitate foarte rară, caracterizată printr-o erupție cutanată severă, febră și insuficiență multiorganică. Aceasta apare cel mai frecvent la pacienții cu insuficiență renală semnificativă.
Important! Nu întrerupeți alopurinolul în cazul unei crize acute – avertizați pacientul, evitați inițierea în timpul unei crize, începeți tratamentul la doze mici și adăugați un AINS sau colchicină în doze mici
Febuxostat
În concluzie, guta poate fi gestionată bine în asistența medicală primară cu alopurinol, însă pentru acei pacienți care nu pot tolera alopurinolul, noul inhibitor al xantin oxidazei febuxostat poate fi adecvat.
Studiile au arătat o mai bună atingere a nivelului țintă de urați și este bine tolerat.4 Cu toate acestea, lipsesc datele studiilor privind febuxostat față de alopurinol titrat până la dozele terapeutice complete.
NICE a aprobat febuxostat ca opțiune de linia a doua pentru tratamentul pe termen lung al gutei în cazul în care alopurinolul nu poate fi utilizat, iar îndrumări clare privind modul de prescriere a acestuia pot fi găsite la adresa cks.nice.org.uk/gout#!scenario:1.
Se recomandă prescrierea febuxostatului în asociere cu un AINS sau colchicină pentru a preveni atacurile acute de gută.
- Dr Porter este medic de familie în Essex
Faceți un test la acest articol și revendicați-vă certificatul pe MIMS Learning
Aceasta este o versiune actualizată a unui articol care a fost publicat pentru prima dată în ianuarie 2014.
Resurse
- Arthritis Research UK www.arthritisresearchuk.org
- UK Gout Society www.ukgoutsociety.org
- Kuo C-F, Grainge M, Mallen C, Zhang W et al. Ann Rheum Dis 2015; 74: 661-667
- Arthritis Research UK. Orientări actualizate privind guta. Synovium primăvara anului 2013; numărul 38.
- MHRA Diclofenac: noi contraindicații și avertismente. Iunie 2013.
- Arthritis Research UK. Gută: prezentare și management în asistența medicală primară. Hands On summer 2011; issue 9.
- Terkeltaub RA, Furst D E, DiGiacinto J L, Kook, K A et al (2011), Arthritis & Rheumatism 2011: 63: 2226-2237
- Clinical Knowledge Summaries. Gută. Scenariu: gută acută. Aprilie 2015.
- Jordan KM, Cameron JS, Snaith M et al. British Society for Rheumatology and British Health Professionals in Rheumatology Guideline for the Management of Gout. Rheumatology 2007; 46 (8) 1372-1374
- Lipworth W, Kerridge I, Brett J et al. BMJ 2011; 343: d7459
.