Ce este califilaxia?
Califilaxia este o afecțiune caracterizată prin necroza (moarte celulară) a pielii și a țesutului adipos. Se întâlnește în principal la pacienții cu insuficiență renală în stadiu terminal. Este, de asemenea, denumită uneori arteriopatie uremică calcifică sau vasculopatie calcifică.
În 1981, aproximativ 50 de cazuri de calcifilaxie au fost raportate în literatura mondială de specialitate. Astăzi, incidența este estimată la 1% pe an la pacienții supuși dializei renale. Mortalitatea este extrem de ridicată, de până la 80%, adesea la câteva luni de la debut. Cauza principală a decesului este reprezentată de infecția secundară a ulcerelor și de sepsis.
Calciflaxia se mai numește și arteriopatie uremică calcifică sau vasculopatie calcifică.
Cine face calciflaxie?
Majoritatea pacienților cu calciflaxie au boală renală cronică. Alte afecțiuni asociate cu depunerea accelerată de calciu în țesuturile moi și cu risc de calcifilaxie includ:
- Obezitate
- Diabet
- Rasă caucaziană
- Sexul feminin
- Hipoalbuminemie
- Warfarină (un anticoagulant).
Care este cauza calcificării?
Cauza calcificării nu este corect înțeleasă. Evenimentul primar este ocluzia vaselor sanguine mici din piele de către un tromb (cheag de sânge), care are ca rezultat ischemia răspândită și necroza pielii. Se crede că cheagurile apar din cauza calcifierii în pereții vaselor de sânge.
În cazul insuficienței renale cronice, este adesea asociată cu o afecțiune cunoscută sub numele de hiperparatiroidism secundar. Rinichii afectați nu excretă fosfatul în mod corespunzător, ceea ce duce la o acumulare de fosfat în sânge, care se combină cu calciul. Nivelul de vitamina D este redus din cauza insuficienței renale și a absorbției reduse prin intestin. Oasele devin rezistente la hormonul paratiroidian. Prin urmare, glandele paratiroide cresc în dimensiuni și produc mai mult hormon și cantitatea de calciu care circulă în sânge.
Calciflaxia poate apărea la cei cu niveluri ridicate sau normale de calciu și fosfat seric, cu sau fără substituție cu vitamina D, la pacienții dializați și mai rar la cei care nu au început încă dializa sau la cei care au primit un transplant renal. Este mai frecventă la femei decât la bărbați, la pacienții obezi comparativ cu cei cu greutate normală și la pacienții care au luat corticosteroizi sau alte medicamente imunosupresoare.
Calciflaxia poate apărea, de asemenea, la pacienții cu funcție renală normală, în prezența stărilor de hipercoagulabilitate. Acestea pot include boala hepatică, diabetul și tratamentul cu warfarină. Au fost descrise niveluri ridicate de metaloproteinaze matriciale, iar o teorie sugerează că proteina elastină alterată chimic permite depunerea calciului pe vasele mici.
Care sunt caracteristicile clinice ale calcifilaxiei?
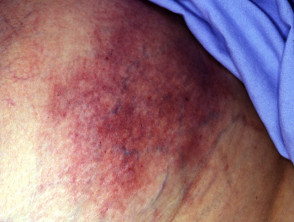
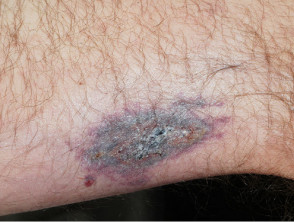
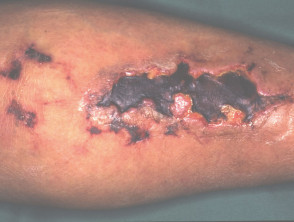
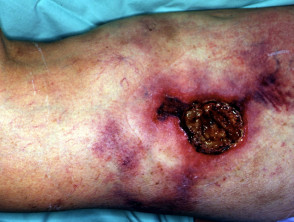
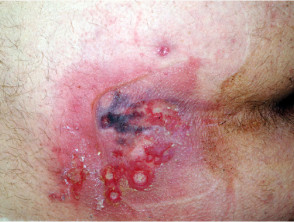
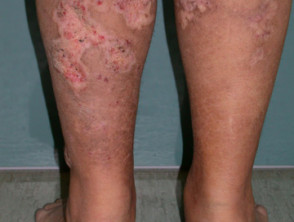
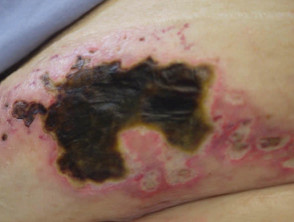
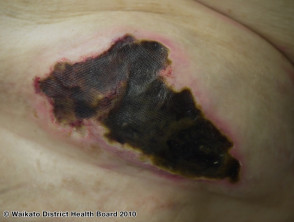
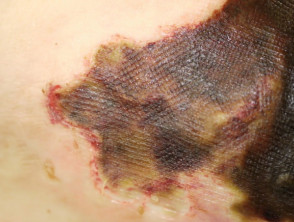
Calcifilaxia debutează ca o marmorare superficială de culoare purpurie a pielii (purpură retiformă), apoi apare o sângerare în zona afectată. Pot exista vezicule pline de sânge. Pielea se înnegrește în centrul leziunilor purpurii în formă de stea (stelată). Celulele pielii mor din cauza lipsei de aport sanguin (gangrenă uscată). Acest lucru provoacă ulcere profunde și adesea extinse. Intervenția chirurgicală poate agrava ulcerațiile.
Pacienții cu calcificare acuză de obicei durere severă, arsură și uneori mâncărime la locul leziunilor.
Calcificarea apare cel mai adesea la nivelul membrului inferior, în special în zonele grase. Leziunile de pe trunchi, abdomen, fese sau coapse, par a fi mai periculoase decât leziunile de pe partea inferioară a picioarelor și gambelor (unde este una dintre cauzele sindromului de deget albastru).
Calciflaxia
.
Care sunt complicațiile calcifilaxiei?
Calciflaxia poate duce la:
- Ulcerații cronice și extinse
- Infecție secundară cu sepsis
- Moarte.
Cum se diagnostichează calciflaxia?
Pot fi necesară o biopsie cutanată profundă în cunei pentru a diagnostica calciflaxia, deoarece un aspect similar poate fi observat și în alte afecțiuni, cum ar fi fasciita necrozantă, crioglobulinemia, sindromul antifosfolipidic, necroza cumarinică și vasculita. Pot fi necesare biopsii multiple, cu riscul de propagare a calcifilaxiei. Patologul caută calciul depus în interiorul vaselor sanguine cicatrizate și blocate în țesutul subcutanat. Depunerea de calciu periecrin poate fi observată atunci când calcifierea vasculară este absentă, dar poate fi subtilă. Poate exista, de asemenea, o inflamație a grăsimii (paniculită).
Radiografiile membrului afectat pot demonstra calcifierea vasculară în interiorul pielii; cu toate acestea, acest lucru poate fi observat și la pacienții sănătoși cu afecțiuni renale care nu sunt afectați de calcifilaxie.
Scintigrafia osoasă care utilizează bifosfonați de tehnițiu Tc 99m la pacienții cu calciflaxie arată o captare crescută a radiotrasorului în țesuturile moi din tot corpul și este îmbunătățită în mod specific în plăcile indurite afectate de calciflaxie (dar este absentă în ulcere din cauza fluxului sanguin redus la locurile de necroză tisulară).
Care este tratamentul pentru calcifilaxie?
Cel mai bun tratament pentru calcifilaxie nu este încă clar. Atunci când este asociată cu warfarină, anticoagulantul trebuie înlocuit, de exemplu cu heparină.
Primul pas este de a normaliza nivelul calciului și al produselor fosfatice și de a controla hiperfosfatemia asociată cu insuficiența renală. O dietă cu restricție de calciu și fosfat și dializa cu o concentrație mai mică de calciu în dializat reprezintă un management inițial important în calciflaxia asociată cu insuficiența renală.
La pacienții cu un hormon paratiroidian semnificativ crescut care nu poate fi controlat medical, se consideră că îndepărtarea chirurgicală a glandelor paratiroide (paratiroidectomie) reduce durerea și favorizează vindecarea rănilor, în special în cazul dezvoltării timpurii a rănilor. Paratiroidectomia nu ar trebui să fie efectuată în calcificare în absența hiperparatiroidismului, deoarece poate duce la niveluri scăzute de calciu în sânge și la afecțiuni osoase. Tabletele de cinacalcet pot fi, de asemenea, utilizate pentru a reduce hiperparatiroidismul secundar.
Câțiva pacienți pot fi, de asemenea, tratați cu anticoagulante pentru a reduce tendința de a forma cheaguri de sânge, dar acestea nu sunt întotdeauna adecvate sau utile. Warfarina poate fi înlocuită cu heparină în unele cazuri.
Managementul meticulos al plăgilor este esențial.
- Menținerea rănilor curate.
- Îndepărtarea chirurgicală sau debridarea țesutului necrotic (în special dacă este umed) – uneori acest lucru înseamnă că un membru trebuie amputat.
- Antibioticele sistemice sunt indicate dacă sunt clinic infectate.
Infuzii intravenoase de tiosulfat de sodiu, un antioxidant și chelator, a fost, de asemenea, utilizat cu succes pentru a elimina calciul. Vindecarea se produce lent, în decurs de săptămâni până la luni. Beneficiul tiosulfatului de sodiu poate fi monitorizat cu ajutorul scanărilor osoase cu tehnețiu Tc 99m pentru a arăta o reducere a absorbției radiotrasorului în zonele afectate.
S-a raportat că etidronatul, un bifosfonat, este benefic, dar este posibil ca bifosfonații să nu fie potriviți pentru pacienții care fac hemodializă.
S-a raportat că inhibitorii metaloproteinazelor matriceale, cum ar fi doxiciclina, previn formarea de noi leziuni.
Cum poate fi prevenită calcifilaxia?
Nu se știe cum se poate preveni calcifilaxia. Cu toate acestea, pacienții cu insuficiență renală cronică să se afle sub îngrijirea unui nefrolog care poate monitoriza și trata hiperparatiroidismul secundar, o cauză identificabilă a calcifilaxiei la unii pacienți.
Care sunt perspectivele calcifilaxiei?
Mortalitatea la pacienții cu calcifilaxie asociată cu boala renală cronică este raportată a fi de 60-80%. Decesul este de obicei din cauza infecției.
Moartea este mai puțin probabilă atunci când warfarina este cauza calcifilaxiei, 15 din 18 pacienți fiind raportați ca fiind complet recuperați.
.