INTRODUCTION
Few drug groups have been as widely studied as beta-blockers (BBs) in patients with different cardiovascular conditionsover the years. W ciągu ostatnich 3 dekad zrewolucjonizowały one dziedzinę kardiologii, a liczne dowody potwierdzają ich skuteczność w 4 najczęstszych grupach chorób układu sercowo-naczyniowego: niewydolności serca (NS), nadciśnieniu tętniczym, zaburzeniach rytmu serca i chorobie niedokrwiennej serca. Jednocześnie wciąż odkrywane są nowe mechanizmy działania BBs, które pomagają lepiej wyjaśnić przyczyny wyraźnych korzyści z ich stosowania.1 Te nowe odkrycia jeszcze bardziej poszerzają potencjalne, ale jak dotąd niezidentyfikowane zastosowania BBs w warunkach klinicznych.
Przedstawiamy istniejące dowody na korzyści ze stosowania BBs w różnych kontekstach klinicznych, mechanizmy działania leżące u podstaw tych korzyści oraz aktualne zalecenia.
BETA-BLOKERY W NIEWYDOLNOŚCI SERCA
Z powodu ujemnych właściwości inotropowych BBs przez długi czas uważano za bezwzględnie przeciwwskazane u pacjentów z NS. Dziedzina ta przeszła rewolucję koncepcyjną, gdy okazało się, że wbrew panującym przekonaniom BB mogą paradoksalnie przynosić korzyści. W pierwszej dekadzie XXI wieku wykazano, że leki te mają bardzo korzystne działanie u chorych z NS. Od tego czasu stały się one podstawą leczenia HF u pacjentów z dysfunkcją skurczową (zmniejszona frakcja wyrzutowa lewej komory ≤ 40%; zwana również zmniejszoną frakcją wyrzutową). Jednak HF należy rozumieć w całym jej spektrum, od pacjentów bezobjawowych, którzy mimo to są zagrożeni HF – stadium A według American College of Cardiology/American Heart Association (ACC/AHA)2 – do pacjentów objawowych z różnymi zakresami LVEF, a nawet pacjentów hospitalizowanych lub z ciężkimi objawami HF.
Niewydolność serca ze zmniejszoną frakcją wyrzutową
Dowody niezbicie wskazują, że BB zmniejszają ryzyko zgonu u pacjentów z HFrEF. Ich stosowanie jest szeroko uznane w najnowszych wytycznych praktyki klinicznej Europejskiego Towarzystwa Kardiologicznego (ESC).3W tabeli 1 przedstawiono dane z głównych badań randomizowanych4-10 wspierających stosowanie BBs, a także ich zdolność do redukcji najważniejszych punktów końcowych. Chociaż metoprolol, bisoprolol i karwedilol wiążą się z istotnym korzystnym działaniem, to w przypadku bukindololu i nebiwololu związek ten nie jest tak spójny. W badaniu SENIORS (wiek > 70 lat, 64% z rEF) nebiwolol wiązał się ze zmniejszeniem ryzyka wystąpienia złożonego punktu końcowego, jakim był zgon i hospitalizacja z przyczyn sercowo-naczyniowych, ale nie samego zgonu ani innych punktów końcowych.4 W badaniu BEST bukindolol nie zmniejszył śmiertelności, choć zmniejszył liczbę hospitalizacji z powodu HF.5 Trzy BB o najsilniejszych dowodach w tej populacji (metoprolol, bisoprolol i karwedilol) wiążą się ze zmniejszeniem progresji choroby, na co wskazuje mniejsza częstość zgonów bezpośrednio związanych z chorobą (nagłych i z powodu HF) oraz hospitalizacji z powodu HF w różnych badaniach.6-8
Projekt i wyniki głównych badań klinicznych dotyczących beta-blokerów w niewydolności serca
| Badanie (y, pacjentów) | Drug, mean (mg/d) | NYHA | LVEF | Ischemic | Mean follow-up, mo | NYHA klasa III/IV | NNT1 życia1 y | Zmniejszenie ryzyka zgonu | Zmniejszenie ryzyka hospitalizacji | ||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Ogółem | CV | Sudden | Due to HF | Ogółem | Due to HF | ||||||||||
| CIBIS-.II6 (1999, n=2647) | Bisoprolol 7.5 mg/d | III-.IV | ≤35% | 50% | 15 | 100% | 23 | 34% | 29% | 44% | 26% | 20% | 36% | ||
| MERIT-.HF7 (1999, n=3991) | Metoprolol 159 mg/d | II-.IV | ≤40% | 65% | 12 | 59% | 27 | 34% | 38% | 41% | 49% | 18% | 35% | ||
| USA karwedilol10 (1996, n=1094) | Karwedilol 45 mg/d | II-IV-IVIV | ≤35% | 48% | 6 | 60% | 15 | 65% | 65% | 55% | 79% | 27% | – | ||
| COPERNICUS8 (2002, n=2289) | Carvedilol 37 mg/d | III-.IV | 25% | 67% | 10 | 100% | 15 | 35% | . | – | – | – | 20% | 33% | |
| COMET9 (2003, n=3029) | Karwedilol 42 mg/d vs metoprolol 85 mg/d | II-IV.IV | 35% | 51% | 58 | 51% | – | 17% | 20% | 3%, NS | |||||
| BEST5 (2001, n=2708) | Bucindolol 152 mg/d | III-IV | ≤35% | 59% | 24 | 100% | – | 10%, NS | 14%, NS | 12%, NS | 15%, NS | 8%, NS | 22% | ||
| SENIORS4 (2005, n=2128) | Nebiwolol 7.7 mg/d | II-IV | * | 68% | 21 | 40% | – | 12%, NS | 16%, NS | – | – | 4%, NS | – | ||
CV, cardiovascular; HF, niewydolność serca; LVEF, frakcja wyrzutowa lewej komory; NNT, liczba potrzebna do leczenia; NS, nieistotne; NYHA, New York Heart Association.
We wszystkich badaniach analizowano beta-blokery vs placebo, z wyjątkiem COMET (karwedilol vs winian metoprololu). Wszystkie redukcje ryzyka są istotne, chyba że zaznaczono inaczej.
LVEF nie była kryterium włączenia, ale 36% pacjentów miało LVEF> 35%; włączeni pacjenci byli w wieku powyżej 70 lat.
W badaniu COMET, jedynym badaniu, w którym bezpośrednio porównano 2 BBs – karwedilol vs winian metoprololu – stwierdzono mniejszą śmiertelność w przypadku karwedilolu; jednak zastosowanie krótko działającego metoprololu, w przeciwieństwie do postaci stosowanej w badaniu MERIT-HF,7 może w pewnym stopniu tłumaczyć te różnice.9 W dużej metaanalizie opartej głównie na BBs z udowodnioną korzyścią dla przeżycia nie stwierdzono różnic między różnymi BBs, które łącznie zmniejszyły 12-miesięczną śmiertelność o 31% bez interakcji między leczeniem a podgrupą.11Na rycinie 1 przedstawiono zmniejszenie ryzyka względnego oraz liczbę pacjentów, których należy leczyć w ciągu 1 roku w celu zmniejszenia liczby różnych zdarzeń, w oparciu o wyniki metaanalizy.11
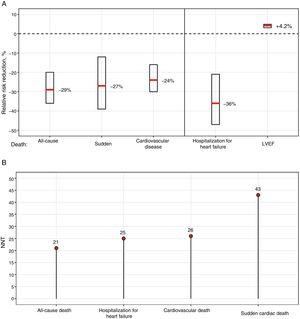
Korzyści ze stosowania beta-blokerów u pacjentów z niewydolnością serca i zmniejszoną LVEF. A: Względne zmniejszenie ryzyka i 95% przedział ufności. B: NNT w ciągu 1 roku. LVEF, frakcja wyrzutowa lewej komory; NNT, number needed to treat.
W ostatnich latach w różnych metaanalizach poruszano kwestię związku między korzyściami ze stosowania BBs a częstością akcji serca u pacjentów z rEF. Związek między wyższą częstością akcji serca a gorszym rokowaniem jest dobrze ugruntowany. Niemniej jednak w subanalizie badania HF-ACTION wykazano, że korzyści są większe w przypadku stosowania dużych dawek BB, niezależnie od częstości rytmu serca.12 Z drugiej strony inne najnowsze metaanalizy wskazują, że korzyść ze stosowania BB związana ze zmniejszeniem częstości rytmu serca jest osiągana tylko u pacjentów z rytmem zatokowym lub jest co najmniej mniejsza u pacjentów z migotaniem przedsionków (AF).13 W subanalizie badania AF-CHF wykazano jednak, że BB poprawiają śmiertelność również u pacjentów z AF i rEF.14
Szczególnym problemem są pacjenci z bezobjawową rEF. U tych pacjentów BBs teoretycznie zapobiegają niekorzystnym procesom przebudowy komór, które sprzyjają progresji do objawowej HF. W badaniu REVERT, jedynym badaniu z randomizacją, w którym uczestniczyli bezobjawowi pacjenci w stadium I według New York Heart Association (NYHA) i z rEF (stadium B według ACC/AHA),1 wykazano, że bursztynian metoprololu wiązał się ze zmniejszeniem objętości i zwiększeniem LVEF po 1 roku.15 W badaniu CAPRICORN (LVEF po zawale
40%) stwierdzono mniejszą progresję do stadium objawowego oraz poprawę przebudowy i funkcji komór.16 W badaniu obserwacyjnym stosowanie BB zmniejszyło liczbę epizodów objawowej HF o 60%.17Niewydolność serca ze średnią lub zachowaną czynnością skurczową
Prospektywne badania kliniczne są nieliczne i zwykle mają pośrednie punkty końcowe, takie jak parametry echokardiograficzne lub małe liczebności prób, które pozwalają jedynie oszacować wpływ na kliniczne punkty końcowe. Badanie obserwacyjne oparte na dopasowaniu metodą propensity score na dużej populacji hospitalizowanych pacjentów oraz kilka metaanaliz wskazują, że BB mogą zmniejszać śmiertelność u pacjentów z LVEF > 40%.18 Ostatnio w badaniu cząstkowym badania TOPCAT (LVEF> 45%) wykazano, że BB, szczególnie u pacjentów bez przebytego zawału, wiązały się z nasileniem niekorzystnych zdarzeń sercowo-naczyniowych.19 Jednak po pojawieniu się w najnowszych wytycznych europejskich zalecenia, aby chorych ze średnim zakresem LVEF (40%-49%) traktować jako odrębną podgrupę, w indywidualnej metaanalizie, w której uwzględniono LVEF każdego chorego w pivotalnych badaniach klinicznych, wykazano, że chorzy z rytmem zatokowym rzeczywiście mogą odnosić korzyści z terapii BB pod względem śmiertelności.20
Szeroko nasilona lub zdekompensowana niewydolność serca
W przypadku pacjentów hospitalizowanych z rEF kontynuacja leczenia BB podczas przyjęcia zmniejsza ryzyko zgonu o 40%, natomiast rozpoczęcie terapii BB u pacjentów BB-naiwnych zmniejsza to ryzyko o prawie 60%.21 Z kolei odstawienie BB podczas hospitalizacji dwukrotnie zwiększa śmiertelność.22 W badaniu COPERNICUS oceniano chorych z ciężką HF (klasa III-IV wg NYHA i LVEF
25%), w tym hospitalizowanych lub zdekompensowanych, przyjmujących dożylnie diuretyki. Zastosowanie karwedilolu zmniejszyło całkowite ryzyko zgonu o 35%.7 Ponadto rozpoczęcie stosowania BB w trakcie hospitalizacji ułatwiło przestrzeganie terapii BB w trakcie obserwacji.23 W innej subanalizie badania MERIT-HF, do której włączono pacjentów z gorszym stanem klinicznym (klasa NYHA III-IV i LVEF 25%), korzyść ze stosowania metoprololu była wyraźna i jeszcze większa.24BETA-BLOKERY W NADCIŚNIENIU
W porównaniu z placebo nie wykazano, aby BB zmniejszały śmiertelność z wszystkich przyczyn lub z przyczyn sercowo-naczyniowych u pacjentów z niepowikłanym nadciśnieniem tętniczym.25-27 Mogą one jednak zmniejszać częstość zdarzeń sercowo-naczyniowych, głównie udaru mózgu. W porównaniu z diuretykami BB nie zmniejszają liczby zdarzeń sercowo-naczyniowych, a nawet mogą być związane z większą częstością występowania udaru mózgu.28 Ta duża częstość występowania udaru mózgu wydaje się być związana z wiekiem, co zwiększa ryzyko stosowania BB u osób w wieku powyżej 60 lat.29 W porównaniu z antagonistami wapnia lub inhibitorami konwertazy angiotensyny/blokerami receptora angiotensyny, BBs wiążą się ze zwiększonym ryzykiem udaru mózgu.26,27 Wyniki stosowania BBs jako leków pierwszego rzutu w leczeniu nadciśnienia tętniczego w porównaniu z innymi grupami leków przedstawiono na rycinie 2.
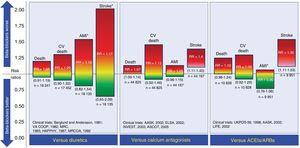
Porównanie beta-blokerów z innymi lekami stosowanymi jako strategie pierwszego rzutu w leczeniu nadciśnienia tętniczego. Współczynniki ryzyka przedstawiono wraz z ich 95% przedziałami ufności (w nawiasach). ACEIs, inhibitory konwertazy angiotensyny; AMI, ostry zawał mięśnia sercowego; ARBs, blokery receptora angiotensyny II; CV, układ sercowo-naczyniowy; RR, stosunek ryzyka. *Zdarzenia, których stosunek ryzyka i odpowiadający mu przedział ufności mają niski poziom pewności zgodnie z klasyfikacjami poziomu dowodów grupy roboczej GRADE. Informacje oparte są na metaanalizie Wiysonge i wsp.27
Ponieważ BBs stanowią heterogenną grupę leków, wnioski wynikające z metaanaliz należy na ogół przyjmować z ostrożnością. W tabeli 2 przedstawiono wyniki najważniejszych badań klinicznych, w których analizowano rolę różnych BBs w leczeniu nadciśnienia tętniczego.30-45
Główne badania kliniczne analizujące beta-blokery w leczeniu nadciśnienia tętniczego zasadniczego
| Badanie | Populacja | Beta-bloker | Porównanie | Wynik |
|---|---|---|---|---|
| Berglund i Andersson30 | 47-.54 y | Propranolol | Tiazyd | Bez różnicy w śmiertelności |
| VA COOP31 | 21-65 y | Propranolol | Tiazyd | Bez różnicy w śmiertelności, AMI, lub udaru |
| MRC32 | 35-64 y | Propranolol | TiazydPlacebo | Niższe ryzyko udaru vs placebo; brak różnicy w AMI lub śmiertelnościWyższe ryzyko udaru mózgu vs tiazyd |
| Coope i Warrender33 | 60-79 lat | Atenolol±tiazyd | Placebo | Niższe ryzyko udaru mózgu vs placebo; brak różnicy w zakresie AMI lub śmiertelności |
| HAPPHY34 | 40-65 lat (tylko mężczyźni) | MetoprololAtenolol | Tiazyd | Tendencja do mniejszej liczby udarów vs diuretykiBez różnicy w śmiertelności lub AMI |
| MAPHY35 | 40-64 y (tylko biali mężczyźni) | Metoprolol | Tiazyd | Zmniejszenie śmiertelności całkowitej, AMI, i udaru mózgu |
| STOP-Hypertension36 | 70-84 y | PindololMetoprololAtenolol | Placebo | Zmniejszenie śmiertelności z przyczyn sercowo-naczyniowych, AMI, i udaru mózgu |
| MRCOA37 | 65-74 y | AtenololDiuretyki | Placebo | Bez różnicy w śmiertelności z przyczyn sercowo-naczyniowych, udarze mózgu, lub AMI vs placebo (diuretyk vs placebo zmniejszał takie zdarzenia) |
| UKPDS38 | Pacjenci z cukrzycą | Atenolol | Captopril | Brak różnicy w śmiertelności całkowitej, AMI, lub udaru |
| STOP-239 | 70-84 y | PindololMetoprololAtenolol | Enalapril Lisinopril Felodipine Isradipine | Bez różnicy w śmiertelności, AMI, lub udaru |
| CAPPP40 | 20-66 lat | MetoprololAtenolol | Captopril | Tendencja do większej śmiertelności z przyczyn sercowo-naczyniowychBrak różnicy w AMILniejsze ryzyko udaru |
| ELSA41 | Miażdżyca tętnic szyjnych | Atenolol | Lacidipina | Zwiększona progresja blaszki miażdżycowej |
| LIFE42 | 55-80 lat | Atenolol | Losartan | Taka sama śmiertelność z przyczyn sercowo-naczyniowychTakie samo ryzyko AMWięcej udarówWięcej DM |
| INVEST43 | ≥50 latChoroba niedokrwienna serca | Atenolol±tiazyd | Werapamil±trandolapril | Bez różnicy w ¶miertelno¶ci, AMI, lub udaru |
| CONVINCE44 | ≥ 55 lat z 1 CVRF | Atenolol | Verapamil | Bez różnicy w śmiertelności, AMI, lub udaru |
| ASCOT-BPLA45 | 40-79 yWysokie ryzyko sercowo-naczyniowe | Atenolol±tiazyd | Amlodipina±perindopril | Tendencja do wyższego ryzyka AMIWyższe ryzyko udaruWyższa umieralno¶ć z przyczyn sercowo-naczyniowychWyższe ryzyko DM |
AMI (ang, ostry zawał mięśnia sercowego; CVRF, czynniki ryzyka sercowo-naczyniowego; DM, cukrzyca.
Nowe europejskie wytyczne dotyczące nadciśnienia tętniczego46 wykluczają BB jako lek pierwszego rzutu w terapii niepowikłanego nadciśnienia tętniczego.
BETA-BLOKERY A ARRHYTHMIAS CARDIAC
Receptoryβ1 stanowią 80% receptorów adrenergicznych w sercu. Blokując te receptory, BB przeciwdziałają proarytmicznemu wpływowi aktywności współczulnej na mięsień sercowy.47 Antyarytmiczne działanie BB wynika z jednej strony z ich bezpośredniego działania elektrofizjologicznego w sercu, w którym pośredniczą na różne sposoby: poprzez zmniejszenie częstości akcji serca, zmniejszenie spontanicznej aktywacji ektopowych rozruszników serca, zwolnienie przewodzenia impulsów elektrycznych czy wydłużenie okresu refrakcji węzła przedsionkowo-komorowego. Z drugiej strony, na ich właściwości antyarytmiczne wpływają inne mechanizmy, które choć nie mają bezpośredniego elektrofizjologicznego działania kardiologicznego, to jednak pomagają zapobiegać arytmii serca, poprzez hamowanie aktywności współczulnej, zmniejszenie niedokrwienia mięśnia sercowego, wpływ na funkcję odruchu z baroreceptorów oraz zmniejszenie stresu mechanicznego. Te efekty odróżniają BBs od innych leków antyarytmicznych, które wywierają swoje działanie poprzez bezpośrednią modulację kanałów jonowych kardiomiocytów. BB mają ograniczone działanie proarytmiczne i dlatego charakteryzują się doskonałym profilem skuteczności i bezpieczeństwa.
Migotanie przedsionków
BB są lekami pierwszego rzutu w kontroli częstości akcji serca w kontekście AF u pacjentów bez przeciwwskazań.48 Chociaż terapia kontrolująca częstość akcji serca odgrywa podstawową rolę w leczeniu AF, aktywność współczulna jest związana zarówno z inicjacją, jak i utrzymaniem AF.49 Mimo to rola BBs w kontroli rytmu jest drugorzędna, chociaż prawdą jest, że w randomizowanym badaniu w porównaniu z placebo metoprolol zmniejszył częstość nawrotów AF o 11%.50 Ponadto u pacjentów z HF lub ostrym zawałem serca (AMI) BBs mogą zmniejszyć częstość występowania AF.51
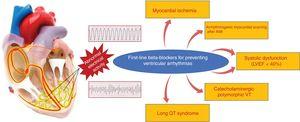
Sytuacje kliniczne, w których udowodniono korzyści ze stosowania beta-blokerów w zapobieganiu nagłej śmierci z powodu komorowych zaburzeń rytmu serca. AMI, ostry zawał mięśnia sercowego; LVEF, frakcja wyrzutowa lewej komory; VT, częstoskurcz komorowy.
BETA-BLOKERY W CHOROBIE NIEDOKRWIENNEJ SERCA
BBs są stosowane od kilku dekad w leczeniu choroby niedokrwiennej serca w takich kontekstach, jak podczas AMI (podawanie dożylne), w przewlekłym podawaniu po AMI lub u pacjentów z chorobą wieńcową bez wcześniejszego AMI. W wielu badaniach w erze przedperfuzyjnej analizowano korzystne działanie BBs w przebiegu AMI i wykazano wyraźne zmniejszenie śmiertelności długoterminowej.58
Dożylne podawanie beta-blokerów w ostrej fazie zawału
W trakcie AMI w odpowiedzi na ból, lęk i zmniejszenie rzutu serca pojawia się aktywność współczulna indukowana katecholaminami. Ten wzrost napięcia współczulnego ma negatywne konsekwencje, takie jak zwiększone zapotrzebowanie mięśnia sercowego na tlen, które przyspiesza martwicę mięśnia sercowego oraz obniżony próg migotania komór, który zwiększa ryzyko nagłej śmierci sercowej. Zwiększona aktywność współczulna aktywuje również różnego rodzaju komórki krążące, takie jak płytki krwi i neutrofile. Te ostatnie w istotny sposób przyczyniają się do zjawiska znanego jako uraz reperfuzyjny.59
W większości badań przeprowadzonych w erze przedperfuzyjnej porównywano stosowanie dożylnych BB bezpośrednio po rozpoznaniu AMI, a następnie doustnych BB vs placebo.58 Wczesne rozpoczęcie stosowania dożylnych BB było badane jako interwencja mogąca ograniczyć rozległość martwicy, ale wyniki nie były jednoznaczne. W przypadku braku reperfuzji trudno jest znaleźć korzyść w ograniczaniu rozległości martwicy. W erze reperfuzji farmakologicznej (fibrynolizy) podawany dożylnie atenolol był nieskuteczny w zmniejszaniu wielkości zawału w badaniu z randomizacją.60 W innym nierandomizowanym badaniu wykazano jednak, że podawany dożylnie metoprolol wiązał się z mniejszym rozmiarem zawału.61 Pierwszym badaniem klinicznym dotyczącym tego zagadnienia u chorych poddanych reperfuzji za pomocą pierwotnej angioplastyki było badanie METOCARD-CNIC przeprowadzone w Hiszpanii.62 W tym badaniu podanie metoprololu wiązało się z mniejszym rozmiarem zawału53 i większą długoterminową LVEF.63 W kolejnym badaniu, EARLY-BAMI, nie udało się potwierdzić kardioprotekcyjnego działania wczesnego podania metoprololu u chorych z AMI poddanych pierwotnej angioplastyce.64 Rozbieżność między tymi dwoma badaniami wydaje się wynikać z czasu podania metoprololu (znacznie wcześniej w badaniu METOCARD-CNIC), ponieważ im dłuższy czas między dożylnym podaniem metoprololu a reperfuzją, tym większe jest jego działanie kardioprotekcyjne65. Mechanizm leżący u podstaw zdolności metoprololu do zmniejszania wielkości zawału, gdy jest on podawany dożylnie wcześnie przed reperfuzją, wydaje się wiązać z bezpośrednim wpływem na krążące neutrofile i ich agregację z płytkami krwi, co skutkuje zmniejszeniem urazu reperfuzyjnego i zmniejszeniem niedrożności mikronaczyniowej.66
Wczesne stosowanie dożylnych BBs w AMI było kwestionowane ze względu na ich potencjalną zdolność do zwiększania częstości występowania wstrząsu kardiogennego. Obawy te opierają się na wynikach badania COMMIT.54 W tym badaniu wczesne podanie metoprololu pacjentom z AMI wiązało się z istotnym zmniejszeniem częstości migotania komór, ale zwiększeniem częstości występowania wstrząsu. Populacja badania COMMIT obejmowała jednak pacjentów z zaawansowaną chorobą. Ponadto połowa z nich nie była poddana reperfuzji. Co więcej, pacjenci, u których rozwinął się wstrząs kardiogenny, mieli wyraźne objawy ostrej HF wraz z tachykardią i hipotensją. Z kolei w metaanalizie obejmującej wszystkie badania z wczesnym podaniem BBs dożylnie, która objęła ponad 73 000 pacjentów, wykazano, że strategia ta jest bezpieczna, jeśli stosuje się ją u pacjentów bez objawów HF, a także istotnie zmniejsza częstość migotania komór67.
W oparciu o nowe badania przeprowadzone u pacjentów poddawanych pierwotnej angioplastyce wytyczne ESC dotyczące leczenia pacjentów z AMI z uniesieniem odcinka ST zalecają wczesne stosowanie BBs podawanych dożylnie (klasa IIa A) w przypadku braku objawów HF lub niedociśnienia skurczowego (
mmHg).68Podtrzymujące beta-blokery po zawale
Stosowanie BBs po AMI było wyczerpująco badane w erze przedperfuzyjnej.58 Poza badaniem COMMIT54 , w którym obserwacja trwała tylko 1 miesiąc, jedynym badaniem klinicznym, w którym analizowano rolę doustnych podtrzymujących BB po AMI, jest badanie CAPRICORN.16 W badaniu tym 1950 pacjentów po AMI z LVEF ≤ 40% randomizowano do karwedilolu lub placebo. Stosowanie BB wiązało się ze zmniejszeniem śmiertelności ogólnej.16 Ponieważ wiele badań dotyczących HFrEF (tab. 1) obejmowało pacjentów po AMI, uważa się za ustalone, że wszyscy pacjenci po AMI z LVEF ≤ 40% mają wskazania do stosowania BB. Brakuje jednak dowodów na korzyści wynikające z BBs u pacjentów po AMI z LVEF>40%. Liczne badania obserwacyjne próbowały rzucić światło na tę kwestię, ale wszystkie mają poważne ograniczenia i w związku z tym nie dostarczają ostatecznych informacji (aspekt omówiony przez Ibáñez i wsp.1).
Biorąc pod uwagę powyższe, wytyczne praktyki klinicznej ESC dotyczące pacjentów z AMI zdecydowanie (klasa IA) zalecają stosowanie BB zawsze, gdy LVEF jest ≤ 40%, niezależnie od tego, czy pacjenci mają AMI z uniesieniem odcinka ST czy bez uniesienia odcinka ST. Jednak zalecenia dotyczące pacjentów, którzy przebyli AMI z LVEF> 40% są słabsze.1
Na rycinie 4 przedstawiono sytuacje kliniczne, w których udowodniono korzyści ze stosowania BB w kontekście AMI.
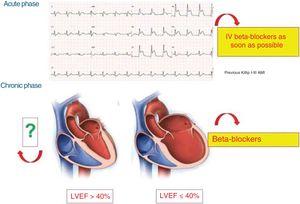
Obecny status beta-blokerów w różnych fazach ostrego zespołu wieńcowego. AMI, ostry zawał mięśnia sercowego; IV, dożylnie; LVEF, frakcja wyrzutowa lewej komory.
Z powodu braku dowodów dotyczących tak ważnego aspektu codziennej opieki klinicznej, w Europie trwają 3 duże pragmatyczne badania kliniczne mające na celu zbadanie roli BBs u pacjentów bez zmniejszonej LVEF, którzy przebyli AMI. W badaniu klinicznym REBOOT (NCT03596385), prowadzonym przez National Center for Cardiovascular Research (CNIC) w Hiszpanii, bierze udział ponad 70 ośrodków hiszpańskich i włoskich. Do tego dużego hiszpańskiego badania zostanie włączonych około 8500 pacjentów po zawale serca z LVEF> 40%. Ponadto w Szwecji i Norwegii prowadzone są badania REDUCE-SWEDEHEART (NCT03278509) i BETAMI (NCT03646357), które są podobne do badania REBOOT. Te duże badania kliniczne będą miały wyraźny wpływ na praktykę kliniczną w tym zakresie.
W tabeli 3 podsumowano wyniki różnych badań klinicznych16,53,54,60,64,69-72, w których analizowano rolę BBs, zarówno w ostrej fazie AMI, jak i w okresie podtrzymującym po ostrym incydencie.
Główne badania dotyczące stosowania beta-blokerów w ostrym zespole wieńcowym
| Badanie (y) | Reperfuzja | Lek | Nr. | Kryteria | Wyniki | |
|---|---|---|---|---|---|---|
| Podanie dożylne w ostrej fazie | ||||||
| ISIS-.I69 (1986)* | Nie | Atenolol | 16 027 | Podejrzenie AMI w dowolnej lokalizacji | 15% zmniejszenie śmiertelność | |
| MIAMI70 (1985)* | Nie | Metoprolol | 5778 | Podejrzenie AMI w każdym | 29% zmniejszenie śmiertelności | |
| MILIS71 (1986) | Nie | Propranolol | 269 | Podejrzenie AMI w dowolnym miejscu | Brak zmniejszenia śmiertelności lub rozmiaru AMI | |
| Van de Werf i wsp.60 (1993) | Tak (fibrynoliza) | Atenolol | 292 | Podejrzenie AMI w dowolnej lokalizacji | Brak zmniejszenia śmiertelności lub wielkości AMI | |
| METOCARD-.CNIC53 (2013)* | Tak (angioplastyka) | Metoprolol | 270 | Podejrzenie wcześniejszego AMI | Zmniejszenie rozmiaru AMI i późniejsze zwiększenie LVEF | |
| EARLY-. | ||||||
| Przewlekłe podawanie po zawale | ||||||
| BHAT72 (1982)* | Brak | Propranololu | 3837 | Zawał w każdym miejscu | 26% zmniejszenie śmiertelności | |
| CAPRICORN16 (2001)* | Tak (fibrynoliza) | Karwedilol | Nie | 1959 | Zawał w dowolnej lokalizacji i LVEF ≤ 40% | 23% zmniejszenie śmiertelności |
| COMMIT54 (2005) | Fibrynoliza: 54% próby; 46% bez reperfuzji | Metoprolol | 45 852 | Zawał w dowolnej lokalizacji bez ograniczenia LVEF | Bez zmniejszenia śmiertelności.Redukcja ponownego zawału i VF | |
AMI, ostry zawał mięśnia sercowego; LVEF, frakcja wyrzutowa lewej komory; VF, migotanie komór.
Badania z pozytywnymi (korzystnymi) wynikami dla beta-blokerów.
Stabilna choroba niedokrwienna serca
Przeciwdławicowe działanie BBs jest dobrze ugruntowane i zostało uwzględnione w wytycznych praktyki klinicznej.73 W porównaniu z blokerami kanału wapniowego BB zmniejszają liczbę epizodów dławicowych i skracają czas do wystąpienia niedokrwienia w próbie wysiłkowej.74 W żadnym badaniu klinicznym nie zbadano jednak w sposób randomizowany i z wystarczającą mocą statystyczną, czy BB poprawiają przeżywalność pacjentów ze stabilną chorobą wieńcową, ale bez AMI lub rEF. W przeglądzie systematycznym i metaanalizie ich stosowanie nie zmniejszyło śmiertelności.75 W rejestrze REACH, do którego włączono ponad 40 000 szwedzkich pacjentów, nie stwierdzono korzyści u pacjentów ze stabilną chorobą wieńcową, ale bez wcześniejszego AMI, po dostosowaniu do skali gęstości. Kilka badań potwierdza wniosek, że w przypadku stabilnej choroby wieńcowej i bez wcześniejszego AMI stosowanie BB nie ma korzystnego wpływu na śmiertelność i niekorzystne zdarzenia sercowo-naczyniowe.76
WNIOSKI
BB są grupą leków, które stanowią część standardowego zestawu terapeutycznego w wielu schorzeniach układu sercowo-naczyniowego. Korzyści z ich stosowania u chorych z HF i dysfunkcją komór są jednoznacznie ustalone, podobnie jak ich działanie antyarytmiczne. W kontekście AMI wczesne podanie BBs dożylnie zmniejsza częstość występowania migotania komór i może zmniejszać wielkość zawału, choć nadal konieczne jest wykazanie, czy przekłada się to na poprawę długoterminowej zachorowalności i śmiertelności. Nie ustalono korzyści z przewlekłego stosowania BBs u chorych bez dysfunkcji komór, którzy przebyli AMI. Mimo że w przeszłości były one powszechnie stosowane, rola BB u chorych z nadciśnieniem tętniczym bez innych chorób współistniejących straciła na znaczeniu. Mimo ponad 4 dekad stosowania BB nadal istnieją pytania kliniczne i doświadczalne wymagające rozstrzygnięcia, co czyni tę grupę leków jedną z najbardziej fascynujących, jakimi dysponujemy.
FUNDOWANIE
B. Ibáñez prowadzi projekty związane z tematem niniejszego przeglądu dla Hiszpańskiego Towarzystwa Kardiologicznego (2017 Translational Research Project) oraz MICINN (hiszpańskie Ministerstwo Nauki, Innowacji i Uniwersytetów) poprzez Fundusz Badań nad Zdrowiem Instituto de Salud Carlos III (PI16/02110) oraz Europejski Fundusz Rozwoju Regionalnego (EFRR: SAF2013-49663-EXP). CNIC (Narodowe Centrum Badań Sercowo-Naczyniowych) jest finansowane przez MICINN, ISCiii oraz Fundację ProCNIC i jest Centrum Doskonałości Severo Ochoa (SEV-2015-0505).
KONFLIKTY INTERESÓW
Nie zgłoszono.
.