Ciała obce na powierzchni oka są często spotykaną formą urazu gałki ocznej, które stanowią około 40% wszystkich urazów gałki ocznej i są odpowiedzialne za prawie 2% wszystkich wizyt w izbie przyjęć.1 Pacjenci zazwyczaj zgłaszają się do kliniki z bardzo wyraźnym wywiadem dotyczącym uderzenia w oko ciałem obcym, ale czasami nie mają żadnego wywiadu poza podrażnieniem o niedawnym początku. Materiał może być metalowy, szklany, kamienny lub organiczny i do pewnego stopnia jego rodzaj powinien pomóc w ustaleniu przebiegu leczenia. Chociaż pacjenci często odczuwają silny dyskomfort, poziom zachorowalności w wyniku urazu spowodowanego ciałem obcym jest zazwyczaj łagodny.
Pomimo że faktyczne rozpoznanie ciała obcego w rogówce jest na ogół łatwe do postawienia, leczenie takich urazów wymaga więcej niż tylko odruchowej reakcji. Podobnie jak w przypadku każdego urazu oka, rozważania diagnostyczne i terapeutyczne dotyczące ciał obcych w rogówce powinny obejmować rozpoznanie dokładnej natury urazu, ocenę możliwości leczenia urazu w fazie ostrej bez pogarszania jego przebiegu oraz, biorąc pod uwagę naturę ciała obcego, przewidywanie i leczenie wszelkich długoterminowych następstw.
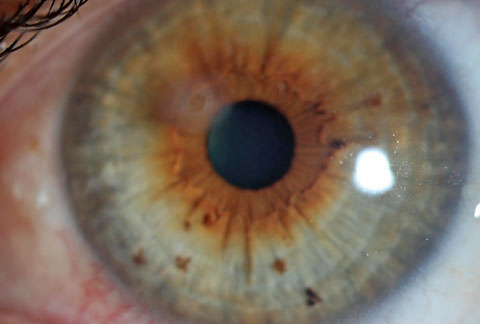
Ten pacjent został skierowany w celu oceny blizny spowodowanej przez ciało obce i usunięcia pierścienia rdzy. Kliknij obrazek, aby powiększyć.
Identyfikacja sprawcy(ów)
Przed prostym usunięciem czynnika sprawczego, ważne jest, aby dokładnie ocenić ogólny stan oka, charakter ciała obcego i głębokość urazu. Cechy specyficzne dla pacjenta i materiału mogą potencjalnie zwiększyć ryzyko powikłań i powinny kształtować krótko- i długoterminowy przebieg leczenia.
Łatwo dać się porwać emocjom związanym z identyfikacją problemu i zaproponowaniem leczenia; jednak zanim ciało obce zostanie usunięte i przypadek zostanie zamknięty, należy dokładnie ocenić oko, którego to dotyczy, aby upewnić się, że nie istnieją żadne wtórne ciała obce na powierzchni oka i że nie ma oznak zatrzymanego wewnątrzgałkowego ciała obcego. Lekarze powinni dokładnie ocenić przedni odcinek oka i zbadać rogówkę, a także spojówkę bulwarową i podniebienną z użyciem lub bez użycia barwnika fluoresceinowego, co uwidoczni obszary, w których doszło do przerwania ciągłości nabłonka. Ocena rogówki powinna wykluczyć wszelkie subtelne, pełnotkankowe rany (które, w przypadku małych ciał obcych, mogą być samouszczelniające się z powodu ciepła urazu penetrującego). Nieprawidłowości tęczówki i źrenicy, nawet subtelnie szczytowa tęczówka, również wskazują na możliwe zatrzymane wewnątrzgałkowe ciało obce i powinny skłonić do wykonania gonioskopii (po usunięciu ciał obcych, gdy glob jest względnie drożny z uformowaną komorą przednią i prawidłowym ciśnieniem wewnątrzgałkowym).
Ale w komorze przedniej często występuje subtelne, urazowe zapalenie tęczówki, jeśli pozostaje ono przewlekłe po usunięciu materiału, jest to silny wskaźnik zatrzymania materiału wewnątrzgałkowego, skłaniający do dokładniejszego badania. Każde uszkodzenie soczewki lub torebki spowoduje niemal natychmiastowy i znaczny rozwój zaćmy, co również wskazuje na penetrację wewnątrzgałkową i skłania do przeprowadzenia oceny. Jeśli te wskaźniki materiału wewnątrzgałkowego istnieją, pacjent powinien zostać rozszerzony podczas pierwszej wizyty.
Klinicysta musi być również świadomy wcześniejszej historii okulistycznej pacjenta. Wcześniejsze operacje rogówki, szczególnie LASIK, mogą mieć wpływ na rokowanie w przypadku ciała obcego, które przedostało się do interfejsu płatka. W takim przypadku mogą pojawić się problemy z wrastaniem nabłonka. Należy również zwrócić uwagę na pacjentów po keratoplastyce, ponieważ pęknięcie interfejsu może nastąpić przy agresywnym usuwaniu, szczególnie w przypadku stosunkowo świeżych przeszczepów. U tych pacjentów istnieje większe ryzyko wystąpienia lekoopornych superinfekcji.
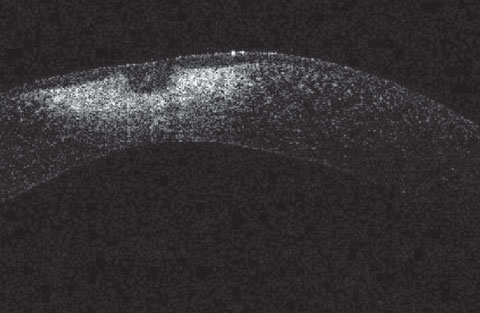
Ta OCT rogówki pacjenta z pierwszego zdjęcia pokazuje znaczące blizny rogówki, zbyt głębokie dla PTK. Ten przypadek podkreśla, jak agresywne użycie szczoteczki Algera do usuwania rdzy może prowadzić do znacznego zbliznowacenia rogówki.
Natura ciała obcego
Skład ciała obcego jest najczęściej związany z konkretną historią w czasie urazu. Historie spawania i szlifowania spowodują powstanie metalicznych ciał obcych, uderzenia narzędziami spowodują powstanie kamiennych/ceramicznych lub metalicznych obiektów, a urazy związane z zagospodarowaniem terenu (często powodowane przez podkaszarki) obejmą materiał organiczny lub kamienny (chociaż materiał kamienny w tych przypadkach powinien być traktowany podobnie do materiału organicznego, jeśli chodzi o ryzyko infekcji).
Wreszcie, tarantule domowe, choć rzadko spotykane, są dobrze opisanym źródłem ciał obcych powierzchni oka, ponieważ ich włosy na nogach mogą okresowo kończyć się na powierzchni oka, gdy pacjent, który niedawno zajmował się swoim zwierzęciem, pocierał oczy. Włókna te są kolczaste i mogą łatwo osadzić się w rogówce, jak również w spojówce.
Jak w przypadku każdego ciała obcego, podstawowe względy dotyczące materiału obejmują powstawanie rdzy rogówki w przypadku metalicznego materiału żelaznego, ryzyko zakażenia materiałem organicznym lub ryzyko zanieczyszczenia materiałem grzybiczym lub nietypowymi gatunkami bakterii, gdy materiał pochodzi z niejasnego źródła środowiskowego.
Klinicyści powinni dokładnie ocenić głębokość ciała obcego przed jego usunięciem, ponieważ głębokie szkło, ceramika lub kamień nie muszą być usuwane, jeśli nie mają wpływu na widzenie, natomiast bardzo głęboki materiał metaliczny lub organiczny powinien być prawdopodobnie skierowany do specjalisty ze względu na ryzyko penetracji i zaawansowanego bliznowacenia.
Chociaż ocena głębokości może wydawać się prosta, w wielu przypadkach może być trudno jednoznacznie określić poziom penetracji; dlatego uzasadnione jest dokładne badanie cienkim odcinkiem optycznym. W niejasnych przypadkach, OCT rogówki może wyraźnie wykazać strefy penetracji.
Przed użyciem wiertła z pędzelkiem Algera na pierścieniach rdzawych rogówki należy również rozważyć głębokość urazu. Frezy pędzelkowe Algera są powszechnie zgłaszane jako posiadające wrażliwe na nacisk sprzęgło, które zapobiegnie penetracji mechanizmu przez błonę Bowmana; jednak jeśli samo ciało obce penetruje błonę Bowmana, nie ma już skutecznego oporu, aby zainicjować zatrzymanie, co może prowadzić do szerokiego bliznowacenia, jeśli jest stosowane agresywnie.
W przypadku urazów penetrujących należy ustabilizować gałkę oczną, a następnie skierować do oceny specjalistycznej.
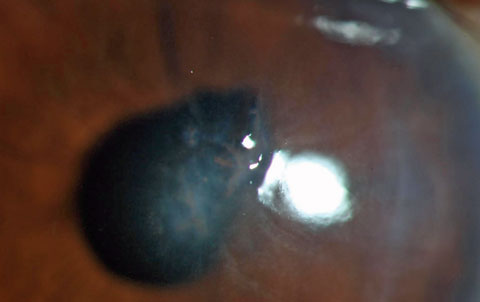
Głębokie stromalne zatrzymane ciało obce z podkaszarki do chwastów. Zwróć uwagę na zniekształcenie źrenicy, wskazujące na to, że uraz był penetrujący i podkreślające możliwość wystąpienia zatrzymanego wewnątrzgałkowego ciała obcego. Biorąc pod uwagę charakter urazu, istnieje znaczne ryzyko mikrobiologicznego zapalenia rogówki lub zapalenia wewnątrzgałkowego.
Ostry uraz
Z wyjątkiem penetrującego lub obojętnego/głębokiego ciała obcego, materiał powinien zostać usunięty z pacjentem w znieczuleniu miejscowym w klinice. Przy dobrej współpracy z pacjentem jest to możliwe bez użycia wziernika powiek, ale w przypadku nasilonego skurczu powiek klinicyści powinni użyć wziernika. W bardzo powierzchownych przypadkach materiał można często po prostu zetrzeć za pomocą aplikatora z końcówką bawełnianą. W głębszych przypadkach konieczne jest zastosowanie bardziej inwazyjnych środków.
Zależnie od preferencji klinicysty, istnieje szereg dopuszczalnych przyrządów do usuwania ciała obcego w rogówce: szpikulec golfowy, kleszcze jubilerskie, sonda magnetyczna lub igły o małym rozmiarze. Wszystkie narzędzia powinny być sterylne. Celem jest całkowite usunięcie materiału i wszelkich małych cząsteczek pozostałych po usunięciu pierwotnego ciała obcego. Jednakże przerwanie ciągłości zrębu prowadzi do bliznowacenia, a szerokie przerwania w tym miejscu powinny być ograniczone, jeśli nie są konieczne.
Każde ciało obce zawierające żelazo spowoduje odkładanie się rdzy na sąsiedniej rogówce wkrótce po zetknięciu się z powierzchnią oka. Mechanizm ten prawdopodobnie obejmuje odpowiedź immunologiczną na żelazne ciało obce, w przeciwieństwie do prostej inokulacji i dyfuzji, i nie jest związany ze statusem termicznym ciała obcego.2
Niezależnie od dokładnego fizjologicznego pochodzenia rdzawych pierścieni rogówki, ich obecność często wywołuje stan zapalny i spowalnia gojenie oraz powoduje zlokalizowaną martwicę zrębu, w przeciwieństwie do licznych innych form złogów żelaza, które występują w obrębie rogówki, takich jak linie Hudsona-Stahlego, linie Stockera i pierścienie Fleichera. Powinny być one generalnie usuwane tak dokładnie, jak to tylko możliwe, gdy zostaną napotkane.3,4 Podobnie jak w przypadku usuwania samego ciała obcego, usuwanie pierścieni rdzy może być wykonane za pomocą kilku różnych urządzeń, z których najpopularniejsze to igła o małej średnicy i wiertło okulistyczne. Badania kliniczne wykazują bardziej równomierne i kompletne usunięcie rdzy za pomocą wiertła w porównaniu z ręcznym usuwaniem za pomocą igły, a także ułatwiają szybsze gojenie; jednakże jeden ze zwierzęcych modeli usuwania pierścienia rdzy wykazał tendencję do powstawania głębszych blizn, gdy użyto wiertła.1,5 Ponownie, chociaż usunięcie rdzy z rogówki ułatwi szybką reakcję gojenia, rozległe przyłożenie wiertła do zrębu może prowadzić do powstania znacznych blizn. Usunięcie całego materiału rdzy w ciągu kilku wizyt, ponieważ bardziej obwodowy materiał rdzy może migrować powierzchownie, może być preferowane, gdy pierścień jest duży i głęboki, a część materiału nie daje się łatwo usunąć. W tym okresie rdza, która nie utrudnia gojenia się rogówki, może pozostać na miejscu.6
Po usunięciu ciała obcego i pierścienia rdzy, pacjent powinien być leczony w podobny sposób jak pacjenci z otarciem rogówki. W każdym przypadku należy zastosować antybiotyki miejscowe. Podczas gdy generyczne okulistyczne środki przeciwbakteryjne są dopuszczalne w przypadkach bez obciążającego wywiadu, w tych z obciążającym wywiadem należy przepisać fluorochinolony nowszej generacji. W takich przypadkach preferuję Vigamox (moxifloxacin 0,5%, Alcon) ze względu na brak środka konserwującego. Chociaż klinicyści powinni być świadomi ryzyka zakażenia grzybiczego i wydłużyć odstępy między kolejnymi badaniami oraz całkowity przebieg obserwacji w przypadku ciał obcych wysokiego ryzyka, leczenie profilaktyczne przeciwgrzybicze nie jest uzasadnione w większości przypadków.
Dla zapewnienia komfortu pomocna może być cykloplegia, a ograniczone dawkowanie miejscowych okulistycznych NLPZ może również zmniejszyć ból, chociaż krople te mogą czasami prowadzić do problemów z gojeniem się rogówki. Do czasu zamknięcia ubytku nabłonka można również stosować opaskowe soczewki kontaktowe. Bardziej zaawansowana terapia z użyciem tkanki owodniowej może być zastosowana, ale w większości przypadków nie jest konieczna. Kortykosteroid (sam lub jako kombinacja antybiotyku i steroidu) nie powinien być stosowany w przypadku organicznego ciała obcego w rogówce (nawet w przypadku traumatycznego zapalenia tęczówki) do czasu wygojenia się nabłonka, ze względu na ryzyko nasilenia poważnej infekcji. W przypadkach, w których istnieje obawa powstania blizny ograniczającej widzenie, można zastosować tkankę owodniową, ponieważ może ona w pewnym stopniu pomóc w zmniejszeniu ryzyka powstania powierzchownej blizny. Kontrola powinna nastąpić wkrótce po zabiegu, aby zapewnić odpowiednie gojenie i umożliwić usunięcie miękkiej soczewki kontaktowej z bandażem, jeśli jest używana.
Post-Trauma Considerations
Postępowanie w przypadku ciał obcych w rogówce powinno obejmować również leczenie wszelkich następstw, które mogą się pojawić. Aby umożliwić rozpoznanie powikłań w odpowiednim czasie, oprócz badania kontrolnego w ciągu jednego do dwóch dni po urazie, klinicyści powinni przeprowadzić badanie kontrolne około tygodnia później, chociaż zalecenia te mogą się różnić w zależności od przypadku. Problemy, które rozwijają się kilka dni i miesięcy po pierwotnym urazie mogą być tak prozaiczne jak słabo gojące się oko lub tak znaczące jak mikrobiologiczne zapalenie rogówki. Czasami, ciało obce i jego usunięcie może pozostawić wizualnie znaczącą bliznę, która powinna być oceniona pod kątem możliwości jej usunięcia.
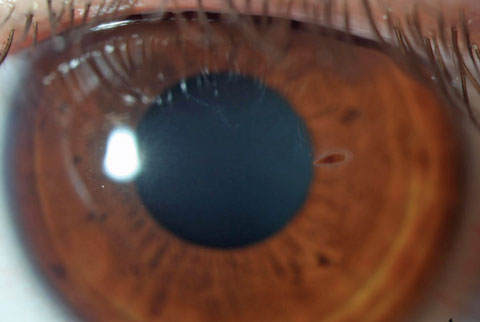
Ciało obce w rogówce z nasion roślin niesie zwiększone ryzyko mikrobiologicznego grzybiczego zapalenia rogówki. Kliknij obrazek, aby powiększyć.
Co może pójść nie tak?
Czasami u pacjentów, u których usunięto ciało obce, występują powikłania, takie jak:
Nie gojąca się rana. W prawie wszystkich przypadkach ubytki nabłonka spowodowane ciałami obcymi w rogówce goją się szybko i bez powikłań po usunięciu ciała obcego i ewentualnego rdzawego pierścienia. Nie gojenie się rany występuje najczęściej wtedy, gdy osad rdzy z rogówki nie zostanie wystarczająco usunięty i dojdzie do powstania obszaru martwicy. W tym momencie, szczoteczka Algera lub igła o małej średnicy często łatwiej usunie resztki rdzy z rogówki niż podczas pierwszej wizyty. Wszelkie martwicze tkanki, które również opóźniają epitelializację, powinny również zostać usunięte. Jeśli nie jesteś pewien, czy masz do czynienia z tkanką martwiczą, czy z naciekiem, które mogą wyglądać podobnie (choć zachowują się zupełnie inaczej podczas mechanicznego usuwania rdzy – tkanka martwicza jest zazwyczaj bardziej miękka i łatwiej poddaje się usuwaniu niż naciek), właściwym rozwiązaniem będzie hodowla materiału na przygotowanym wcześniej waciku. W przypadkach, w których nie ma martwicy ani pozostałej rdzy rogówki, winowajcą może być neurotrofia, naświetlenie lub poważna choroba powierzchni oka, ponieważ każdy z tych czynników może spowolnić gojenie i powinien być starannie oceniony i leczony. Chociaż nie są one konieczne w większości przypadków ciał obcych w rogówce, w każdym nie gojącym się ubytku rogówki, bezszwowa błona owodniowa jest świetną opcją przyspieszającą gojenie. Kontynuacja antybiotykoterapii w skutecznych dawkach jest konieczna tak długo, jak długo utrzymuje się ubytek nabłonka.
Infekcja. Nieoperacyjne urazy powierzchni oka są największym czynnikiem ryzyka infekcyjnego zapalenia rogówki w krajach rozwijających się i są również odpowiedzialne za znaczną część przypadków w Stanach Zjednoczonych. Infekcje grzybicze są dobrze znane i kojarzone z urazami rogówki spowodowanymi substancjami roślinnymi, ale inne zakaźne czynniki etiologiczne, takie jak prątki niegruźlicze, Nocardia i Acanthameoba są szeroko rozpowszechnione w środowisku i związane z urazami zewnętrznymi. Zranienia ciałami obcymi pochodzącymi z podejrzanych źródeł powinny być uważnie obserwowane przez dłuższy czas i prawdopodobnie powinny być leczone silniejszymi antybiotykami niż te pochodzące z czystego materiału. Infiltraty, które rozwijają się w miejscach urazów zewnętrznych, muszą być hodowane i leczone agresywnie lub kierowane do specjalisty, ponieważ w wielu takich przypadkach mamy do czynienia z nietypowym organizmem.
Nawracająca erozja rogówki (RCE). Jest to często spotykana jednostka kliniczna, która często związana jest z urazem, w większości przypadków powierzchownym uszkodzeniem nabłonka rogówki i błony Bowmana przez paznokieć. Biorąc pod uwagę wspólną etiologię urazu, uszkodzenie rogówki ciałem obcym może wydawać się prawdopodobnym źródłem, z którego może rozwinąć się RCE. W rzeczywistości jednak ciała obce rzadko są przyczyną tego schorzenia. Uzasadnieniem tej różnicy jest głębokość urazu i patofizjologia RCE. Każdy uraz, który usuwa nabłonek, ale nie narusza błony Bowmana, będzie goił się bez powikłań. Każdy uraz, który powoduje usunięcie nabłonka i nieregularne przerwanie ciągłości błony Bowmana, ale nie powoduje przerwania ciągłości zrębu, ma większe szanse na doprowadzenie do RCE, ponieważ w takich przypadkach dochodzi do przerwania kompleksów kotwiczących nabłonka. Jednak każdy uraz, który nieregularnie narusza nabłonek, błonę Bowmana i zrąb, ma niski wskaźnik RCE, ponieważ bliznowacenie związane z aktywacją keratocytów (co ma miejsce w przypadku urazu zrębu). Prowadzi to do wzmocnienia adhezji nabłonek-stroma i niskiego ryzyka RCE. W większości przypadków ciała obce w rogówce przenikają do zrębu, więc związek z RCE jest bardzo niewielki.

Mały kawałek zatrzymanego szkła jest obecny w środkowej części zrębu. Materiał ten znajduje się poza osią widzenia i jest obojętny, dlatego można go pozostawić w spokoju.
Blizny pourazowe
Bliznowacenie występuje we wszystkich przypadkach urazu zrębu i należy się go spodziewać w pewnym stopniu po usunięciu ciała obcego. W wielu przypadkach małych uszkodzeń ogniskowych, blizny te nie wpływają na widzenie w znaczącym stopniu, nawet jeśli dotyczy to osi wzrokowej. Czasami jednak, w przypadku dużych, rozległych (takich jak powstałe w wyniku rozbicia szkła) lub głębokich uszkodzeń ciała obcego, bliznowacenie zrębu może być znaczne i w rezultacie może dojść do zaburzenia widzenia. W takich przypadkach można rozważyć opcje chirurgiczne. W przypadku każdej operacji najlepiej jest, aby pacjent odczekał co najmniej sześć miesięcy od urazu, aby oko mogło się całkowicie zagoić. Jeżeli w tym czasie wzrok lub parametry keratometryczne ulegną znacznym zmianom, pacjent powinien odczekać kolejne sześć miesięcy; dla każdej operacji ważne jest, aby rogówka była względnie stabilna. Kiedy rogówka ustabilizuje się, można rozważyć następujące opcje chirurgiczne: przeszczep rogówki; penetrująca keratoplastyka (PK) lub głęboka przednia keratoplastyka płytkowa (DALK) w przypadku głębokich centralnych blizn rogówki; lub keratektomia fototerapeutyczna (PTK) w przypadku przednich blizn zrębu.
Choć przeszczep dla blizny po ciele obcym jest rzadkością, PTK jest często stosowana w tym charakterze. PTK wykorzystuje laser excimerowy do usuwania tkanki rogówki i może dość skutecznie leczyć powierzchowne zmętnienie lub nawet strefy nieregularnego astygmatyzmu rogówki, oba często spotykane źródła utraty wzroku z powodu blizn rogówki. W większości przypadków, podobnie jak w przypadku tradycyjnej PRK, centrum chirurgiczne nie usunie tkanki poza resztkowe podłoże zrębu o grubości od 300µm do 350µm i dlatego blizny muszą być przednie. Ponadto, ponieważ w wyniku zabiegu usuwana jest tkanka rogówki, następuje efekt spłaszczenia, który zmniejsza krótkowzroczność lub zwiększa nadwzroczność, co w niektórych przypadkach może być przydatne, a w innych może być wadą. Zabiegi przeciw nadwzroczności mogą być stosowane, gdy to przesunięcie nie jest pożądane, ale laserowe zabiegi nadwzroczności nie są tak dokładne lub skuteczne długoterminowo jak zabiegi krótkowzroczności.
Należy również zauważyć, że każda aplikacja excimerowa dla nieregularnego astygmatyzmu wtórnego do blizny ma mniej precyzyjne wyniki i odpowiednie doradztwo dla pacjenta dotyczące celu procedury (zmniejszenie, ale może nie wyeliminowanie, nieregularności) jest kluczowe. Jako część badań tych pacjentów, diagnostyczne badanie sferocylindryczne (RGP) może być użyteczne w celu określenia ilości zmniejszonego widzenia wynikającego z nieregularności rogówki (które RGP skoryguje) lub zmętnienia (którego RGP nie skoryguje) i może pomóc w podjęciu decyzji chirurgicznej.
W przypadku głębokich lub pełnych blizn, PK i DALK mogą być opcjami do rozważenia. Biorąc pod uwagę koszt operacji, czas rekonwalescencji, ryzyko powikłań i niepewny punkt końcowy refrakcji, PK i DALK powinny być zarezerwowane dla wizualnie znaczących blizn, których nie można skorygować za pomocą RGP.
Zważywszy na częstość występowania urazów rogówki spowodowanych ciałami obcymi, większość lekarzy POZ jest dobrze zaznajomiona z postępowaniem w takich przypadkach, jednak jeśli nie jesteś przyzwyczajony do wykonywania ręcznych manipulacji na oku lub nie miałeś do czynienia z takim przypadkiem przez dłuższy czas, niektóre subtelne aspekty opieki nad nimi mogą zostać przeoczone. Podobnie jak w przypadku leczenia każdego ostrego urazu oka, ważne jest, aby pamiętać zarówno o ostrych względach (materiał, głębokość, stopień naruszenia tkanek oka), jak i o względach przewlekłych (potencjał blizny, infekcji i słabego gojenia) przed rozpoczęciem leczenia, aby zapewnić najlepsze wyniki i odpowiednie oczekiwania pacjenta.
Dr Bronner jest optometrystą w Pacific Cataract Laser Institute w Kennewick, Wash.
1. Bowes Hamill M. Urazy mechaniczne. In: Krachmer JH, Mannis MJ, Holland EJ. eds. Cornea. 2nd ed. St. Louis: Mosby;2004:749-76.
2. Dilly N. What is a Rust Ring. Cornea. 2012;31:1355-7
3. Jauamanne DGR, Bell RWD. Non-penetrating corneal foreign body injuries: factors affecting delaying in rehabilitation of patients. Journal of Accident and Emergency Medicine. 1994;11:195-7.
4. Brown N, Clemett R, Grey R. Corneal rust removal by electric drill. Br J Ophthalmol. 1975;59: 586-9.
5. Sigurdsson H, Hanna I, Lockwood AJ, Longstaff S. Removal of Rust Rings, Comparing Electric Drill and Hypodermic Needle. Eye. 1987;1:430-2.
6. Liston RL, Olson RJ, Mamalis N. A comparison of rust-ring removal methods in a rabbit model: small-gauge hypodermic needle versus electric drill. Annals of Ophthalmology. 1991;23:24-7.
7. Rapuano C, Luchs JI, Kim T. Anterior Segment Trauma. In: Anterior Segment; The Requisites in Ophthalmology. Mosby;2000:115-118.