INTRODUCTION
長年にわたり、異なる心血管状態の患者においてβ遮断薬(BBs)と同じくらい広く研究されている薬剤群はほとんどありません。 過去30年間、β遮断薬は心臓病学の分野に革命を起こし、心不全(HF)、高血圧、不整脈、虚血性心疾患という4つの最も一般的な心臓病グループに対する有効性を裏付ける多くの証拠が得られている。 同時に、BBの新たな作用機序も依然として発見されており、BBの明らかな有用性の理由をより良く説明するのに役立っています1。 これらの新たな発見により、臨床現場におけるBBの潜在的な、しかしまだ明らかにされていない用途がさらに拡大された。 しかし,これまでの常識に反して,BBは逆説的に有益であると考えられるようになり,この分野は概念的な革命を遂げた。 21世紀の最初の10年間で、これらの薬剤がHF患者に非常に良い影響を与えることが示された。 それ以来,収縮機能不全(左室駆出率の低下,40%以下,駆出率低下ともいう)のある患者のHF治療の基礎となっている。 しかし、HFは、米国心臓病学会(ACC/AHA)2によるステージAの無症状患者から、LVEFの範囲が異なる有症状患者、さらには入院患者や重度のHF症状を有する患者まで、その全体像を把握する必要があります。 表1は、BBの使用を支持する主な無作為化試験4~10のデータと、最も重要なエンドポイントを減少させる能力を示している。 メトプロノール、ビソプロノール、カルベジロールは有意に有益な効果と関連しているが、ブシンドロールとネビボロールについては、その関連性はそれほど一貫していない。 SENIORS試験(年齢4695〜70歳、64%がrEF)では、ネビボロールは死亡と心血管系入院の複合エンドポイントのリスク低下と関連していたが、単独死亡や他のエンドポイントのリスクは低下していなかった4。 この集団において最も強力なエビデンスを有する3つのBB(メトプロノール、ビソプロノール、カルベジロール)は、さまざまな試験において直接関連する死亡(突然死およびHF)およびHFによる入院の割合が低いことが示すように、疾患の進行抑制と関連している6。-8
心不全におけるβ遮断薬の主な臨床試験のデザインと結果
| 試験(y, 患者数) | 薬剤、平均(mg/d) | NYHA | LVEF | Ischemic | 平均フォローアップ数, mo | NYHA class III/IV | NNT1 life1 y | Reduction in death | Reduction of hospitalization | ||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| 合計 | CV | Sudden | HF によるもの | 合計 | |||||||||
| CIBIS-…II6(1999年。 n=2647) | Bisoprolol 7.5 mg/日 | III- (注)1.IV | 35% | 50% | 15 | 100% | 23 | 34% | 44% | 26% | 20% | 36% | |
| merit- (特長HF7(1999年。 n=3991) | メトプロール 159mg/d | II-.IV | 40% | 65% | 12 | 59% | 27 | 34% | 38% | 41% | 49% | 18% | 35% |
| US carvedilol10(1996, n=1094) | カルベジロール 45mg/d | II-。IV | 35% | 48% | 6 | 60% | 15 | 65% | 65% | 55% | 79% | 27% | – |
| copernicus8 (2002, n=2289) | カルベジロール 37mg/d | III-.IV | 25% | 67% | 10 | 100% | 15 | 35% | – | 20% | 33% | ||
| comet9(2003, n=3029) | カルベジロール42mg/d vs メトプロロール85mg/d | II-.IV | 35% | 51% | 58 | 51% | – | 17% | 20% | 3%.3 | |||
| best5(2001, n=2708) | Bucindol 152 mg/d | III-IV | 35% | 59% | 24 | 100% | – | 10% 。 NS | 14%, NS | 12%, NS | 15%, NS | 8%, NS | 22% |
| SENIORS4 (2005, n=2128) | Nebivol 7.7mg/d | II-IV | * | 68% | 21 | 40% | – | 12%, NS | 16%.* | – | 4%, NS | – | |
CV, cardiovascular; HF、心不全、LVEF、左室駆出率、NNT、治療必要数、NS、有意差なし、NYHA、New York Heart Association。
COMET(カルベジロール vs メトプロロール酒石酸塩)を除くすべての試験でβ遮断薬 vs プラセボを解析。 リスク低減は特に記載のない限りすべて有意である。
LVEFは対象基準ではなかったが,36%の患者がLVEF> 35%であり,対象患者は70歳以上であった。
2つのBB-カルベジロールとメトプロロールタートレート-を直接比較した唯一の試験であるCOMET試験では、カルベジロールが死亡率が低かった。しかし、MERIT-HF試験7で使用した処方とは異なり、短期作用型メトプロロールを使用したことがこの差を多少説明するかもしれない9。 生存率への効果が証明されているBBを中心とした大規模なメタアナリシスでは、治療とサブグループの相互作用なしに12ヵ月死亡率を31%減少させるBBの差は認められなかった11。図1は、メタアナリシスの結果に基づき、異なる事象を減らすために必要な相対リスクの低下と1年後の治療患者数を示している11
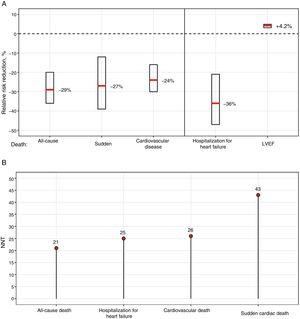
心不全でLVEFが低下している患者におけるβ遮断薬のベネフィット。 A:相対的なリスク低下と95%信頼区間。 B:1年後のNNT。 LVEF, left ventricular ejection fraction; NNT, number needed to treat.
近年、rEF患者におけるBBのベネフィットと心拍数の関係について様々なメタアナリシスで取り上げられている。 心拍数が高いほど予後が悪いという関連性はよく知られている。 それにもかかわらず、HF-ACTION試験のサブ解析では、心拍数に関係なく、BBの高用量投与でより大きな効果が得られることが示された12。 一方、他の最近のメタアナリシスでは、BBの心拍数減少に関連した有益性は洞調律の患者でのみ達成されるか、心房細動(AF)患者では少なくとも低いことが示されている13。しかし、AF-CHF研究のサブアナリシスでは、BBはAFおよびrEFの患者における死亡率も改善することが示された14
特に問題となるのは無症状のrEFのある患者である。 これらの患者では、BBは理論上、症候性HFへの進行を促進する心室リモデリングの悪影響を防ぐことができる。 ニューヨーク心臓協会(NYHA)ステージIでrEF(ACC/AHAのステージB)の無症候性患者を無作為化した唯一の試験であるREVERT試験1では、コハク酸メトプロロールが1年後の容積減少およびLVEF増加と関連していることが示された15。CAPRICORN試験(脳梗塞後のLVEF<5727>40%)では有症状ステージへの進行が少なく、リモデリングおよび心室機能が改善したことが明らかになった16。 観察研究では、BBの使用により症候性HFのエピソードが60%減少した。17 収縮機能が中程度または保たれている心不全
前向き臨床試験は少なく、通常、心エコーパラメータのような間接的エンドポイントがあるか、サンプルサイズが小さく、臨床エンドポイントに対する効果の推定が可能なだけである。 最近、TOPCAT試験(LVEF> 45%)のサブスタディで、BBは、特に梗塞の既往のない患者では、有害な心血管イベントの増加と関連することが示された19。 しかし、最新の欧州ガイドラインでLVEFが中程度の患者(40%~49%)を別のサブグループとして考慮することが推奨された後、重要な臨床試験の各患者のLVEFを含む個別のメタ分析では、死亡率の点で洞調律の患者が実際にBB療法から利益を得られることが示されました(20)。
重症急性心不全rEFで入院した患者において、入院中のBBの継続は死亡リスクを40%減少させ、一方、BB未使用の患者におけるBB治療の開始はリスクをほぼ60%減少させた21。一方、入院中のBBの中止は死亡率を2倍にした22。 COPERNICUS試験では、利尿剤静脈内投与中の入院患者や減圧患者を含む重症HF(NYHA III-IV度、LVEF 25%)患者を評価した。 さらに、入院中にBBを開始することで、フォローアップ期間中のBB治療の継続が容易になった23。MERIT-HF試験の別のサブ解析では、臨床的悪化がよりひどい患者(NYHA III〜IV度、LVEF 25%)を含み、メトプロノールの有益性は明らかで、さらに大きい24。高血圧症におけるβ遮断薬
プラセボと比較して、β遮断薬は合併症のない本態性高血圧症患者の全死亡または心血管系死亡を減少させることは示されていない25-27。しかし、心血管イベント、主に脳卒中を減らすことは可能である。 利尿剤と比較して、BBは心血管イベントを減少させず、むしろ脳卒中の発生率が高くなる可能性がある。28 この高い脳卒中発生率は年齢と関連していると考えられ、60歳以上の高齢者ではBBのリスクが高くなる29。 カルシウム拮抗薬やアンジオテンシン変換酵素阻害薬/アンジオテンシン受容体拮抗薬と比較すると、BBは脳卒中のリスクが高くなる26,27。高血圧治療の第一選択薬としてのBBの使用と他の薬剤群の比較を図2に示す。
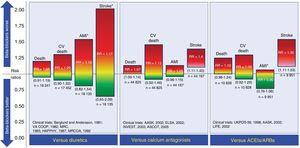
本態性高血圧の治療の第一選択薬として用いられるβ遮断薬と他の薬剤との比較。 リスク比は95%信頼区間(括弧内)と共にプロットされている。 ACEI,angiotensin-converting enzyme inhibitors,AMI,acute myocardial infarction,ARB,angiotensin II receptor blocker,CV,cardiovascular,RR,risk ratio。 *GRADE作業部会のエビデンスレベル分類によると、リスク比とそれに対応する信頼区間が低レベルである事象。 Wiysongeらによるメタアナリシス27
BBは異種薬剤群であるため,メタアナリシスから得られる結論には一般的に注意が必要である。 表2は、高血圧治療における異なるBBの役割を分析した最も重要な臨床試験の結果である30。-45
本態性高血圧治療におけるβ遮断薬を解析した主な臨床試験
| 試験 | 対象 | β・・・ β遮断薬を解析した主な臨床試験
| 比較 |
結果 |
|
|---|---|---|---|---|
| Berglund and Andersson30 | 47-54 y | Propranolol | Thiazide | 死亡率に差はない |
| VA COOP31 | 21-65 y | Propranolol | Thazide | 死亡率に差はない。 AMI、脳卒中 |
| MRC32 | 35-64 y | Propranolol | ThiazidePlacebo | Lower risk of stroke vs placebo.Line.The MRC32は、プラセボと比較して脳卒中のリスクを低下させた。 AMIや死亡率に差はない脳卒中のリスクはチアジドより高い |
| Coope and Warrender33 | Atenolol±thiazide | Placebo | Lower the risk vs placebo; AMIおよび死亡率に差はない | |
| HAPPHY34 | 40-。65歳(男性のみ) | MetoprololAtenol | Thiazide | 利尿剤に対して脳卒中が少ない傾向死亡率、AMIに差なし |
| MAPHY35 | 40-に差あり。64歳(白人男性のみ) | Metoprolol | Thiazide | 総死亡率を減少させることができた。 AMI、脳卒中 |
| STOP-Hypertension36 | 70-84 y | PindololMetoprololAtenol | Placebo | Reduction in cardiovascular death, AMI.and stroke |
| MRCOA37 | 65-74 y | AtenololDiuretics | Placebo | 心血管死、脳卒中に差はない。 またはAMI vs プラセボ(利尿剤 vs プラセボはこれらのイベントを減少させた) |
| UKPDS38 | 糖尿病患者 | Atenolol | Captopril | 総死亡に差はなかった。 AMI、脳卒中 |
| STOP-239 | 70-84 y | PindolMetoprololAtenol | Enalapril Lisinopril Felodipine Isradipine | 死亡率、AMIに差がないこと。 または脳卒中 |
| CAPPP40 | 20-66歳 | MetoprololAtenol | Captopril | Tendency for higher cardiovascular mortalityNo difference in AMILower risk of stroke |
| ELSA41 | 頸動脈アテローム性動脈硬化症 | アテノロール | ラシジピン | 動脈硬化性プラークの進行促進 |
| LIFE42 | 55-80歳 | アテノロール | ロサルタン | 心血管死は同じAMリスクは同じ脳卒中は多いDMは多い |
| INVEST43 | ≧50 y虚血性心疾患 | Atenolol±thiazide | Verapamil±trandolapril | 死亡率に差はない。 AMI、脳卒中 |
| CONVINCE44 | ≥ 55年 CVRF1回 | Atenolol | Verapamil | 死亡率、AMIに差はない。 または脳卒中 |
| ASCOT-BPLA45 | 40-…79歳心血管リスクが高い | Atenolol±thiazide | Amlodipine±perindopril | AMIのリスクが高い傾向脳卒中のリスクが高い傾向心血管死亡率が高い傾向 DMリスクが高い傾向 |
AMI.L
高血圧に関するヨーロッパの新しいガイドライン46は、合併症のない高血圧に対する第一選択薬としてBBを除外している。 47 BBの抗不整脈作用は、一方ではその直接的な心臓電気生理学的作用の結果であり、それは心拍数の減少、異所性ペースメーカーの自発的活性化の減少、電気インパルスの伝導の遅延、房室結節の不応期の延長など、様々な方法で媒介される。 一方、抗不整脈作用は、直接的な電気生理学的心臓活動ではないが、交感神経活動の抑制、心筋虚血の軽減、圧反射機能への影響、機械的ストレスの軽減などを介して、不整脈の予防に役立つ他のメカニズムに影響されている。 これらの効果は、心筋細胞のイオンチャネルを直接調節することによって活性を発揮する他の抗不整脈薬とは異なるものである。 心房細動<798>BBは、禁忌のない患者の心房細動において、心拍数のコントロールのための第一選択薬である。48 心拍数のコントロール療法は心房細動管理において基本的な役割を果たすが、交感神経活性は心房細動の開始と維持に関係している49。 それにもかかわらず、リズムコントロールにおけるBBの役割は二次的なものである。しかし、プラセボに対する無作為化試験において、メトプロロールが心房細動の再発を11%減少させたことは事実である50。
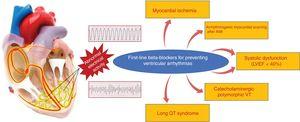
心室性不整脈による突然死の予防にβ遮断薬の有用性が証明されている臨床状況。 AMI、急性心筋梗塞、LVEF、左室駆出率、VT、心室頻拍.
BETA-BLOCKERS IN ISCHEMIC HEART DISEASE
BBs は数十年前から、AMI(静脈内投与)時、AMI後の慢性投与、あるいはAMIの経験のない冠動脈疾患患者などの状況で虚血性心疾患の管理に使用されてきた。 プレパーフュージョン時代における複数の研究で、AMIの設定におけるBBの有益な効果が検討され、長期死亡率の明らかな低下が示された58
梗塞急性期におけるβ遮断薬静注
AMIの経過中、痛み、不安、心拍出量低下に対応してカテコールアミンによる交感神経活性が生じる。 この交感神経緊張の亢進は、心筋壊死を促進する心筋酸素要求量の増加や、心臓突然死のリスクを高める心室細動閾値の低下などの悪影響を及ぼす。 交感神経活動の亢進は、血小板や好中球など、さまざまな種類の循環器系細胞を活性化する。 59
再灌流前の時代に行われたほとんどの試験では、AMI診断直後にBBを静脈内投与し、その後BBを経口投与した場合とプラセボを投与した場合が比較されている58。 再灌流がない場合、ネクローシスの範囲を制限することに有益性を見出すことは困難である。 薬理学的再灌流(線溶)の時代には、無作為化試験でアテノロールの静注は梗塞サイズの縮小に効果がなかった60 。しかし、別の非無作為化試験では、メトプロロール静注は梗塞サイズの縮小と関連していた61。一次血管形成術で再灌流した患者におけるこの問題の最初の臨床研究は、スペインで行われた METOCARD-CNIC 試験である62。 この試験では、メトプロロールの投与は、梗塞サイズの縮小53 と長期的なLVEFの上昇と関連していた63 。その後の別の試験、EARLY-BAMI試験では、一次血管形成術を受けたAMI患者における早期メトプロロール投与の心臓保護効果は確認できなかった64 。 2つの試験の間の相違は、メトプロロールの静脈内投与から再灌流までの時間が長いほど、その心保護効果が大きくなるため、メトプロロールの投与時間(METOCARD-CNICではかなり早い)に起因するようである65。 再灌流前の早い時期にメトプロロールを静脈内投与すると梗塞サイズが小さくなるメカニズムの根底には、循環好中球とその血小板との凝集に直接作用し、再灌流障害の軽減と微小血管の閉塞の減少をもたらすと考えられる66
AMIにおけるBBs静脈内投与の早期使用は、心源性ショックの発生率を高める可能性から疑問が持たれている。 この懸念はCOMMIT試験の結果に基づいている54。この試験では、AMI患者へのメトプロロールの早期投与は心室細動の有意な減少に関連したが、ショックの増加にはつながった。 しかし、COMMITの対象には病勢が進行した患者も含まれていた。 さらに、半数は再灌流を受けなかった。 さらに、心原性ショックを発症した患者は頻脈や低血圧とともに急性心不全の明らかな徴候を持っていた。 一方、73,000人以上の患者を対象としたBBの早期投与に関するすべての試験を含むメタ解析では、この戦略はHFの徴候のない患者に適用すれば安全であり、心室細動の頻度も著しく減少することが証明された67。
一次血管形成術を受けた患者を対象に行われた新しい試験に基づき、ST上昇型AMI患者の治療に関するESCガイドラインでは、HFの徴候や収縮期低血圧(
mmHg)がない場合、静脈内BBs(クラスIIa A)を早期に使用することを推奨している68。 この試験では、LVEFが40%以下のAMI後の患者1950人が、カルベジロールとプラセボに無作為に割り付けられた。 16 HFrEFに焦点を当てた試験(表1)の多くにAMI後の患者が含まれていることから、LVEFが40%以下でAMIを発症したすべての患者にBBの適応があることが確立されたと考えられる。 しかし、LVEF>40%のAMI後の患者に対するBBの有用性に関するエビデンスは不足している。 この問題に光を当てようとする観察研究は数多くあるが、いずれも大きな限界があり、決定的な情報を提供していない(Ibáñezらによるレビュー1)。
以上のことから、AMI患者に関するESC臨床実践ガイドラインは、ST上昇AMIか非ST上昇AMIかにかかわらず、LVEFが40%以下であればBB使用を強く推奨(クラスIA)。 しかし、LVEF> 40%のAMIを発症した患者に対する推奨度は弱い1
図4は、AMIの文脈でBBの有用性が証明されている臨床状況を示している1
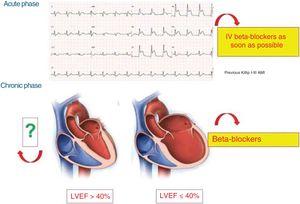
急性冠症候群の各相におけるβ遮断薬の現状。 AMI、急性心筋梗塞、IV、静注、LVEF、左室駆出率.
日常診療の重要な側面であるBBのエビデンスが不足しているため,欧州では,AMIを発症したLVEF低下のない患者に対するBBの役割を検討する3つの大規模実用的臨床試験が進行中である。 スペインの国立循環器病研究センター(CNIC)が主導するREBOOT臨床試験(NCT03596385)には、スペインとイタリアの70以上の施設が参加しています。 LVEF> 40%のAMI後患者約8500人が、このスペインの大規模試験に参加する予定です。 さらに、スウェーデンとノルウェーでは、それぞれREDUCE-SWEDEHEART試験(NCT03278509)とBETAMI試験(NCT03646357)が行われており、そのデザインはREBOOT試験と類似しています。 表3は、AMIの急性期または急性期後の維持期におけるBBの役割を分析したさまざまな臨床試験16,53,54,60,64,69-72の結果を要約したものである。
急性冠症候群におけるβ遮断薬使用に関する主な試験
| 試験(y) | 再灌流 | 薬剤 | No.1。 | 基準 | 結果 |
|---|---|---|---|---|---|
| 急性期の静脈内投与 | |||||
| ISIS-。I69 (1986)* | なし | アテノロール | 16 027 | あらゆる部位でAMIが疑われる | 15%減少したこと 死亡率 |
| MIAMI70 (1985)* | なし | Metoprolol | 5778 | いずれかのAMIが疑われたとき。 | 死亡率29%減少 |
| MILIS71 (1986) | なし | Propranolol | 269 | 死亡率とAMIサイズの減少なし | |
| Van de Werf et al.60 (1993) | あり(線溶療法) | Atenolol | 292 | どの部位でもAMIの疑いがある場合 | 死亡率やAMIサイズの減少なし |
| METOCARD- [英語版CNIC53(2013)※<5895><3060>あり(血管形成術)<5895><3060>メトプロロール<5895><3060>270<5895><3060>AMI歴あり<5895><3060>AMIサイズ縮小とその後のLVEF上昇<5895><597><5741><3060>EARLY-」。BAMI64(2016)<5895><3060>あり(血管形成術)<5895><3060>メトプロロール<5895><3060>683<5895><3060>どの部位でもAMIが疑われる<5895><3060>梗塞サイズが縮小しない<5895>の場合 | |||||
| 梗塞後の慢性投与 | |||||
| BHAT72 (1982)* | なし | プロプラノロール | 3837 | 梗塞 どの部位でも | 死亡率26%減少 |
| CAPRICORN16 (2001)* | あり(線溶系) | Carvedilol | あらゆる部位の梗塞とLVEF≦40% | 死亡率23%減少 | |
| COMMIT54 (2005) | 線維素溶解法。 54%、再灌流なし46% | Metoprolol | 45 852 | LVEF制限なしの任意の部位での梗塞 | 死亡率低下せず。再梗塞とVFの減少 |
AMI, acute myocardial infarction; LVEF, left ventricular ejection fraction; VF, ventricular fibrillation.
β-blocker にポジティブ(好ましい)結果が出た研究です。
安定した虚血性心疾患
BBの抗狭心症作用は確立されており、臨床診療ガイドラインにも記載されている73。 カルシウム拮抗薬と比較して、BBは狭心症エピソードおよび運動負荷試験における虚血発症までの時間を短縮する。74 しかし、BBがAMIまたはrEFを伴わない安定冠動脈疾患患者の生存を改善するかどうかを、無作為化方法および十分な統計的検出力で検討した臨床試験はない。 75 スウェーデンの4万人以上の患者を対象としたREACHレジストリでは、傾向スコア調整後、安定冠動脈疾患でAMIの既往がない患者には効果がないことが明らかにされた。 いくつかの研究は、安定した冠動脈疾患があり、AMIの既往がない場合、BBの使用は死亡率および有害な心血管イベントに対して有益な効果をもたらさないという結論を支持している76
CONCLUSIONS
BBs は、いくつかの心疾患に対する標準治療の一部である薬剤群である。 心不全や心室機能不全の患者におけるその有用性は、抗不整脈作用と同様に明確に確立されている。 心筋梗塞の場合、BBsの早期投与は心室細動の発生率を低下させ、梗塞サイズを縮小させるが、これが長期的な罹患率と死亡率の改善につながるかどうかは、まだ明らかにされていない。 心筋梗塞を経験した心室機能不全のない患者における慢性的なBBの有用性は確立されていない。 過去にはよく使用されていたが、他の合併症のない高血圧患者におけるBBの役割は重要でなくなってきている。 40年以上にわたってBBが使用されてきたにもかかわらず,臨床的,実験的に解決すべき問題が残っており,このグループの薬剤は,私たちが自由に使える最も魅力的な薬剤の一つとなっている。 Ibáñezは、スペイン心臓病学会(2017 Translational Research Project)およびMICINN(スペイン科学・イノベーション・大学省)のInstituto de Salud Carlos III Health Research Fund(PI16/02110)および欧州地域開発基金(ERDF:SAF2013-49663-EXP)により本レビューのテーマに関連するプロジェクトを主導しています。 CNIC(国立循環器病研究センター)は、MICINN、ISCiii、ProCNIC財団から資金提供を受け、Severo Ochoa Center of Excellence(SEV-2015-0505)である。
CONFLICTS OF INTEREST
宣言なし
。