Abstract
Il blocco del nervo ilioinguinale ha dimostrato grande utilità come manovra diagnostica, prognostica e terapeutica nella valutazione e nel trattamento del dolore inguinale e genitale che si pensa sia mediato dal nervo ilioinguinale. Se combinato con il blocco del nervo ilioipogastrico e genitofemorale, il blocco del nervo ilioinguinale può anche essere utilizzato per fornire anestesia chirurgica per la chirurgia inguinale e genitale. Mentre il blocco del nervo ilioinguinale può essere eseguito utilizzando una tecnica guidata da un punto di riferimento anatomico, l’aggiunta di una guida ecografica migliorerà la precisione del posizionamento dell’ago e diminuirà le complicazioni. Questo articolo descrive una tecnica semplificata per eseguire il blocco del nervo ilioinguinale guidato dagli ultrasuoni.
Parole chiave
blocco del nervo ilioinguinale, blocco del nervo guidato dagli ultrasuoni, nervo ilioinguinale, nervo ilioipogastrico, dolore inguinale, dolore genitale, anestesia regionale
Introduzione
Il blocco del nervo ilioinguinale ha dimostrato grande utilità come manovra diagnostica, prognostica e terapeutica nella valutazione e nel trattamento del dolore inguinale e genitale che si pensa sia mediato dal nervo ilioinguinale. Questo blocco nervoso è usato più comunemente per diagnosticare e trattare la comune neuropatia da intrappolamento, nevralgia ilioinguinale. La nevralgia ilioinguinale si presenta clinicamente come dolore bruciante, parestesie e intorpidimento del basso ventre che si irradia nello scroto o nelle labbra e occasionalmente nell’interno superiore della coscia, ma mai sotto il ginocchio. Il blocco del nervo ilioinguinale può anche essere utilizzato per fornire un’anestesia chirurgica per la chirurgia inguinale e genitale, quando combinato con il blocco del nervo ilioipogastrico e genitofemorale. Mentre il blocco del nervo ilioinguinale è stato tradizionalmente eseguito utilizzando una tecnica guidata da un punto di riferimento anatomico, l’aggiunta di una guida ad ultrasuoni per il posizionamento dell’ago migliorerà la precisione del posizionamento dell’ago e diminuirà le complicazioni. Questo articolo descrive una tecnica semplificata per l’esecuzione del blocco del nervo ilioinguinale guidato dagli ultrasuoni che combina l’uso dei punti di riferimento anatomici tradizionalmente utilizzati quando si esegue la tecnica guidata dai punti di riferimento anatomici con la localizzazione ad ultrasuoni del nervo ilioinguinale effettivo, che si trova nel piano facciale tra i muscoli obliquo interno e trasversale dell’addome.
Considerazioni anatomiche clinicamente rilevanti
Il nervo ilioinguinale è composto da fibre della radice del nervo L1 con un contributo di fibre della radice del nervo T12 in circa il 25% dei pazienti. Uscendo dal bordo laterale del muscolo psoas, il nervo ilioinguinale segue un percorso curvilineo che lo porta dai nervi somatici L1 e occasionalmente T12 a passare lungo l’interno della concavità dell’ilio. Il nervo ilioinguinale continua a passare anteriormente mentre scorre all’interno di un piano fasciale tra i muscoli obliquo interno e trasverso dell’addome. È all’interno di questa fessura fasciale che il nervo ilioinguinale è identificato con la scansione ad ultrasuoni ed è a questo punto che il nervo è facilmente bloccato utilizzando il posizionamento dell’ago guidato dagli ultrasuoni.
A livello della spina iliaca anteriore superiore, il nervo ilioinguinale perfora anteriormente attraverso il muscolo addominale trasverso con i rami terminali del nervo che forniscono innervazione sensoriale alla pelle sopra la parte inferiore del muscolo retto addominale. Esistono spesso interconnessioni tra il nervo ileoinguinale e l’adiacente nervo ileoipogastrico poiché il nervo continua a correre medialmente e inferiormente, accompagnando il ramo genitale del nervo genitofemorale e il cordone spermatico negli uomini e il legamento rotondo nelle donne attraverso l’anello inguinale e nel canale inguinale. Esiste una significativa variabilità interpaziente della distribuzione sensoriale dei nervi ileoinguinali secondaria a questa frequente sovrapposizione con il nervo ileoipogastrico, e occasionalmente con il nervo genitofemorale. Nella maggior parte dei pazienti, la distribuzione dell’innervazione sensoriale del nervo ilioinguinale è alla porzione superiore della pelle dell’interno coscia negli uomini e nelle donne e la radice del pene e la parte superiore dello scroto negli uomini e il mons pubis e le labbra laterali nelle donne.
Descrizione della tecnica guidata dagli ultrasuoni
I punti di riferimento anatomici della spina iliaca anteriore superiore e dell’ombelico sono identificati mediante identificazione visiva e palpazione. La porzione inferiore del trasduttore lineare a ultrasuoni ad alta frequenza viene quindi posizionata sopra la spina iliaca anteriore superiore precedentemente identificata con il margine superiore del trasduttore puntato direttamente in un piano obliquo verso l’ombelico (Figura 1). Il margine superiore del trasduttore ad ultrasuoni viene quindi ruotato lentamente verso l’alto e verso il basso fino a identificare il piano fasciale tra il muscolo obliquo interno e il muscolo addominale trasverso. Il nervo ilioinguinale ovoidale ipoecoico viene quindi identificato all’interno di questo piano fasciale (Figura 2). Il nervo ilioipogastrico può anche essere visto per essere disteso mediale al nervo ilioinguinale all’interno di questo piano fasciale. Colore immagine Doppler viene poi utilizzato per identificare l’arteria iliaca circonflessa profonda che si trova anche all’interno di questo piano fasciale in prossimità del nervo ilioinguinale in modo che possa essere evitato durante il posizionamento dell’ago guidato da ultrasuoni, diminuendo le complicazioni di sanguinamento associati con il blocco del nervo ilioinguinale (Figura 3)
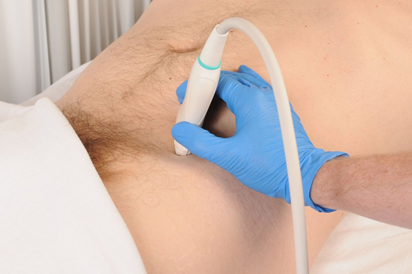
Figura 1. Per eseguire il blocco del nervo ilioinguinale guidato da ultrasuoni, la porzione inferiore del trasduttore lineare ad alta frequenza ad ultrasuoni è posto sopra la spina iliaca anteriore superiore precedentemente identificata con il margine superiore del trasduttore puntato direttamente in un piano obliquo all’ulbilicus.
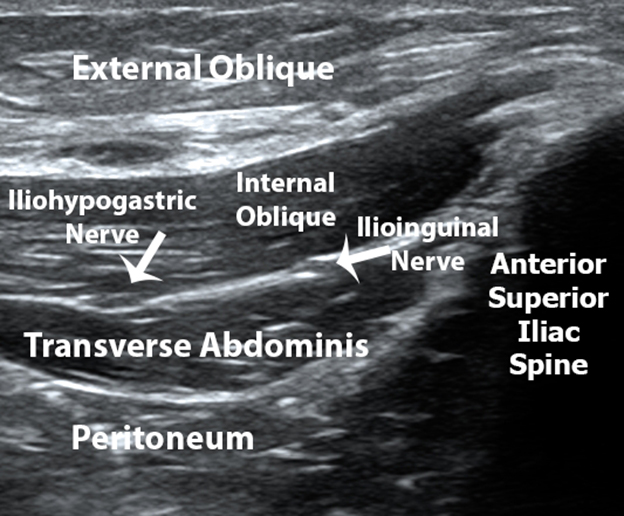
Figura 2. Immagine ecografica obliqua che dimostra l’ombra acustica della spina iliaca superiore anteriore e gli strati muscolari e il piano facciale che contiene i nervi ilioinginale e ilioipogastrico.
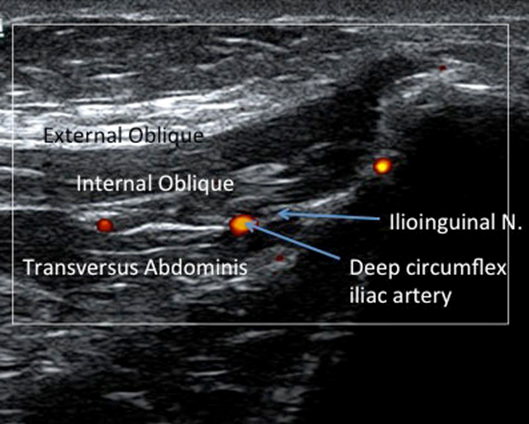
Figura 3. Dimostrazione color Doppler del rapporto tra l’arteria iliaca circonflessa profonda e il nervo ilioinguinale che entrambi si trovano all’interno del piano fasciale tra i muscoli addominali obliqui interni e trasversali.
Dopo aver identificato il nervo ilioinguinale e le strutture adiacenti, la pelle sovrastante viene preparata con una soluzione antisettica e un ago di 11/2″ 22 gauge viene avanzato utilizzando un approccio in-plane da un punto appena sotto il bordo inferiore del trasduttore ad ultrasuoni verso il nervo ilioinguinale come si trova all’interno del piano fasciale tra il muscolo obliquo interno e addominale trasverso. Quando si pensa che la punta dell’ago si trovi all’interno del piano fasciale adiacente al nervo ilioinguinale, viene iniettata una piccola quantità di anestetico locale sotto l’imaging ecografico continuo per riconfermare il posizionamento preciso della punta dell’ago. Quando il corretto posizionamento della punta dell’ago è confermato, viene effettuata una delicata aspirazione di sangue e, se negativa, vengono iniettati 5 ml di anestetico locale. L’inarcamento verso il basso del muscolo addominale trasverso sarà osservato sull’imaging a ultrasuoni quando l’iniettato entra nel piano facciale tra i muscoli obliquo interno e addominale trasverso e lo diffonde. Si dovrebbe incontrare una resistenza minima all’iniezione. Se si pensa che la condizione dolorosa da trattare abbia una componente infiammatoria, si possono aggiungere all’iniettato 40-80 mg. di metilprednisolone. Dopo l’iniezione della soluzione, l’ago viene rimosso e si esercita una pressione sul sito di iniezione per diminuire l’incidenza dell’ecchimosi indotta dall’ago.
Conclusione
L’uso della spina iliaca anteriore superiore e dell’ombelico come guida per il posizionamento del trasduttore a ultrasuoni semplifica il posizionamento accurato del trasduttore a ultrasuoni quando si usa la guida a ultrasuoni per eseguire il blocco del nervo ilioinguinale. Inoltre, l’uso della guida a ultrasuoni quando si esegue il blocco del nervo ilioinguinale diminuirà le complicazioni associate a questa utile tecnica di anestesia regionale rispetto alle complicazioni associate alla tradizionale tecnica guidata dal punto di riferimento anatomico. La complicazione più temuta del blocco del nervo ilioinguinale guidato dal punto di riferimento anatomico è il posizionamento involontario dell’ago troppo in profondità in modo che la punta dell’ago entra nella cavità peritoneale che si trova proprio sotto il muscolo addominale trasverso. La guida a ultrasuoni è in grado di delineare chiaramente il margine tra il muscolo addominale trasverso e la cavità peritoneale sottostante, eliminando essenzialmente il rischio di posizionamento improprio della punta dell’ago nella cavità peritoneale. La facilità di identificazione del nervo ilioinguinale effettivo aggiunge ulteriore precisione al posizionamento dell’ago consentendo l’uso di piccole quantità di anestetico locale, che è particolarmente vantaggioso quando si esegue il blocco del nervo ilioinguinale diagnostico o prognostico dove la diffusione involontaria di anestetico locale sul nervo ilioipogastrico adiacente può confondere i risultati e portare a un’interpretazione errata.
- Waldman SD (2015) Capitolo 86 – Blocco del nervo ilioinguinale. In: Atlas of Interventional Pain Management (4thedn), W.B. Saunders, Philadelphia, 431-434.
- Waldman SD (2009) Chapter 175 – Ilioinguinal Neuralgia. In: Pain Review, W.B. Saunders, Philadelphia, 298-299.
- Chapman GA, Johnson D, Bodenham AR (2006) Visualizzazione della posizione dell’ago tramite ultrasonografia. Anestesia 61: 148-158.
- Mirjalili SA (2015) Capitolo 45 – Anatomia del plesso lombare. In: Nervi e lesioni nervose, a cura di Tubbs RS, Rizk E, Shoja M, Loukas M, Barbaro N, et al. (Eds.), Academic Press, San Diego, 609-617.
- Vaisman J (2001) Ematoma pelvico dopo un blocco nervoso ilioinguinale per orchialgia. Anesth Analg 92: 1048-1049.
- Eichenberger U, Greher M, Kirchmair L, Curatolo M, Moriggl B (2006) Blocchi ecoguidati del nervo ilioinguinale e ilioipogastrico: precisione di una nuova tecnica selettiva confermata dalla dissezione anatomica. Br J Anaesth 97: 238-243.
- McDermott G, Korba E, Mata U, Jaigirdar M, Narayanan N, et al. (2012) Dovremmo smettere di fare blocchi ciechi del piano del trasverso addominale? Br J Anaesth 108: 499-502.
- Demirci A, Efe EM, Türker G, Gurbet A, Kaya FN, et al. (2014) Blocco del nervo ileoipogastrico/ilioinguinale nella riparazione dell’ernia inguinale per la gestione del dolore post-operatorio: confronto tra il punto di riferimento anatomico e le tecniche guidate dagli ultrasuoni. Rev Bras Anestesiol 64: 350-356.