La gotta è la forma più comune di artropatia infiammatoria e si stima che colpisca 1 persona su 40 nel Regno Unito.1
La crescente prevalenza della gotta è attribuita alla longevità, alle comorbidità e a fattori legati allo stile di vita come l’obesità.2
Arthritis Research UK e la British Society for Rheumatology hanno evidenziato i seguenti problemi che contribuiscono a una gestione non ottimale della gotta nelle cure primarie, nonostante siano disponibili trattamenti efficaci:
- incertezze sull’inizio delle terapie di riduzione dell’urato (ULT)
- non ridurre i livelli di urato in modo sufficiente a prevenire ulteriori attacchi
- non affrontare i fattori di rischio del paziente
- la conformità del paziente.
Questo aggiornamento delinea le ultime raccomandazioni sul trattamento acuto e a lungo termine della gotta.
Caratteristiche cliniche e patogenesi
La gotta è caratterizzata dall’insorgenza acuta di dolore lancinante alle articolazioni, con associato gonfiore, eritema e tenerezza. La prima articolazione metatarso-falangea (MTP) è più comunemente colpita al primo attacco (ma la gotta può colpire altre articolazioni, come il ginocchio, la caviglia e il gomito).
Considerare sempre l’infezione batterica (artrite settica) nella diagnosi differenziale. Altre cause di una monoartrite acuta includono altre artropatie cristalline, come la pseudogotta, l’osteoartrite, il trauma e l’artrite reumatoide e sieronegativa.
La gotta può essere diagnosticata sulla base di una buona anamnesi ed esame, ma in caso di dubbio, l’articolazione interessata dovrebbe essere aspirata.
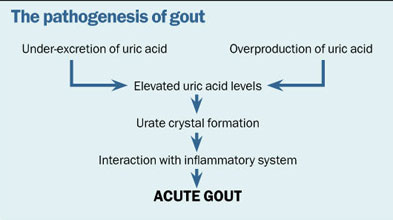
Il fattore di rischio sottostante alla gotta è un livello elevato di acido urico nel siero, ma non tutti i pazienti con iperuricemia svilupperanno la malattia. Quindi, il medico dovrebbe essere cauto nel controllare il livello di acido urico in una persona che sta bene e non ha una storia di gotta. Lo schema qui sotto riassume la patogenesi della gotta che è importante apprezzare, per capire lo scopo del trattamento terapeutico.
Trattamento della gotta acuta
In un paziente senza controindicazioni, il trattamento di prima linea comprende un farmaco antinfiammatorio non steroideo (FANS), come il naprossene 750mg inizialmente e, successivamente, 250mg ogni otto ore fino a quando l’episodio è passato.
Diclofenac è efficace, ma la MHRA ha emesso avvertimenti riguardo al suo rischio cardiovascolare che è simile agli inibitori selettivi della cox-2. Diclofenac è ora controindicato nei pazienti con IHD accertata, malattia arteriosa periferica, malattia cerebrovascolare e insufficienza cardiaca.3
Indometacina, la scelta storica per la gotta, non è più raccomandata a causa della tossicità gastrointestinale (GI) e renale.4
Prima di prescrivere i FANS, valutare il rischio di effetti collaterali GI nel paziente e considerare l’aggiunta di un PPI. L’inibitore selettivo della cox-2 etoricoxib 120 mg al giorno (per un massimo di otto giorni) è un’altra alternativa nei pazienti a rischio di tossicità GI.
La colchicina è una terapia alternativa di prima linea quando i FANS sono controindicati o non possono essere tollerati. Si consiglia un regime a basso dosaggio, 0,5 mg da due a quattro volte al giorno. Questo è efficace come le tradizionali dosi più grandi, ma risulta in un tasso inferiore di effetti collaterali GI.
Prima di prescrivere la colchicina in pazienti con più farmaci, è importante controllare il formulario di prescrizione per potenziali interazioni farmacologiche. Per esempio, c’è un aumento del rischio di tossicità della colchicina con antibiotici macrolidi, e verapamil e diltiazem.5 Il BNF consiglia anche cautela quando si prescrive con una statina a causa del possibile rischio maggiore di miopatia.
Se né un FANS né la colchicina possono essere tollerati, un ciclo di corticosteroide orale o IM può essere dato. L’aspirazione delle articolazioni e l’iniezione intra-articolare di steroidi non sono comunemente intraprese, ma possono portare un sollievo immediato.4
Per quanto riguarda le linee guida sulla prescrizione di steroidi orali, il CKS (Clinical Knowledge Summaries) non ha trovato studi sulla dose ottimale o sulla durata del prednisolone nel trattamento della gotta acuta, ma afferma che un breve ciclo (come 5 giorni) di 40 mg o meno è relativamente sicuro.6
Il dolore e l’infiammazione possono anche essere alleviati dall’applicazione locale di impacchi di ghiaccio, rimanendo in ambienti freschi (per esempio, evitando di sedersi davanti al fuoco), mantenendosi idratati (2 litri di liquidi al giorno) e usando una gabbia da letto (una struttura metallica che solleva le lenzuola) per evitare che le lenzuola tocchino il piede colpito.
Oltre alle terapie, una buona comunicazione e condivisione delle informazioni con il paziente sono fondamentali per una gestione efficace. Idealmente, i pazienti dovrebbero ricevere un opuscolo informativo sulla gotta o un riferimento a una risorsa online (vedi riferimenti).
Si dovrebbe fissare un appuntamento di follow-up, valutare e trattare i fattori di rischio del paziente (vedi riquadro 1) e fare una revisione completa dei farmaci.
| Box 1: Fattori di rischio per la gotta | |
|---|---|
|
Fattori di stile di vita
|
Fattori medici
|
Tutti i pazienti di nuova diagnosi dovrebbero farsi controllare il peso e la pressione, così come la glicemia, il profilo lipidico e l’U&Es. I livelli di urato nel siero possono scendere durante la fase acuta della gotta, quindi è meglio controllare i livelli da quattro a sei settimane dopo una presentazione acuta per valutare il livello di base del paziente e confermare la presenza di iperuricemia.
A meno che non sia indicato per l’insufficienza cardiaca o la malattia renale cronica (CKD), i diuretici dovrebbero essere sospesi perché possono precipitare la gotta. L’aspirina ha un’associazione con la gotta, ma si pensa che basse dosi abbiano un effetto insignificante sui livelli di urato nel siero, quindi dovrebbe essere continuata quando viene presa per la profilassi cardiovascolare. Tuttavia, le dosi analgesiche di aspirina dovrebbero essere evitate.7
- Vedi la gotta come una bandiera rossa per i fattori di rischio cardiovascolare associati
- L’educazione del paziente e i consigli sullo stile di vita sono fondamentali per un trattamento
- Iniziare l’allopurinolo se si verificano tre o più attacchi in un anno
- Trattare per raggiungere il livello di urato nel siero
- Non interrompere l’allopurinolo se si verifica un attacco acuto
Trattamenti a lungotrattamenti a lungo termine
L’obiettivo principale della gestione a lungo termine della gotta è quello di abbassare i livelli sierici di urato al di sotto della soglia fisiologica di saturazione dell’urato nei tessuti del corpo.
Questo può essere raggiunto prevenendo la formazione di nuovi cristalli di urato e/o attraverso la dissoluzione dei cristalli esistenti. Ricordate che le misure non farmacologiche per abbassare l’urato includono la perdita di peso e la restrizione dell’assunzione di alcol e purine (vedi box 1).
Terapie per abbassare l’urato
Gli urati sono il pilastro della gestione farmacologica a lungo termine e le indicazioni per iniziarli sono:
- Eventi ricorrenti di gotta (per esempio, tre o più in 12 mesi).
- Formazione di tofi gottosi.
- Danno radiografico alle articolazioni.
- Calcoli di urato e nefropatia da urato.
La European League Against Rheumatism stabilisce un obiettivo di trattamento del livello di urato nel siero di <360micromol/L. L’obiettivo della British Society for Rheumatology è <300micromol/L. Arthritis Research UK raccomanda un “ragionevole compromesso tra queste due raccomandazioni” e afferma che “livelli più bassi sono desiderabili quando possibile”.
L’agente ULT più ampiamente usato è l’inibitore della xantina ossidasi, allopurinolo. È altamente efficace, facile da somministrare e poco costoso. Tuttavia, troppo spesso vengono prescritte dosi sub-terapeutiche.8
La dose iniziale abituale di allopurinolo è di 100 mg al giorno (50 mg se c’è una significativa CKD). Le dosi dovrebbero poi essere aumentate con incrementi di 100 mg in base ai livelli di urato nel siero (un controllo ogni quattro settimane sarebbe un intervallo ragionevole).
La dose di mantenimento è normalmente 300 mg al giorno, ma alcuni pazienti possono richiedere di più, con una dose massima raccomandata di 900 mg al giorno in dosi divise (in pazienti con funzione renale normale).4 Una volta raggiunti i livelli target, i pazienti devono sottoporsi a misurazioni annuali dell’urato nel siero e il trattamento è solitamente a vita.
L’effetto avverso più comune dell’allopurinolo è la precipitazione di una crisi acuta di gotta. Ciò è dovuto all’abbassamento dell’urato che provoca la fuoriuscita di cristalli di urato dalla cartilagine articolare nello spazio articolare, con conseguente infiammazione acuta. L’impatto e il rischio di una crisi di gotta indotta dall’allopurinolo possono essere ridotti da:
- avvisando il paziente e offrendo rassicurazioni
- non interrompendo l’allopurinolo in caso di un attacco acuto
- evitando di iniziare il trattamento durante un attacco acuto (aspettare circa due settimane fino alla risoluzione della gotta acuta)
- iniziando il trattamento a basse dosi e titolando gradualmente
- prescrivendo un FANS (+/PPI) o colchicina a basso dosaggio (0.5mg una o due volte al giorno) con allopurinolo fino a raggiungere il livello target di urato.3
L’allopurinolo è generalmente ben tollerato, ma è importante essere consapevoli degli eventi avversi come il rash, la funzione epatica alterata e la soppressione del midollo osseo. È anche associato a una reazione di ipersensibilità molto rara caratterizzata da una grave eruzione cutanea, febbre e insufficienza multiorgano. Questo si verifica più comunemente nei pazienti con insufficienza renale significativa.
Importante! Non interrompere l’allopurinolo in caso di un attacco acuto – avvertire il paziente, evitare l’inizio durante un attacco, iniziare il trattamento a basse dosi e aggiungere un FANS o una colchicina a basso dosaggio
Febuxostat
In conclusione la gotta può essere gestita bene nelle cure primarie con allopurinolo, tuttavia per quei pazienti che non possono tollerare l’allopurinolo, il nuovo inibitore della xantina ossidasi febuxostat può essere appropriato.
Gli studi hanno mostrato un migliore raggiungimento del livello di urato target ed è ben tollerato.4
NICE ha approvato febuxostat come opzione di seconda linea per la gestione a lungo termine della gotta quando l’allopurinolo non può essere utilizzato e una guida chiara su come prescriverlo può essere trovato al cks.nice.org.uk/gout#!scenario:1.
Co-prescrivere febuxostat con un FANS o colchicina è consigliato per prevenire attacchi di gotta acuta.
- Dr Porter è un medico di base in Essex
Fai un test su questo articolo e richiedi il tuo certificato su MIMS Learning
Questa è una versione aggiornata di un articolo che è stato pubblicato nel gennaio 2014.
Risorse
- Arthritis Research UK www.arthritisresearchuk.org
- UK Gout Society www.ukgoutsociety.org
- Kuo C-F, Grainge M, Mallen C, Zhang W et al. Ann Rheum Dis 2015; 74: 661-667
- Arthritis Research UK. Linee guida aggiornate sulla gotta. Synovium primavera 2013; numero 38.
- MHRA Diclofenac: nuove controindicazioni e avvertenze. Giugno 2013.
- Arthritis Research UK. Gotta: presentazione e gestione nella cura primaria. Hands On estate 2011; numero 9.
- Terkeltaub RA, Furst D E, DiGiacinto J L, Kook, K A et al (2011), Artrite & Reumatismo 2011: 63: 2226-2237
- Sommari di conoscenza clinica. Gotta. Scenario: gotta acuta. Aprile 2015.
- Jordan KM, Cameron JS, Snaith M et al. British Society for Rheumatology and British Health Professionals in Rheumatology Guideline for the Management of Gout. Reumatologia 2007; 46 (8) 1372-1374
- Lipworth W, Kerridge I, Brett J et al. BMJ 2011; 343: d7459