A jó hír az, hogy a perifériás trigeminális idegsérülések túlnyomó többsége spontán regenerálódik. Egyes sérülések azonban maradandóak lehetnek, az enyhe zsibbadástól (hipoesztéziától) a teljes érzéstelenségig terjedő különböző mértékű érzékelési károsodással. Néhány betegnél az érzékelési hiányosságokon kívül még égő fájdalom, úgynevezett diszesztézia is kialakulhat.
A trigeminális ideg mikrosebészet célja az ideg folytonosságának helyreállítása az esetleges akadályok, például hegesedés vagy idegen törmelék eltávolításával és az ideg folytonosságának megteremtésével. Ez az írás áttekinti a fogászatban a trigeminus ideg sérülésének mechanizmusait, a klinikai neuroszenzoros vizsgálatokat, a műtét indikációit és a mikrosebészhez való beutalást, valamint a sebészeti eljárásokat, amelyek kiegészítő anyagokat tartalmaznak a regeneráció fokozása és a mindennapi élettevékenységek javítása érdekében betegeink számára.
A trigeminális idegsérülések mechanizmusai a fogászatban
A fogászati gyakorlatban a trigeminális idegsérüléssel járó leggyakoribb eljárások közé tartozik a becsapódott harmadik molárisok eltávolítása és az endosseus fogászati implantátumok behelyezése (1. ábra). További okok lehetnek az endodontiai beavatkozások, sőt a helyi érzéstelenítés beadása is. Más, kevésbé gyakori sebészeti eljárások közé tartozik az ortognatikus sebészet osteotómiával, arctraumával és a maxillofaciális patológia kezelésével.
Praxisunkban a trigeminalis idegsérülések három leggyakrabban megfigyelt etiológiája a foghúzás, az implantátumok behelyezése és az endodontiai beavatkozások, amikor endodontiai anyagok kerülnek az inferior alveoláris idegcsatornába (2. ábra).
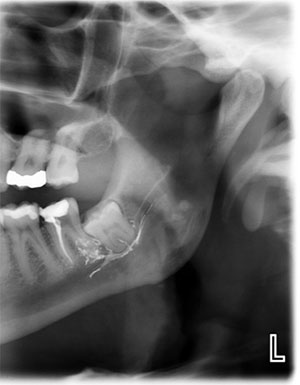
2. ábra. Az IAN-ba extrudált endodontikus anyagok, mint például ez a paszta, a trigeminusideg-sérülések három leggyakrabban megfigyelt etiológiájának egyikét jelentik.
 |
 |
|
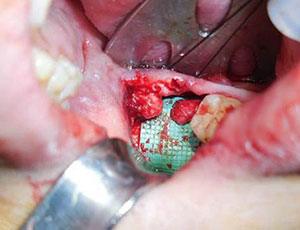
3. ábra. Az ideg előkészítése a neurorrháfiához a proximalis és distalis idegszegmensek egészséges idegszövetre való visszapreparálásával kezdődik, amelyet az axoplazmatikus kidudorodás, a pontszerű vérzés és a fibrózis hiánya jellemez. |
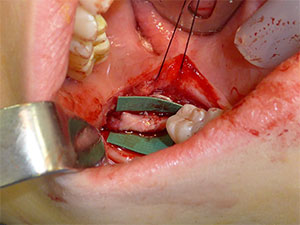
4. ábra. Allogén ideggraft alkalmazható a defektusok rekonstrukciójára, ha a feszültségmentes helyreállítás nem lehetséges. |
A becsapódott harmadik molárisok eltávolításával, beleértve a sebészi exodontia eltávolítását is, járó átmeneti vagy tartós szenzoros idegzavarok a lingualis és/vagy inferior alveoláris idegsérülések következményei. Egyes esetekben az allogén csonttranszplantátumokat alkalmazó tokkonzerváló technikák következtében a csont az idegcsatornába tolódik, ami szintén idegsérüléseket okozhat.
A fogorvosoknak a tájékozott beleegyezés során meg kell beszélniük az ilyen típusú sérülések lehetőségét, és a megbeszélést ennek megfelelően dokumentálniuk kell. Miután azonosították ezeket a sérüléseket, rendszeresen nyomon kell követni az idegek sorozatos vizsgálatával, hogy dokumentálják az esetleges érzékszervi változásokat. A neuroszenzoros vizsgálatokat és a trigeminális ideg mikrosebészeti beavatkozásának indikációit később tárgyaljuk.
A beékelődött harmadik zápfog eltávolítása során az inferior alveoláris ideg (IAN) sérülését negatívan korrelálták több tényezővel, beleértve az idősebb beteg életkorát, az impaction mélységét, a gyökérszerkezet fejlődését, a beékelődött fog angulációját és a gyökércsúcs elhelyezkedését az IAN-hoz képest. A kezelő tapasztalata szintén szerepet játszik az idegsérülések gyakoriságában. A rotációs műszerek túlbuzgó használata a csonteltávolításhoz és a fogak szekcionálásához közvetlen idegsérülésekhez vezethet.
Nem ritka, hogy egyes klinikusok megfontolják a szándékos részleges odontectomia alkalmazását (amikor a koronát eltávolítják és a gyökereket megtartják) azokban az esetekben, amikor az IAN sérülésének kockázata magas. Ennek az eljárásnak vannak korlátai, mivel a fogszerkezetet nem szabad megtartani fertőzés vagy patológia jelenlétében. Ezenkívül a betegeknél másodlagos fertőzés vagy a gyökértöredékek vándorlása alakulhat ki, ami másodlagos műtétet tesz szükségessé, amit a beteggel preoperatívan meg kell beszélni.
Ez az oka annak, hogy a szándékos részleges odontectomiás eljárást csak nagyon kiválasztott betegeknek tartom fenn, és gyakran választom az összetett harmadik molárisok eltávolítását a fejlett képalkotás után a műtőben, ahol az egyidejű mikrosebészeti beavatkozást intraoperatívan el lehet végezni, ha az indokolt.
A harmadik zápfogműtéthez kapcsolódóan nyelvidegsérülések fordulhatnak elő, amelyek nyelvharapást, a beszédben bekövetkező változásokat, például liptózást és csökkent ízérzékelést eredményezhetnek. A betegek a nyelv hátsó harmadát érintő glossopharyngealis ideg eloszlásának túlsúlya miatt az ízlelés megváltozását is leírhatják, fokozott keserű vagy fémes ízzel, a sós, savanyú és édes ízek csökkent intenzitásával, amelyeket a nyelv elülső kétharmada közvetít.
Ne feledjük, hogy a nyelv elülső kétharmadában az ízlelést közvetítő nervus chorda tympani a nyelvideggel együtt fut, és egyidejűleg is sérülhet. A lingualis ideg általában nem látható a harmadik zápfog műtétje során, és anatómiai elhelyezkedése változhat. Anatómiai vizsgálatok kimutatták az ideg elhelyezkedésének változatosságát: a betegek akár 10%-ánál az ideg a lingualis csontgerinc felett helyezkedik el, és a betegek akár 25%-ánál közvetlenül érintkezik a lingualis lemezzel. Ez veszélyezteti a nyelvideget attól függően, hogy a metszést túlságosan lingválisan helyezték-e el, vagy ha a nyelvlemez eltört, illetve a sebészi fúró vagy kézi műszerekkel áttört.
Megfigyeltem olyan eseteket, amikor a becsapódott harmadik zápfog lingválisan orientált, eltávolítva a nyelvlemez egy részét, és az ideg bizonytalan helyre került a kihúzás során, még akkor is, ha az ideg a normál anatómiai variánsokon belül helyezkedik el. Hangsúlyozni kell, hogy figyelni kell a bukkális vagy laterális orientációjú metszés kialakítására, és hogy a rotációs műszerekkel ne sértsük meg a csont lingualis lemezét. A lingualis lebeny visszahúzásának alkalmazása a harmadik zápfog műtétje során összefüggésbe hozható a húzódási sérülés miatti átmeneti idegsérülés fokozott gyakoriságával.
A lokális érzéstelenítéses injekciók egyes esetekben a trigeminus ideg sérülését okozhatják. Szerencsére e sérülések többsége spontán megszűnik, de néhány maradandó lehet. Becslések szerint körülbelül minden 100.000. injekcióból egy eredményez neuroszenzoros deficitet. Ez egy vagy két helyi érzéstelenítő injekciós sérülést jelent egy aktív fogorvos pályafutása során. Ennek a sérülésnek a pontos etiológiája nem világos, és többféle mechanizmust feltételeznek.
Az idegbe hatoló tű közvetlen traumája fájdalmas reakciót vált ki a páciensből, és arra készteti a fogorvost, hogy visszahúzza és újra irányítsa a tűt. Kínzóan fájdalmas és valószínűtlen lenne helyi érzéstelenítést beadni az ideghüvelybe egy éber betegnél. Ráadásul a tű perforációjának felülete nagyon kicsi az ideg átmérőjéhez képest, és gyakran nem áll arányban a klinikailag megfigyelt szenzoros deficit mértékével.
Egy valószínűbb ok a tűn a csonttal való érintkezés miatt az ismételt injekciók során kialakuló szúrás. Ha a tű ezután behatol az idegbe, akkor elméletileg intraneurális hematómát okozhat, ami a nyomástól iszkémiához, fibrózishoz és végül tartós érzékelési deficithez vezethet. Az injekciós sérülésekből eredő különböző mértékű szenzoros deficit magyarázata összefügghet azzal, hogy az idegben a lingula általi injekciózás helyén a fasciculák száma csökkent a harmadik moláris régiójában lévő fasciculák számához képest.
A mechanikai sérülések mellett minden helyi érzéstelenítő neurotoxikus, és potenciálisan idegsérüléseket okozhat. A helyi érzéstelenítő koncentrációja, az érösszehúzó jelenléte és a helyi érzéstelenítő penetrálhatósága mind potenciálisan befolyásolhatja a sérülés kockázatát. Egyes klinikusok úgy döntenek, hogy az inferior alveoláris idegblokkoláshoz nem használnak koncentráltabb helyi érzéstelenítőket, és azokat olyan területekre tartják fenn, ahol infiltráció végezhető.
A helyi érzéstelenítő injekciós idegsérülések okától függetlenül, nincs megbízható módszer a sérülések megelőzésére. A jó technika magában foglalja a betegek lassú injekciózását és az injekciózás előtti aspirációra való hagyatkozást. A helyi érzéstelenítéses injekciókból eredő minden sérülést dokumentálni kell, és sorozatos vizsgálatokkal nyomon kell követni.
A betegeket megnyugtathatjuk, hogy e sérülések többsége spontán megszűnik. Abban a ritka esetben, amikor a betegeknél neuropátiás fájdalom és diszesztézia alakul ki, amely centralizálódik, farmakológiai kezelés és fájdalomcsillapító szakemberhez irányítás javallott. A trigeminális ideg mikrosebészeti beavatkozása nem bizonyult sikeresnek ezekben az esetekben, és általában nem javallott a helyi érzéstelenítésben szenvedő betegeknél.
A fogászati implantátum behelyezése az IAN sérülését eredményezheti a mentális ideg azon régiójától, ahol az elülső hurok jelen van, az ideg útja mentén bárhol. Az implantátum sérülései számos mechanizmusból adódhatnak, beleértve az implantátum közvetlen mechanikai nyomását, a kortikális csont törését a csatornába való elmozdulással, vagy az osteotómia fúrását és a csatornán belüli vérzést, ami lényegében kompartment szindrómához vezet a csatornán belül az ideg összenyomásával.
A műtét előtti alapos tervezés megfelelő képalkotással, a számítógépes útmutatók használata és az osteotómia helyeinek szondázása az ép csontszerkezet biztosítása érdekében minimalizálhatja ezeket a sérüléseket. Az implantátum beültetése után a posztoperatív röntgenfelvételeknek alapgyakorlatnak kell lenniük. Ha úgy tűnik, hogy az implantátum az idegcsatornába ütközik, akkor vagy el kell távolítani és rövidebb implantátummal kell helyettesíteni, vagy megfelelően vissza kell tolni. A múltban már alkalmaztak hosszabb implantátumok behelyezését lehetővé tevő ideg lateralizációs technikákat. Maga az eljárás azonban néhány maradandó szenzoros hiányért volt felelős.
Az endodontiai kezelés a trigeminus ideg sérülését eredményezheti, ami pusztító lehet. A csatornarendszer túlzott instrumentálása közvetlen csatornát biztosíthat a reszelő vagy a guttapercha anyagok által okozott mechanikai sérüléseknek. Kémiai sérülést okozhatnak a sterilizáló oldatok, beleértve a nátrium-hipokloritot és a gyakran eugenolt tartalmazó cementeket, amelyek mindkettő neurotoxikus.
Közvetlen traumát okozhatnak az endodontiai műtétek is, mint például az apikoectomiák a hátsó fogakon, ahol a gyökerek az IAN közvetlen közelében vannak. Az endodontikus anyagnak az IAN csatornába történő elmozdulását mindig vészhelyzetnek kell tekinteni.
A szenzoros deficitek mellett sok betegnél neuropátiás fájdalom is kialakulhat, aminek a trigeminális ideg mikrosebészeti beavatkozásából csak korlátozottan van haszna. Ezeket a betegeket mikrosebészetben jártas sebészhez kell irányítani, hogy a neuropátiás fájdalom kialakulása előtt a lehető leghamarabb eltávolítsák az idegen anyagokat.
Klinikai neuroszenzoros vizsgálat
Mihelyt neuroszenzoros deficitet diagnosztizáltak, neuroszenzoros vizsgálat indikált az érzékszervi károsodás mértékének számszerűsítésére, az esetleges spontán érzékszervi helyreállítás nyomon követésére és annak megállapítására, hogy a trigeminus ideg mikrosebészeti beavatkozása javallt-e. Az érintett területet a beteg arcán feltérképezik, és a sorozatos vizsgálatok reprodukálható rögzítéséhez megfelelő diagramon rögzítik.
Az érintett terület körülhatárolásához könnyű ecset vagy steril tű használható. A kontralaterális vagy nem érintett oldalt kontrollként használjuk, és minden mérést rögzítünk. Kétoldali sérülések esetén az érintetlen szomszédos arcterületet használják kontrollként. A válasz kiváltásához megfelelő nyomást kell alkalmazni. A bőr behatolása nem szolgáltat hasznos kiegészítő információt. A hipoesztéziában vagy zsibbadásban szenvedő betegek esetében a vizsgálat három szintjét végzik el.
Az A szint magában foglalja a kétpontos megkülönböztetést és az irányérzékelést. A kétpontos megkülönböztetés kaliber- vagy boley-mérővel végezhető. A normális értékek körülbelül 3-4 mm. A 20 mm-nél nagyobb értékeket általában nem rögzítik, mivel a kontralaterális oldali innerváció ennél a távolságnál kezd szerepet játszani. Az irányérzékelést könnyű ecsettel vagy vékony nejlon monofilszállal végzik, és azt értékelik, hogy a beteg meg tudja-e határozni az ütést és az irányt.
A B-szintű vizsgálatot a nem toxikus ingerek, például a vibráció és a statikus könnyű érintés értékelésére használják. A vibráció könnyen mérhető hangvillával, a statikus könnyű érintés pedig von Frey monofilamentummal mérhető. A nejlon monofilament a bőrre merőlegesen helyezik fel, és addig gyakorolnak nyomást, amíg a szál meg nem hajlik. A vastagabb átmérőjű fonal nagyobb erőt igényel a meghajláshoz. A fonalakat a hajlításhoz szükséges nyomás alapján kalibrálják, és egy mennyiségi értéket lehet rögzíteni.
A C-szintű vizsgálatot a káros ingerek, köztük a fájdalom és a hőmérséklet mérésére használják. A fájdalmat egy steril tűvel, a bőr gyengéd érintésével mérik, hogy megállapítsák, éles vagy fájdalmas érzést érzékelnek-e. A hideg- és melegérzetet forró vízzel és etil-klorid spray-vel ellátott pamuthegyű applikátorral lehet értékelni. Egy nyomás-algesiométer is használható, hogy minden egyes méréshez szabványosított nyomásmennyiséget biztosítson. A különböző vizsgálatok az egyes érzeteket közvetítő specifikus idegrostoknak felelnek meg.
Az áramérzékelési küszöb egy olyan, a kutatásban gyakrabban használt technika, ahol az érintett területeket elektromos ingerléssel stimulálják. Az ingerlés frekvenciája korrelál a specifikus idegrostokkal, és a páciensek képesek kvantitatív módon rögzíteni a növekvő áramintenzitásra adott küszöbválaszukat. Ez a technika lehetővé teszi a kutató számára az idegsérülések kvantitatív értékelését, bár ez jól korrelál a hagyományos klinikai neuroszenzoros vizsgálatokkal.
A neuropátiás fájdalomban szenvedő betegek esetében ugyanezek a vizsgálati eljárások alkalmazhatók a különböző ingerekre adott válaszok jellemzésének céljával. Az A szintű vizsgálatot, amikor a bőr gyengéd simogatása fájdalmat vált ki, allodíniának nevezik. A B szintű vizsgálat azt határozza meg, hogy a páciensnek van-e hiperpátiája, amelyet késleltetett kezdetű, ismételt ingerlés hatására növekvő intenzitású, és az ingerlés megszüntetése után is fennmaradó érzésként definiált abnormális fájdalmas válaszként határoznak meg. A C szintű vizsgálat meghatározza, hogy fennáll-e hiperalgézia vagy fokozott érzékenység, amely nem arányos az ingerléssel. A fájdalommal küzdő betegek esetében helyi érzéstelenítő blokkok használhatók annak megállapítására, hogy a sérülés perifériás-e, annak meghatározásával, hogy hatásosak-e a fájdalom csökkentésében vagy megszüntetésében.
A trigeminális ideg mikrosebészet indikációi
A három hónapnál hosszabb ideig fennálló neuroszenzoros zavar a feltáró trigeminális ideg mikrosebészet általánosan elfogadott indikációja. Ez a koncepció azonban valószínűleg megváltozik a jövőben a nagy felbontású MRI-vizsgálatok elérhetőségével, beleértve a mágneses rezonancia neurográfiát is, ahol az idegsérülések közvetlenül láthatóvá válnak, így súlyos vagy teljes sérülések esetén nem kell várni.
A trigeminalis ideg mikrosebészet indikációi közé tartoznak:
- megfigyelt idegátvágás
- 3 hónapnál tovább tartó szubjektív érzékszervi javulás hiánya
- Újonnan jelentkező fájdalom kialakulása az érintett régióban
- Egy idegen test jelenléte
- Progresszíven romló hipoesztézia vagy diszesztézia
- A beteg számára elviselhetetlen hipoesztézia.
A idegcsatornában lévő idegen test jelenléte, mint például endodontikus tömőanyagok esetében, azonnali feltáró mikrosebészeti beavatkozás indikációja a neuropátiás fájdalom megjelenése előtt.
A trigeminalis mikrosebészet ellenjavallatai közé tartoznak:
- Az érzékszervi funkció javulásának bizonyítása
- A beteg számára elfogadható hipoesztézia
- Súlyosan orvosilag veszélyeztetett beteg
- Centrális neuropátiás fájdalom
- Túl hosszú idő a sérülés óta
A vizsgálatok a trigeminalis ideg mikrosebészetét követően hat-kilenc hónappal a sérülés után jelentős érzékszervi javulást mutattak ki. A prognózis azonban idővel általában romlik.
Trigeminális ideg mikrosebészet
A perifériás trigeminális ideg mikrosebészetének alapvető sebészeti alapelvei közé tartozik az ideg dekompressziója és feltárása, a vérzéscsillapítás, az idegben vagy az ideg körül lévő idegen anyagok eltávolítása, az egészséges idegszövetig történő visszareszekció és a feszültségmentes neurorrhaphia.
Az IAN intraorálisan vagy transzcervikálisan, submandibularis metszésen keresztül közelíthető meg. A transzorális megközelítést leggyakrabban az idegnek a laterális kéreg dekortikálásával vagy alternatívaként egy sagittalisan osztott mandibuláris osteotómián keresztül történő feltárásával alkalmazzák. Az utóbbi megközelítés jó hozzáférést biztosít. A mikrosebészeti beavatkozás befejeztével azonban az okklúziót helyre kell állítani, és a csontstabilitás és a gyógyulás érdekében merev belső rögzítés alkalmazása szükséges.
A nyelvideget vagy paralingualis vagy lingualis gingivalis sulcularis metszéssel közelítik meg a subperiostealis síkban. A paralingvális metszést tompa és éles metszéssel egészítjük ki a szájpadlás mentén az ideg várható közelében, hogy lehetővé tegyük a feltárást. E megközelítés előnyei közé tartozik a kisebb metszés az ideg közvetlen láthatóságával. A teljes sérülést szenvedett ideg azonban a proximális és distalis szegmensek visszahúzódását eredményezheti a feltáráskor.
A lingualis gingivalis sulcus metszés a külső ferde gerinc mentén történő laterális felszabadítást igényel a lebeny teljes mobilizálásához és a lebeny szubperiostealis síkban történő emeléséhez. Miután a lebeny megemelkedett, az ideg láthatóvá tehető a fedő csonthártyán keresztül, és tompán kimetszhető a lebenyből. Ez a technika nagyobb bemetszést igényel, mint a paralingvális nyálkahártya bemetszés kialakítása. A proximális és distalis ideg azonban nem húzódik vissza a műtéti metszés során, és ez az általam preferált módszer.
A perifériás trigeminalis ideg mikrosebészeti beavatkozásának minden esetében külső neurolizist kell végezni, hogy feltárjuk és megszabadítsuk a hegszövetektől, idegen testektől vagy a szöveti ágyból származó korlátozásoktól. Ez feltárja az ideget, lehetővé téve a sérülés jobb értékelését a végleges műtéti tervezéshez. A hegszövet leválasztása és az ép ideg felszabadítása lehet az egyetlen szükséges eljárás az érzékelés helyreállításához. A külső neurolízist általában némi nagyítás mellett végzik az ideg felmérése és az esetleges patológia, például neuroma elkülönítése érdekében.
A belső neurolízis egy ritkábban alkalmazott eljárás, amely akkor alkalmazható, ha a korlátozás vagy kompresszió mellett idegfibrózisra is van bizonyíték. Ezt a technikát nem minden sebész alkalmazza, mivel fennáll a lehetősége annak, hogy az eljárás maga iatrogén sérülést okozhat. Az epineuriumon keresztül hosszanti bemetszést készítenek a belső fascicularis struktúrák feltárása és az ideg épségének értékelése céljából.
A hosszanti bemetszés elhelyezését az ideg mentén epifascicularis epineurotomiának, míg az epineurium teljes kimetszését epifascicularis epineurectomiának nevezik. Az epineurium felszabadításával az ideg tágulhat, ami sikeres belső dekompressziót jelez. Ha fibrózis figyelhető meg, és nincs életképes idegszövet, az érintett szegmenst ki kell vágni, és az ideget elő kell készíteni a neurorrhafiához.
Az ideg előkészítése a neurorrhafiához a proximalis és distalis idegszegmensek előkészítésével kezdődik, vissza az egészséges idegszövetig, amelyet az axoplazmatikus kidudorodás, a pontszerű vérzés és a fibrózis hiánya jellemez (3. ábra). A kóros szövetet kis lépésekben távolítjuk el, amíg nagyítással normális idegszövetet nem látunk. Ezután a proximális és distalis idegvégeket összehangoljuk, és értékeljük, hogy lehetséges-e a feszültségmentes záródás.
Az IAN mobilizálása fokozható a distalis és proximális ideg disszekciójával és a metsző ág feláldozásával, hogy lehetővé váljon a lateralizáció és mobilizáció az IAN dekortikációját követően a sérülés helyétől a mentális foraminaig. A nyelvideg mobilizálása további proximális és disztális disszekcióval maximalizálható. A perifériás trigeminalis idegsérülések neurorrhafiája elvégezhető az epineurium vagy a perineurium szintjén, bár leggyakrabban az epineurium szintjén végzik el.
Klinikailag nincs különbség az epineurális és a perineurális technikával végzett érzőideg-javítás eredményeiben, bár a fascikulák szintjén történő javítási kísérlet esetén fennáll az iatrogén sérülés lehetősége. A 7-0-nál kisebb átmérőjű, nem reaktív anyagból, például nejlonból készült varratot kell választani a hegszövet burjánzásának és a gyulladásos reakciónak a minimalizálása érdekében.
A legkritikusabb kérdés továbbra is a neurorrhaphia helyén lévő feszültség, amelyet az optimális eredmények elérése érdekében minimalizálni kell, mivel a feszültség a véráramlás korlátozásához és az ideg iszkémiájához vezethet. Ha a feszültségmentes javítás nem érhető el közvetlen neurorrhaphia útján, akkor a conduit asszisztált javítási technika alkalmazható. Ez a technika lehetővé teszi a feszültségmentesítő varratok elhelyezését a vezeték szélén.
A vezeték számos más fontos funkciót is betölt az idegek helyreállításában. Ezek közé tartozik a neurorrhaphia helyeinek védelme, a fascikula félrecsúszásának megelőzése, valamint az ideg hegesedésének vagy lekötésének megelőzése a gyógyulás során. Történelmileg számos vezetékanyagot leírtak és alkalmaztak, de a legtöbb sebész manapság a reszorbálható kollagén vagy sertés vékonybél szubmucosa vezetékeket részesíti előnyben, amelyek az epineuriumhoz hasonló új szöveti réteget képezve átalakulnak. Függetlenül attól, hogy milyen anyagot használnak, ezek a csatornák segítik az ideg regenerációját azáltal, hogy lehetővé teszik a kapillárisok benövését és a növekedési faktorok diffúzióját a sérülés helyére.
Ha az idegvégek közötti rés túl nagy akár a közvetlen neurorrhaphia, akár a csatornával segített helyreállításhoz, interpozíciós ideggraftot lehet alkalmazni, amely lehet autogén vagy allogén (4. ábra). Az allogén ideggraftok elérhetősége drámaian megváltoztatta a betegek lehetőségeit, mivel kiküszöbölik az autogén graftok begyűjtésével járó társuló morbiditást. A graftok feszítés nélküli alkalmazása valóban javíthatja az eredményeket a feszítés mellett végzett primer javításokhoz képest. Előnyben részesítem az allogén ideggraftokat, amelyek könnyen elérhetőek és elfogadhatóak a betegek számára az autogén graftok kitermelésével szemben.
Szenzoros reedukáció
A szenzoros reedukáció segíthet a betegek érzékszervi helyreállításának felgyorsításában. A napi masszázzsal és az érintett terület stimulálásával végzett szenzoros reedukációs gyakorlatok B12-vitamin adásával együtt a funkcionális szenzoros helyreállást (FSR) hamarabb elérik, mint azok a betegek, akik nem alkalmazzák ezeket a módszereket. Ez nem jelenti azt, hogy a végeredmény más lenne, csak azt, hogy az FSR hamarabb elérhető.
A szenzoros reedukáció célja a perifériás receptorok stimulálása, hogy a központi idegrendszer ezt követően elkezdhesse feldolgozni ezt az érzékszervi bemenetet. A szenzoros reedukációs tréninget és B12-vitamint ajánlom minden betegnek posztoperatívan.
A trigeminális ideg mikrosebészet eredményei
A perifériás trigeminális idegsérülések mikrosebészeti helyreállítására vonatkozó legtöbb eredményadat esetjelentéseken és sorozatokon alapul. A Medical Research Council Scale (MRCS) bevezetéséig az idegsérülések kimenetelének számszerűsítése történelmileg nem volt szabványosítva. Ez az eszköz szabványosítja és számszerűsíti a klinikai érzékszervi eredményeket, ami hasznos a tanulmányok közötti összehasonlításhoz.
A mikrosebészeti beavatkozások sikeres érzékszervi eredményeihez kapcsolódó tényezők közé tartozik a sérüléstől a műtétig eltelt idő, a műtét előtti neuropátiás fájdalom hiánya, az ideg körüli idegen testek hiánya, a feszültségmentes elsődleges helyreállítás, valamint a vezetékes helyreállítás vagy ideggraftok alkalmazása, ha a feszültségmentes helyreállítás nem lehetséges.
A betegeknek tanácsot kell adni a reális eredményvárakozásokról a gyógyulásig eltelt idő és a műtét előtti változók alapján elérhető végső érzékelési szintek tekintetében. A trigeminális ideg mikrosebészet hatékony módszernek bizonyult az érzés helyreállítására a perifériás trigeminális ideg sérülései után.
Jövőbeli irányok és következtetések
A trigeminális ideg mikrosebészet hatékony sebészeti kezelésnek bizonyult a perifériás trigeminális idegsérülések kezelésében. A vezetékek és az allogén ideggraftok elérhetősége mellett más segédanyagok is elérhetővé válnak a mikrosebészek számára, mint például a vérlemezkékben gazdag plazma, amelyet a sebgyógyulás fokozására használnak a növekedési faktorok és más bioaktív anyagok felszabadítása révén, amelyek beindítják a sebgyógyulást. A zsírszövetből származó őssejtek egy másik kiegészítő eszköz, amely elősegítheti az idegek regenerálódását. Az ilyen típusú újonnan megjelenő anyagok és technikák tovább fejlődnek, és a jövőben valószínűleg hozzájárulnak a fokozott érzékszervi helyreállításhoz.
Bibliográfia
Behnia H, Kheradvar A, Shabrohbi M. An An Anatomic Study of the Lingual Nerve in the Third Molar Region. J Oral Maxillofac Surg. 58:649-651; 2000.
Dessouky R, Xi Y, Zuniga J, Chhabra A. Role of MR Neurography for the Diagnosis of Peripheral Trigeminal Nerve Injuries in Patients with Prior Molar Tooth Extraction. Am J Neuroradiolo. 39:162-169: 2018.
Devine M, Modgill O, Renton T. Mandibuláris osztódás trigeminális idegsérülései primer endodontiai kezelést követően. Egy esetsorozat. Australian Endodontic J. 43:56-65; 2017.
Dodson TB és Kaban LB. Ajánlások a trigeminális idegdefektusok kezelésére a szakirodalom kritikai értékelése alapján. J Oral Maxillofac Surg. 55:1380-1386; 1997.
Lampert RC, Nesbitt TR, Chuang SK, Ziccardi VB. Az inferior alveoláris ideg endodontikus sérüléseinek kezelése. Quintessence Int. 47:581-587; 2016.
Meyer RA és Bagheri SC. A perifériás trigeminális idegsérülések klinikai értékelése. Atlas Oral Maxillofac Surg Clin N Am. 19:15-33; 2011.
Miloro M, Halkias LE, Slone HW, et al. Assessment of the Lingual Nerve in the Third Molar Region Using Magnetic Resonance Imaging. J Oral Maxillofac Surg. 55:134-137; 1997.
Nizam SA és Ziccardi VB. Trigeminalis idegsérülések: Iatrogén sérülések elkerülése és kezelése. Oral Maxillofac Surg Cl N Am. 27:411-424; 2015.
Pogrel MA. Az inferior alveoláris és lingualis ideg mikroneurosebészeti eredményei. J Oral Maxillofac Surg. 60:485-489; 2002.
Pogrel MA, Jergensen R, Burgon E, Hulme D. Long-Term Outcome of Trigeminal Nerve Injuries Related to Dental Treatment. J Oral Maxillofac Surg. 69:2284-2288; 2011.
Pogrel MA és Thamby S. Permanent Nerve Involvement Resulting from Inferior Alveolar Nerve Blocks. JADA. 131:901-907; 2000.
Pogrel MA, Bryan J, Regezi J. Nerve Damage Associated with Inferior Alveolar Nerve Blocks. JADA. 126:1150-1155; 1995.
Shanti RM, Khan J, Eliav E, Ziccardi VB. Van-e szerepe a kollagénvezetéknek és a gyulladáscsökkentő szereknek a részleges perifériás idegsérülések kezelésében. J Oral Maxillofac Surg. 71:1119-1125, 2013.
Wilson MT, Chuang SK, Ziccardi, VB. Lingualis ideg mikrosebészeti eredmények két különböző vezeték használatával: A retrospective cohort study. J Oral Maxillofac Surgery. 75:609-615; 2017.
Yampolsky A, Ziccardi VB, Chuang SK. Az acelluláris idegallograftok hatékonysága a trigeminális ideg rekonstrukciójában. J Oral Maxillofac Surgery. 75:2230-2234; 2017.
Yilmaz Z, Ucer C, Scher E, Suzuki J, Renton T. A Survey of the Opinion and Experience of UK Dentists: 2. rész: A kockázatértékelési stratégiák és a fogászati implantációs műtétekkel kapcsolatos iatrogén trigeminális idegsérülések kezelése. Implant Dent. 26:256-262; 2017.
Ziccardi VB és Assael LA. A trigeminális idegsérülések mechanizmusai. Atlas Oral Maxillofac Surg Clin N Am. 9:1-11; 2001.
Ziccardi VB, Hullett J, Eliav E, Gomes J. Physical Neurosensory Testing versus Current Perception Threshold Assessment in Trigeminal Nerve Injuries Related to Dental Treatment: A Retrospective Study. Quintessence Int. 40:603-609; 2009.
Ziccardi VB. Mikrosebészeti technikák az inferior alveoláris és lingualis idegek helyreállítására. Atlas Oral Maxillofac Surg Clin N Am. 19:79-90; 2011.
Dr. Ziccardi a Rutgers University School of Dental Medicine száj- és állkapocssebészeti tanszékének professzora, tanszékvezetője és rezidens igazgatója. Elérhető a (973) 972-7462-es telefonszámon vagy a Ez az e-mail-cím a szpemrobotok elleni védelem alatt áll. You need JavaScript enabled to view it..
Disclosure: Dr. Ziccardi az Axogen (Alachua, Florida) tanácsadója.
A 90 napos ablak: A trigeminális idegsérülések és az azonnali beutalás fontossága
Rutgers kutató a trigeminális neuralgia genetikai gyökereit kutatja
A kezelés a trigeminális neuralgiát mellékhatások nélkül kezeli