INTRODUCTION
Au fil des années, peu de groupes de médicaments ont été aussi largement étudiés que les bêta-bloquants (BB) chez les patients atteints de différentes pathologies cardiovasculaires. Au cours des trois dernières décennies, ils ont révolutionné le domaine de la cardiologie, et de nombreuses preuves corroborent leur efficacité dans les quatre groupes de maladies cardiovasculaires les plus courantes : l’insuffisance cardiaque (IC), l’hypertension, les arythmies et les cardiopathies ischémiques. Parallèlement, de nouveaux mécanismes d’action des bêtabloquants sont encore découverts, ce qui permet de mieux expliquer les raisons de leurs avantages manifestes1. Ces nouvelles découvertes élargissent encore les applications potentielles, mais encore non identifiées, des BB dans les contextes cliniques.
Nous présentons ici les preuves existantes sur les avantages des BB dans différents contextes cliniques, les mécanismes d’action sous-jacents à ces avantages et les recommandations actuelles.
BETA-BLOCKERS DANS L’INSUFFISANCE CARDIAQUE
En raison de leurs propriétés inotropes négatives, les BB ont longtemps été considérés comme absolument contre-indiqués chez les patients atteints d’HF. Le domaine a connu une révolution conceptuelle en considérant que, contrairement à la sagesse dominante, les BB pouvaient paradoxalement être bénéfiques. Au cours de la première décennie du XXIe siècle, il a été démontré que ces médicaments avaient des effets très positifs chez les patients atteints d’HF. Depuis lors, ils sont devenus la pierre angulaire du traitement de l’HF chez les patients présentant une dysfonction systolique (fraction d’éjection ventriculaire gauche réduite, ≤ 40 % ; également appelée fraction d’éjection réduite ). Cependant, l’HF doit être comprise dans tout son spectre, des patients asymptomatiques qui sont néanmoins à risque d’HF – stade A de l’American College of Cardiology/American Heart Association (ACC/AHA)2 – aux patients symptomatiques avec différentes fourchettes de FEVG et même aux patients hospitalisés ou présentant des symptômes d’HF sévères.
Insuffisance cardiaque à fraction d’éjection réduite
Les preuves montrent de manière concluante que les BB réduisent le risque de décès chez les patients atteints d’HFrEF. Leur utilisation est largement reconnue dans les récentes directives de pratique clinique de la Société européenne de cardiologie (ESC).3 Le tableau 1 présente les données des principaux essais randomisés4-10 soutenant l’utilisation des BB, ainsi que leur capacité à réduire les critères d’évaluation les plus importants. Bien que le métoprolol, le bisoprolol et le carvédilol soient associés à des effets bénéfiques significatifs, l’association n’est pas aussi cohérente pour le bucindolol et le nébivolol. Dans l’essai SENIORS (âge > 70 ans, 64% avec une FEr), le nébivolol a été associé à un risque plus faible du critère composite de décès et d’hospitalisation cardiovasculaire, mais pas du décès seul ou des autres critères.4 Le bucindolol n’a pas réussi à réduire la mortalité dans l’étude BEST, bien qu’il ait réduit les hospitalisations pour HF.5 Les 3 BB dont les preuves sont les plus solides dans cette population (métoprolol, bisoprolol et carvédilol) sont associés à une réduction de la progression de la maladie, comme le montrent les taux plus faibles de décès directement liés à la maladie (mort subite et HF) et d’hospitalisations pour HF dans les différents essais6.-8
Conception et résultats des principaux essais cliniques des bêta-bloquants dans l’insuffisance cardiaque
| Etude (y, patients) | Médicament, moyenne (mg/j) | NYHA | LVEF | Ischémique | Suivi moyen, mo | NYHA classe III/IV | NNT1 vie1 y | Réduction du risque de décès | Réduction du risque d’hospitalisation | |||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| . | Total | CV | Soudain | En raison de l’HF | Total | En raison de l’HF | ||||||||
| CIBIS-II6 (1999, n=2647) | Bisoprolol 7.5 mg/j | III-IV | ≤35% | 50% | 15 | 100% | 23 | 34% | . | 29% | 44% | 26% | 20% | 36% |
| MERIT-HF7 (1999, n=3991) | Métoprolol 159 mg/j | II-IV | ≤40% | 65% | 12 | 59% | 27 | 34% | 38% | 41% | 49% | 18% | 35% | |
| US carvédilol10 (1996, n=1094) | Carvédilol 45 mg/j | II-IV | ≤35% | 48% | 6 | 60% | 15 | 65% | 65% | 65% | 55% | 79% | 27% | – |
| COPERNICUS8 (2002, n=2289) | Carvédilol 37 mg/j | III-IV | 25% | 67% | 10 | 100% | 15 | 35% | – | – | – | 20% | 33% | |
| COMET9 (2003, n=3029) | Carvedilol 42 mg/j vs métoprolol 85 mg/j | II-IV | 35% | 51% | 58 | 51% | – | 17% | 20% | 3%, NS | ||||
| BEST5 (2001, n=2708) | Bucindolol 152 mg/j | III-IV | ≤35% | 59% | 24 | 100% | – | 10%, NS | 14%, NS | 12%, NS | 15%, NS | 8%, NS | 22% | |
| SENIORS4 (2005, n=2128) | Nebivolol 7.7 mg/j | II-IV | * | 68% | 21 | 40% | – | 12%, NS | 16%, NS | – | – | 4%, NS | – | |
CV, cardiovasculaire ; HF, insuffisance cardiaque ; FEVG, fraction d’éjection ventriculaire gauche ; NNT, nombre nécessaire à traiter ; NS, non significatif ; NYHA, New York Heart Association.
Toutes les études ont analysé les bêta-bloquants par rapport au placebo, sauf COMET (carvédilol vs tartrate de métoprolol). Toutes les réductions de risque sont significatives, sauf indication contraire.
La FEVG n’était pas un critère d’inclusion, mais 36% des patients avaient une FEVG> 35% ; les patients inclus étaient âgés de plus de 70 ans.
L’étude COMET, le seul essai à comparer directement 2 BB -carvédilol vs tartrate de métoprolol-, a trouvé une mortalité plus faible avec le carvédilol ; cependant, l’utilisation de métoprolol à action courte, contrairement à la formulation utilisée dans l’essai MERIT-HF,7 pourrait quelque peu expliquer ces différences.9 Dans une vaste méta-analyse portant principalement sur les BB dont le bénéfice en termes de survie a été prouvé, aucune différence n’a été constatée entre les différents BB qui, ensemble, ont réduit la mortalité à 12 mois de 31 % sans interaction entre le traitement et le sous-groupe11.La figure 1 montre la réduction du risque relatif et le nombre de patients à traiter à 1 an pour réduire les différents événements, sur la base des résultats de la méta-analyse.11
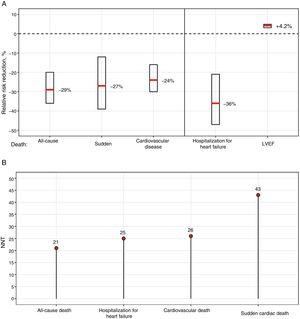
Bénéfices des bêta-bloquants chez les patients présentant une insuffisance cardiaque et une FEVG réduite. A : Réduction du risque relatif et intervalle de confiance à 95%. B : NNT à 1 an. FEVG, fraction d’éjection ventriculaire gauche ; NNT, nombre nécessaire pour traiter.
Ces dernières années, différentes méta-analyses ont abordé la relation entre les bénéfices des BB et la fréquence cardiaque chez les patients atteints d’EFR. Le lien entre une fréquence cardiaque plus élevée et un pronostic plus défavorable est bien établi. Néanmoins, une sous-analyse de l’étude HF-ACTION a montré que le bénéfice est plus important en présence de doses élevées de BB, indépendamment de la fréquence cardiaque12. D’autre part, d’autres méta-analyses récentes ont indiqué que le bénéfice des BB lié à la réduction de la fréquence cardiaque n’est atteint que chez les patients en rythme sinusal ou est au moins plus faible chez les patients en fibrillation auriculaire (FA).13 Cependant, une sous-analyse de l’étude AF-CHF a montré que les BB amélioraient également les taux de mortalité chez les patients en FA et en FAr.14
Les patients en FAr asymptomatique posent un problème particulier. Chez ces patients, les BBs préviennent théoriquement les processus de remodelage ventriculaire défavorables qui favorisent l’évolution vers une HF symptomatique. L’essai REVERT, la seule étude à randomiser des patients asymptomatiques au stade I de la New York Heart Association (NYHA) et présentant une FEFr (stade B de l’ACC/AHA),1 a montré que le succinate de métoprolol était associé à une réduction des volumes et à une augmentation de la FEVG à 1 an.15 L’étude CAPRICORN (FEVG post-infarctus
40%) a identifié une moindre progression vers les stades symptomatiques et une amélioration du remodelage et de la fonction ventriculaire.16 Dans une étude d’observation, l’utilisation du BB a réduit de 60 % les épisodes d’HF symptomatique.17Insuffisance cardiaque à fonction systolique moyenne ou préservée
Les essais cliniques prospectifs sont rares et comportent généralement des critères d’évaluation indirects tels que des paramètres échocardiographiques ou des échantillons de petite taille qui permettent simplement d’estimer l’effet sur les critères d’évaluation cliniques. Une étude observationnelle, basée sur l’ajustement du score de propension avec une large population de patients hospitalisés, et plusieurs méta-analyses indiquent que les BB peuvent réduire la mortalité chez les patients ayant une FEVG > 40%.18 Récemment, une sous-étude de l’essai TOPCAT (FEVG> 45%) a montré que les BB, en particulier chez les patients sans infarctus antérieur, étaient associés à une augmentation des événements cardiovasculaires indésirables.19 Cependant, après la recommandation des dernières lignes directrices européennes de considérer les patients ayant une FEVG moyenne (40 %-49 %) comme un sous-groupe distinct, une méta-analyse individuelle incluant la FEVG de chaque patient dans les essais cliniques pivots a montré que les patients en rythme sinusal pouvaient effectivement bénéficier du traitement par BB en termes de mortalité20.
Insuffisance cardiaque aiguë ou décompensée sévère
Pour les patients hospitalisés avec une EFR, la poursuite des BB pendant l’admission réduit le risque de décès de 40%, tandis que l’initiation d’un traitement par BB chez les patients naïfs de BB réduit le risque de près de 60%.21 En revanche, le retrait des BB pendant l’hospitalisation double la mortalité22. L’étude COPERNICUS a évalué des patients atteints d’HF sévère (classe NYHA III-IV et FEVG
25%), y compris des patients hospitalisés ou décompensés prenant des diurétiques intraveineux. L’utilisation du carvédilol a réduit le risque global de décès de 35 %.7 De plus, l’initiation du traitement par bêtabloquant pendant l’hospitalisation a facilité l’adhésion au traitement par bêtabloquant pendant le suivi.23 Dans une autre sous-analyse de l’essai MERIT-HF qui incluait des patients présentant une détérioration clinique plus grave (classe III-IV de la NYHA et FEVG de 25 %), le bénéfice du métoprolol était clair et encore plus important.24LES BÉTA-BLOQUEURS DANS L’HYPERTENSION
Par rapport au placebo, il n’a pas été démontré que les BB réduisaient la mortalité toutes causes confondues ou cardiovasculaire chez les patients souffrant d’hypertension essentielle non compliquée.25-27 Cependant, ils peuvent réduire les événements cardiovasculaires, principalement les accidents vasculaires cérébraux. Par rapport aux diurétiques, les BB ne réduisent pas les événements cardiovasculaires et peuvent même être associés à une incidence plus élevée d’accidents vasculaires cérébraux.28 Cette incidence élevée d’accidents vasculaires cérébraux semble être associée à l’âge, ce qui augmente le risque de BB chez les personnes âgées de plus de 60 ans.29 Comparativement aux antagonistes du calcium ou aux inhibiteurs de l’enzyme de conversion de l’angiotensine/bloqueurs des récepteurs de l’angiotensine, les BB sont associés à un risque accru d’accident vasculaire cérébral.26,27 Les résultats de l’utilisation des BB comme médicaments de première intention dans le traitement de l’hypertension par rapport aux autres groupes de médicaments sont présentés à la figure 2.
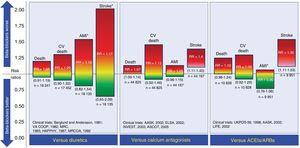
Comparaison des bêta-bloquants avec d’autres médicaments utilisés comme stratégies de première intention pour le traitement de l’hypertension essentielle. Les rapports de risque sont tracés ainsi que leurs intervalles de confiance à 95% (entre parenthèses). IECA, inhibiteurs de l’enzyme de conversion de l’angiotensine ; IAM, infarctus aigu du myocarde ; ARA, antagonistes des récepteurs de l’angiotensine II ; CV, cardiovasculaire ; RR, rapport de risque. *Événements dont le rapport de risque et l’intervalle de confiance correspondant ont un faible niveau de certitude selon les classifications du niveau de preuve du groupe de travail GRADE. Les informations sont basées sur la méta-analyse de Wiysonge et al.27
Parce que les BB sont un groupe hétérogène de médicaments, les conclusions dérivées des méta-analyses doivent généralement être prises avec prudence. Le tableau 2 présente les résultats des essais cliniques les plus importants qui ont analysé les rôles des différents BB dans le traitement de l’hypertension30.-45
Principales études cliniques analysant les bêta-bloquants dans le traitement de l’hypertension essentielle
| Étude | Population | Bêta-bloquant | .bloquant | Comparaison | Résultat |
|---|---|---|---|---|---|
| Berglund et Andersson30 | 47-54 ans | Propranolol | Thiazide | Aucune différence de mortalité | |
| VA COOP31 | 21-65 ans | Propranolol | Thiazide | Aucune différence de mortalité, IAM ou accident vasculaire cérébral (AVC) | |
| MRC32 | 35-64 ans | Propranolol | ThiazidePlacebo | Risque plus faible d’AVC vs placebo ; pas de différence en ce qui concerne l’IAM ou la mortalitéRisque plus élevé d’accident vasculaire cérébral (AVC) par rapport au thiazide | |
| Coope et Warrender33 | 60-79 ans | Aténolol±thiazide | Placebo | Risque plus faible d’AVC par rapport au placebo ; aucune différence dans l’IAM ou la mortalité | |
| HAPPHY34 | 40-65 ans (seulement les hommes) | MétoprololAténolol | Thiazide | Tendance à moins d’AVC par rapport aux diurétiquesAucune différence en matière de mortalité ou d’IAM | |
| MAPHY35 | 40-64 ans (hommes blancs uniquement) | Métoprolol | Thiazide | Réduction de la mortalité totale, IMI et accident vasculaire cérébral | |
| STOP-Hypertension36 | 70-84 ans | PindololMetoprololAtenolol | Placebo | Réduction de la mortalité cardiovasculaire, IMI, et d’AVC | |
| MRCOA37 | 65-74 ans | AténololDiurétiques | Placebo | Aucune différence en matière de décès cardiovasculaire, d’AVC, ou IAM par rapport au placebo (le diurétique par rapport au placebo a réduit ces événements) | |
| UKPDS38 | Patients diabétiques | Aténolol | Captopril | Aucune différence dans la mortalité totale, IAM ou accident vasculaire cérébral (AVC) | |
| STOP-239 | 70-84 ans | PindololMetoprololAtenolol | Enalapril Lisinopril Felodipine Isradipine | Aucune différence en termes de mortalité, IAM, ou d’AVC | |
| CAPPP40 | 20-66 ans | MétoprololAténolol | Captopril | Tendance à une mortalité cardiovasculaire plus élevéeAucune différence en matière d’IAMR Risque plus faible d’AVC | |
| ELSA41 | Athérosclérose carotidienne | Aténolol | Lacidipine | Augmentation de la progression des plaques d’athérome | |
| LIFE42 | 55-80 ans | Aténolol | Losartan | Même mortalité cardiovasculaireMême risque d’AMAPlus d’AVCPlus de DM | |
| INVEST43 | ≥50 ansCardiopathie ischémique | Aténolol±thiazide | Vérapamil±trandolapril | Aucune différence de mortalité, IAM, ou accident vasculaire cérébral | |
| CONVINCE44 | ≥ 55 ans avec 1 CVRF | Aténolol | Vérapamil | Aucune différence en matière de mortalité, IAM, ou d’AVC | |
| ASCOT-BPLA45 | 40-79 ansRisque cardiovasculaire élevé | Aténolol±thiazide | Amlodipine±perindopril | Tendance à un risque plus élevé d’IAMRisque plus élevé d’AVCMortalité cardiovasculaire plus élevéeRisque plus élevé de DM |
IAM, infarctus aigu du myocarde ; CVRF, facteurs de risque cardiovasculaire ; DM, diabète sucré.
Les nouvelles directives européennes sur l’hypertension46 excluent les BB comme traitement médicamenteux de première intention pour l’hypertension non compliquée.
BETA-BLOCKERS ET ARRHYTHMIAS CARDIQUES
Les récepteursβ1 constituent 80% des récepteurs adrénergiques du cœur. En bloquant ces récepteurs, les BB s’opposent à l’effet proarythmique de l’activité sympathique sur le myocarde.47 L’effet antiarythmique des BB résulte, d’une part, de leur action électrophysiologique cardiaque directe, qui est médiée de différentes manières : en réduisant la fréquence cardiaque, en diminuant l’activation spontanée des pacemakers ectopiques, en ralentissant la conduction des impulsions électriques ou en augmentant la période réfractaire du nœud auriculo-ventriculaire. D’autre part, leurs propriétés anti-arythmiques sont influencées par d’autres mécanismes qui, bien que n’ayant pas d’activité électrophysiologique cardiaque directe, contribuent à prévenir les arythmies cardiaques, via l’inhibition de l’activité sympathique, la réduction de l’ischémie myocardique, un effet sur la fonction baroréflexe et la diminution du stress mécanique. Ces effets différencient les BB des autres antiarythmiques, qui exercent leur activité par une modulation directe des canaux ioniques des cardiomyocytes. Les BB ont des effets proarythmiques limités et présentent donc un excellent profil d’efficacité et de sécurité.
Fibrillation auriculaire
Les BB sont des médicaments de première intention pour le contrôle de la fréquence cardiaque dans le contexte de la FA chez les patients sans contre-indication.48 Bien que le traitement de contrôle de la fréquence joue un rôle fondamental dans la gestion de la FA, l’activité sympathique est liée à la fois au déclenchement et au maintien de la FA.49 Néanmoins, le rôle des BB dans le contrôle du rythme est secondaire, même s’il est vrai que, dans une étude randomisée vs placebo, le métoprolol a réduit la récurrence de la FA de 11 %.50 De plus, chez les patients atteints d’HF ou d’infarctus aigu du myocarde (IAM), les BB peuvent réduire l’incidence de la FA51.
Arythmies ventriculaires
Les BB sont particulièrement utiles pour le contrôle des arythmies ventriculaires liées à l’activité sympathique, comme les arythmies périopératoires et celles associées au stress, à l’IAM et à l’HF.52 Ils préviennent la mort cardiaque subite en réduisant les arythmies ventriculaires malignes dans différents contextes, principalement dans des conditions d’ischémie aiguë, de dysfonctionnement systolique et de canalopathie. Dans le cadre d’un IAM, les BB augmentent le seuil de fibrillation ventriculaire pendant l’ischémie aiguë.53,54 Dans une phase plus stable, ils sont particulièrement utiles pour prévenir les arythmies ventriculaires liées à la cicatrice après un IAM confirmé, qui se présentent généralement comme une tachycardie ventriculaire monomorphe soutenue. Chez les patients atteints de FEr, une réduction absolue du taux de mort cardiaque subite d’environ 2 à 3 % a été démontrée (∼40 % de réduction relative par rapport au placebo).55 Chez les patients atteints de canalopathies, en particulier ceux atteints du syndrome du QT long et de tachycardie ventriculaire catécholaminergique, les BB sont le médicament de choix. Dans ce contexte, une étude rétrospective portant sur 233 patients atteints du syndrome du QT long et ayant des antécédents de syncope a montré une réduction marquée de la mortalité avec les BB par rapport au placebo.56 Pour les patients atteints de tachycardie ventriculaire polymorphe catécholaminergique, les BB sont le médicament de choix, en particulier le nadolol.57 Les situations cliniques pour lesquelles le bénéfice des BB est avéré dans la prévention de la mort cardiaque subite due à des arythmies ventriculaires sont présentées dans la figure 3.
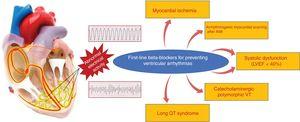
Situations cliniques présentant des avantages avérés des bêta-bloquants pour la prévention de la mort subite due à des arythmies ventriculaires. IAM, infarctus aigu du myocarde ; FEVG, fraction d’éjection ventriculaire gauche ; TV, tachycardie ventriculaire.
BETA-BLOCKERS IN ISCHEMIC HEART DISEASE
Les BB sont utilisés depuis plusieurs décennies pour gérer la cardiopathie ischémique dans des contextes tels que pendant l’IAM (administration intraveineuse), en administration chronique après l’IAM, ou chez les patients atteints de maladie coronaire sans antécédent d’IAM. De multiples études menées à l’ère de la préperfusion ont examiné l’effet bénéfique des BB dans le cadre d’un IAM et ont montré une nette réduction de la mortalité à long terme.58
Bêta-bloquants intraveineux dans la phase aiguë de l’infarctus
Durant l’évolution de l’IAM, une activité sympathique médiée par les catécholamines se produit en réponse à la douleur, à l’anxiété et à la diminution du débit cardiaque. Cette augmentation du tonus sympathique a des conséquences négatives, comme une demande élevée en oxygène du myocarde qui accélère la nécrose myocardique et une diminution du seuil de fibrillation ventriculaire qui augmente le risque de mort cardiaque subite. L’augmentation de l’activité sympathique active également différents types de cellules circulantes, comme les plaquettes et les neutrophiles. Ces derniers contribuent de manière significative au phénomène connu sous le nom de blessure de reperfusion.59
La plupart des essais menés à l’ère de la préperfusion ont comparé l’utilisation de BB intraveineux immédiatement après le diagnostic de l’IAM, suivie de BB oraux par rapport à un placebo.58 L’initiation précoce de BB intraveineux a été explorée comme une intervention capable de limiter l’étendue de la nécrose, mais les résultats n’étaient pas concluants. En l’absence de reperfusion, il est difficile de trouver un avantage à limiter l’étendue de la nécrose. A l’ère de la reperfusion pharmacologique (fibrinolyse), l’aténolol intraveineux s’est révélé inefficace pour réduire la taille de l’infarctus dans un essai randomisé.60 Cependant, une autre étude non randomisée a montré que le métoprolol intraveineux était associé à une taille d’infarctus plus petite.61 La première étude clinique sur cette question chez des patients reperfusés par angioplastie primaire a été l’essai METOCARD-CNIC, réalisé en Espagne.62 Dans cet essai, l’administration de métoprolol a été associée à une réduction de la taille de l’infarctus53 et à une FEVG plus élevée à long terme.63 Un autre essai ultérieur, l’étude EARLY-BAMI, n’a pas réussi à corroborer les effets cardioprotecteurs de l’administration précoce de métoprolol chez les patients atteints d’IAM subissant une angioplastie primaire.64 La divergence entre les 2 essais semble être due au moment de l’administration du métoprolol (beaucoup plus précoce dans l’étude METOCARD-CNIC) car plus le délai entre l’administration intraveineuse du métoprolol et la reperfusion est long, plus son effet cardioprotecteur est important.65 Le mécanisme qui sous-tend la capacité du métoprolol à réduire la taille de l’infarctus lorsqu’il est administré par voie intraveineuse tôt avant la reperfusion semble impliquer un effet direct sur les neutrophiles circulants et leur agrégation avec les plaquettes, ce qui entraîne une réduction des lésions de reperfusion et une réduction de l’obstruction microvasculaire.66
L’utilisation précoce des BB intraveineux dans l’IAM a été remise en question en raison de sa capacité potentielle à augmenter l’incidence du choc cardiogénique. Cette préoccupation est fondée sur les résultats de l’étude COMMIT.54 Dans cet essai, l’administration précoce de métoprolol aux patients ayant subi un IAM a été associée à une réduction significative de la fibrillation ventriculaire, mais à une augmentation du nombre de chocs. Cependant, la population de l’étude COMMIT comprenait des patients à un stade avancé de la maladie. En outre, la moitié d’entre eux n’ont pas subi de reperfusion. De plus, les patients qui ont développé un choc cardiogénique présentaient des signes clairs d’HF aiguë ainsi qu’une tachycardie et une hypotension. En revanche, une méta-analyse incluant tous les essais portant sur l’administration précoce de BB intraveineux, soit plus de 73 000 patients, a démontré que cette stratégie est sûre si elle est appliquée à des patients ne présentant pas de signes d’HF et qu’elle réduit également de manière significative la fréquence des fibrillations ventriculaires67.
Sur la base des nouveaux essais réalisés chez des patients subissant une angioplastie primaire, les directives de l’ESC pour le traitement des patients présentant un IAM avec sus-décalage du segment ST recommandent l’utilisation précoce de BB intraveineux (classe IIa A) en l’absence de signes d’HF ou d’hypotension systolique (
mmHg).68Bêta-bloquants d’entretien après un infarctus
L’utilisation de BB après un IAM a été étudiée de manière exhaustive à l’époque de la préperfusion.58 En dehors de l’essai COMMIT54, dont le suivi n’a duré qu’un mois, le seul essai clinique à examiner le rôle des BB d’entretien par voie orale après un IAM est l’étude CAPRICORN.16 Dans cet essai, 1950 patients ayant subi un IAM et présentant une FEVG ≤ 40% ont été randomisés entre le carvédilol et le placebo. L’utilisation de BB a été associée à une réduction de la mortalité globale.16 Étant donné que bon nombre des essais axés sur l’HFrEF (tableau 1) incluaient des patients ayant subi un IAM, il est considéré comme établi que tous les patients ayant subi un IAM avec une FEVG ≤ 40 % ont une indication pour les BB. Cependant, il y a un manque de preuves sur les bénéfices des BB pour les patients post-AMI avec une FEVG> 40%. De nombreuses études observationnelles ont tenté de faire la lumière sur cette question, mais toutes présentent des limites importantes et ne fournissent donc pas d’informations définitives (un aspect examiné par Ibáñez et al.1).
Compte tenu de tout ce qui précède, les lignes directrices de pratique clinique de l’ESC sur les patients atteints d’IAM recommandent fortement (classe IA) l’utilisation des BB chaque fois que la FEVG est ≤ 40%, que les patients aient un IAM avec ou sans élévation du segment ST. Cependant, la recommandation pour les patients ayant subi un IAM avec une FEVG> 40% est plus faible.1
La figure 4 montre les situations cliniques avec un bénéfice prouvé des BB dans le contexte de l’IAM.
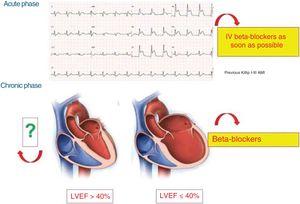
Situation actuelle des bêta-bloquants dans les différentes phases du syndrome coronarien aigu. IAM, infarctus aigu du myocarde ; IV, intraveineux ; FEVG, fraction d’éjection ventriculaire gauche.
En raison de ce manque de preuves sur un aspect aussi important des soins cliniques quotidiens, 3 grands essais cliniques pragmatiques sont en cours en Europe pour explorer le rôle des BB chez les patients sans FEVG réduite ayant subi un IAM. L’essai clinique REBOOT (NCT03596385), dirigé depuis le Centre national de recherche cardiovasculaire (CNIC) en Espagne, implique la participation de plus de 70 centres espagnols et italiens. Environ 8500 patients post-AMI avec une FEVG> 40% seront inclus dans cette vaste étude espagnole. En outre, les essais REDUCE-SWEDEHEART (NCT03278509) et BETAMI (NCT03646357) sont menés respectivement en Suède et en Norvège ; leur conception est similaire à celle de REBOOT. Ces essais cliniques de grande envergure auront un impact évident sur la pratique clinique dans ce contexte.
Le tableau 3 résume les résultats des différents essais cliniques16,53,54,60,64,69-72 qui ont analysé le rôle des BB, soit dans la phase aiguë de l’IAM, soit dans la période de maintien après l’événement aigu.
Principaux essais sur l’utilisation des bêta-bloquants dans le syndrome coronarien aigu
| Étude (y) | Reperfusion | Médicament | No. | Critères | Résultats | |
|---|---|---|---|---|---|---|
| Administration intraveineuse en phase aiguë | ||||||
| ISIS-.I69 (1986)* | Non | Aténolol | 16 027 | IAM présumé, quelle que soit la localisation | Réduction de 15 % de la mortalité | . mortalité |
| MIAMI70 (1985)* | Non | Métoprolol | 5778 | Suspension d’un IAM à tout endroit | Réduction de 29% de la mortalité | |
| MILIS71 (1986) | Non | Propranolol | 269 | Suspension d’IAM à n’importe quel endroit | Aucune réduction de la mortalité ou de la taille de l’IAM | |
| Van de Werf et al.60 (1993) | Oui (fibrinolyse) | Aténolol | 292 | Suspension d’IAM à n’importe quel endroit | Aucune réduction de la mortalité ou de la taille de l’IAM | |
| METOCARD-CNIC53 (2013)* | Oui (angioplastie) | Métoprolol | 270 | Impact antérieur suspecté d’IAM | Réduction de la taille de l’IAM et augmentation subséquente de la FEVG | |
| PRÉCOCE-BAMI64 (2016) | Oui (angioplastie) | Métoprolol | 683 | Suspension d’IAM à n’importe quel endroit | Pas de réduction de la taille de l’infarctus | |
| Administration chronique après infarctus | ||||||
| BHAT72 (1982)* | Non | Propranolol | 3837 | Infarctus à n’importe quel endroit | Réduction de 26% de la mortalité | |
| CAPRICORN16 (2001)* | Oui (fibrinolyse) | Carvédilol | 1959 | Infarctus à tout endroit et FEVG ≤ 40% | Réduction de 23% de la mortalité | |
| COMMIT54 (2005) | Fibrinolyse : 54% de l’échantillon ; 46% non reperfusés | Métoprolol | 45 852 | Infarctus à n’importe quel endroit sans restriction de la FEVG | Aucune réduction de la mortalité.Réduction des réinfarctus et de la FV | |
AMI, infarctus aigu du myocarde ; FEVG, fraction d’éjection ventriculaire gauche ; FV, fibrillation ventriculaire.
Études avec des résultats positifs (favorables) pour les bêta-bloquants.
Cardiopathie ischémique stable
Les effets anti-angineux des BB sont bien établis et sont inclus dans les directives de pratique clinique73. Par rapport aux inhibiteurs calciques, les BB réduisent les épisodes angineux et le délai d’apparition de l’ischémie lors des tests d’effort.74 Cependant, aucun essai clinique n’a étudié de manière randomisée et avec une puissance statistique suffisante si les BB améliorent la survie des patients atteints de maladie coronaire stable mais sans IAM ou FEFr. Dans une revue systématique et une méta-analyse, leur utilisation n’a pas réduit la mortalité.75 Le registre REACH, qui comprenait plus de 40 000 patients suédois, n’a trouvé aucun avantage chez les patients atteints de maladie coronaire stable mais sans IAM antérieur après ajustement du score de propension. Plusieurs études soutiennent la conclusion selon laquelle, en présence d’une maladie coronarienne stable et sans antécédent d’IAM, l’utilisation des BB n’a pas d’effets bénéfiques sur la mortalité et les événements cardiovasculaires indésirables.76
CONCLUSIONS
Les BB constituent un groupe de médicaments qui font partie de l’arsenal thérapeutique standard pour de nombreuses conditions cardiovasculaires. Leurs avantages chez les patients atteints d’HF et de dysfonctionnement ventriculaire sont clairement établis, de même que leurs effets antiarythmiques. Dans le contexte de l’IAM, l’administration précoce de BB intraveineux réduit l’incidence de la fibrillation ventriculaire et peut diminuer la taille de l’infarctus, bien qu’il reste à montrer si cela se traduit par une amélioration de la morbidité et de la mortalité à long terme. Le bénéfice des BB chroniques chez les patients sans dysfonctionnement ventriculaire qui ont subi un IAM n’est pas établi. Bien qu’ils aient été couramment utilisés dans le passé, le rôle des BB chez les patients hypertendus sans autres comorbidités a perdu de son importance. Malgré plus de 4 décennies d’utilisation des BB, il reste des questions cliniques et expérimentales à résoudre, ce qui fait de ce groupe de médicaments l’un des plus fascinants à notre disposition.
FUNDING
B. Ibáñez dirige des projets liés au sujet de cette revue pour la Société espagnole de cardiologie (2017 Translational Research Project) et le MICINN (ministère espagnol des Sciences, de l’Innovation et des Universités) par le biais du Fonds de recherche en santé de l’Instituto de Salud Carlos III (PI16/02110) et du Fonds européen de développement régional (FEDER : SAF2013-49663-EXP). Le CNIC (Centre national de recherche cardiovasculaire) est financé par le MICINN, l’ISCiii et la Fondation ProCNIC et est un centre d’excellence Severo Ochoa (SEV-2015-0505).
CONFLITS D’INTÉRÊTS
Aucun n’a été déclaré.